«Методика ведения длительно заживающих ран у детей с различной патологией »
И.И. Бабич, В.Б. Кацупеев, О.Л. Матвеев, К.А. Мидас
г. Ростов-на-Дону, Ростовский государственный медицинский университет.
Актуальность темы :
У ряда пациентов с сахарным диабетом 1-го типа, после оперативных вмешательств при вскрытии абсцессов, экстренных оперативных вмешательств на брюшной полости, биопсии патологических образований, полиотивных оперативных вмешательств при онкологических заболеваниях (удаление новообразований брюшной полости - циркулярных бластомы поперечноободочной кишки), - длительно сохраняются симптомы слабой регенерации раневой поверхности и заживления послеоперационных ран, часто с формированием лигатурных свищей , как послеоперационных осложнений.
Больным сахарным диабетом нередко становятся постоянными пациентами не только эндокринологов, но и хирургов. Каждый второй больным сахарным диабетом рано или поздно нуждается в оказании хирургической помощи. В монография по СД вопросы лечения больных с сахарным диабетом с хирургической патологией либо вовсе не освещаются [1] , либо им уделено мало внимания [2,3,4]. Большинство клиницистов считают, что хирургические вмешательства у больных сахарным диабетом могут выполняться только в условиях полной компенсации углеводного и других видов обмена веществ во время операции и в ближайший послеоперационный период. Однако лабильность обмена веществ, нарушения гомеостаза после присоединения острой хирургической патологии, операционный процесс, кровопотеря и другие причины приводят к быстрой декомпенсации сахарного диабета, создают угрозу развития тяжелых, иногда необратимых осложнений. Ареактивное течение острых хирургических заболеваний при значительных морфологических изменениях в пораженном органе, снижение болевой чувствительности и другие факторы оказывают отрицательное влияние на течение и исход хирургических заболеваний у больных сахарным диабетом. Недостаточное значение особенностей течения острых хирургических заболеваний у больных СД, опасность развития комы во время и после операции, частое нагноение и длительное заживление ран, возникновение сепсиса, пролежней, длительное преобладание больных в стационаре и высокая летальность приводит к тому, что этих больных стараются либо вообще не оперировать , либо оперировать только по жизненным показаниям [5,6]. Предупредить или быстро устранить возникающие осложнения при этой сложной патологии может только врач, который знает механизм развития нарушения гомеостаза, клинику и патогенетическую терапию неотложных состояний у больных сахарным диабетом с хирургической патологией [5,6]. В этиологии СД ключевую роль играет то, что при этой патологии нарушается соотношение количества инсулина , содержащегося в крови больных, с концентрацией глюкозы (гипергликемия) [6,7,8]. Хирургические вмешательства у больных СД особенно опасны в тех случаях, когда возникают нарушения обмена веществ, обезвоживание, ацидоз, угнетение иммунных и реактивных реакций и др. Операционная травма, нарушения микроциркуляции, кровопотеря, гипоксия и некроз тканей еще более усугубляют матеболические раствройства. В такой ситуации благоприятный исход заболевания возможен только при полной компенсации сахарного диабета и стабилизации гомеостаза [7,8,6]. Основным способом компенсации сахарного диабета является введение инсулина пациенту [6,9,10]. Предоперационная подготовка больных сахарным диабетом должна быть направлена на восстановление положительного углеводного баланса , нормализации водно-электролитного обмена, функции сердечно-сосудистой системы, почек, печени. [11] Оптимальным уровнем гликемии, который необходимо поддерживать на фоне хирургического вмешательства , сичтается 6.0 – 10.0 ммоль/л [12]. В послеоперационном периоде , при длительно незаживающих ранах у пациентов на фоне компенсации уровня глюкозы крови препаратами инсулина (Инсулин человеческий «Актропид НМ» Пенфила 100 МО/мл (рДНК) - инъекционная форма для парентерально и внутримышечного введения; инсулин человеческий «Актропид НМ» Флекс Пен 100 МО/мл (ручка, рис.1), с целью ускорения процессов регинирации тканей нами предложено введение препарата инсулина «поверхостно» непосредственно на рану, либо в санированную полость.
Цель : произведённый анализ использования препаратов инсулина, как современного вспоминающего средства в лечении длительно регенерирующих раненых поверхностей в послеоперационном периоде.
Материалы и методы: Проведено исследование с выборкой пациентов в ходе стационарной и амбулаторной поликлинической работы в период с 2015 по 2022г. В состав представленных исследуемых, входили 52 пациента, выбранных в случайном порядке, разделенных в рондомном порядке на 2-е группы исследования. В ходе исследования разобраны следующие клинические нозологии ,с сопутствующим диагнозом СД-1 типа: острый гнойный двухсторонний гидроденит; острый гнойный левосторонний лимфаденит; абсцессы и флегмона верхних и нижних конечностей различных проекций; постаппендикулярные абсцессы и деструктивные формы аппендицита требующие дренирования брюшной полости; лимфома Ходжкина (локализация паховая и подмышечная области, - выполнялась биопсия новообразования); Вросшие ногти 1-х пальцев (оперативное лечение – краевые резекции ногтевых пластин, рис. 2.);
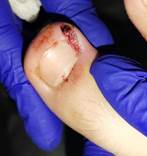
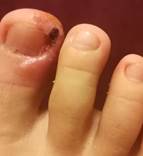

Рис.1. Инсулин человеческий «Актропид Рис. 2. Вросшие ногти 1-х пальцев
НМ» Пенфила 100 МО/мл (рДНК) - (оперативное лечение – краевые резекции
инъекционная форма для парентерально ногтевых пластин, у детей
и внутримышечного введения; инсулин страдающих СД 1-тип.
человеческий «Актропид НМ» Флекс
Пен 100 МО/мл (ручка).
Циркулярная бластома восходящего отдела поперечно-ободочной кишки, (выполнено паллиативное оперативное лечение, удаление патологического образования, состояние после среднесрединой лапаротомии, наличие осложнений в виде лигатурных свищей, рис. 3-5);
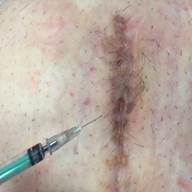
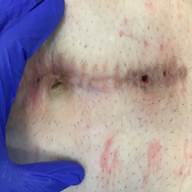
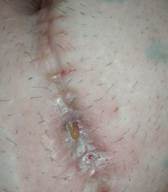
Рис. 3-5. Пациент с циркулярной бластомой восходящего отдела поперечно-ободочной кишки. Динамика в ходе лечения послеоперационных ран и возникших послеоперационных осложнений (лигатурные свищи).
Основная группа А ( 27 детей) – пациенты , с различными группами клинических нозологий, отягощенных сопутвующим СД 1 типа – 51% от общего количества исследуемых, проходили лечение без применения препаратов инсулина. Группа Б – сравненения ( 24 человека) – пациенты , с различными группами клинических нозологий, отягощенных сопутвующим СД 1 типа – 46% от общего количества исследуемых, проходили лечение с применением препаратов инсулина (Инсулин человеческий «Актропид НМ» Пенфила 100 МО/мл (рДНК) - инъекционная форма для парентерально и внутримышечного введения; инсулин человеческий «Актропид НМ» Флекс Пен 100 МО/мл). Группы формировались методом случайной выборки, обеспечивающей равноценность по клиническим проявлениям заболеваний и тяжести состояния пациентов. Исследование проводилось в ходе сравнения контрольных групп со схожими клиническими случаями, возраста, в некоторых ситуациях ретроспективно, что способствовало наиболее точному получению клинического материала и сравнения тактики лечения так как ситуация и клиническое течение. Клиническая эффективность комплексного лечения процессов регенерации у больных с длительно незаживающими ранами оценивалась на основании клинических данных, и вивде совокупности эффекта – нормализации показателей клеточного, гуморального и врожденного звеньев иммунитета, уменьшения площади и глубины раневой поверхности. Результаты исследования подвергались вариационно-статистической обработке в соотвествии с общепризнанными принципами. Лабораторно – инструментальные данные включали в себя клинико-биологические тесты по стандартным методикам на автоматических анализаторах, включавшие параментры общего анализа крови, мочевины, креатинина, общего белка, билирубина, определение чувствительности микроорганизмов к антимикробным препаратам. В после операционном периоде применялся инсулин (Инсулин человеческий «Актропид НМ» Пенфила 100 МО/мл (рДНК) - инъекционная форма для парентерально и внутримышечного введения; инсулин человеческий «Актропид НМ» Флекс Пен 100 МО/мл) , в качестве одного из этапов манипуляции. После тщательной обработки ран дезинфицирующими средствами в полость ран с помощью шпица или инсулиновой ручки производилось введение препарата. Затем накладывались асептические повязки, либо повязки с антибактериальной мазью.
Результаты и обсуждение: Сроки регенерации тканей у пациентов с СД и период заживления ран нередко затягивается на месяцы, в отличии от группы сравненения (с применением препаратов инсулина). Так же отмечалось и значительный риск развития послеоперационных осложнений (табл. 1).
| Группа А (без применения препаратов инсулина) | Группа Б | ||||
| 27 детей различного возраста | 24 ребенка различного возраста | ||||
| Диагноз: | Количество пациентов: | Диагноз: | Количество пациентов: | ||
| Острый гнойный левосторонний/правосторонний лимфаденит ращличных локализаций | 12 | 23% | Острый гнойный левосторонний/правосторонний лимфаденит ращличных локализаций | 10 | 19% |
| Острый гнойный подмышечный гидроденит | 5 | 9% | Острый гнойный подмышечный гидроденит | 5 | 9% |
| Лимфома Ходжкина (паховая область) | 1 | 2% | Лимфома Ходжкина (подмышечная область) | 1 | 2% |
| - | - | Циркулярная бластома восходящего отдела поперечно-ободочной кишки | 1 | 2% | |
| Вросшие ногти 1-х пальцев стоп | 7 | 13% | Вросшие пальцы 1-х пальцев стоп | 5 | 9% |
| Абсцессы различных локализаций в/н/конечностей | 2 | 4% | Абсцессы различных локализаций в/н/конечностей | 2 | 4% |
Таблица 1. Сравнение и соотношение нозологий в группах пациентов с применением препаратов инсулина.
В общем клиническом анализе крови у пациентов первой группы отмечались (95% всех больных) повышенное общее содержание в крови лемфоцитов ( 10-12±2,26 х 10 9/л), моноцитов (6,7± 3,25, %), лейкоцитарная формула была в пределах возрастных норм (миелоциты – 0 , палочкоядерные - 5,5±1,7 (%), сегментоядерные 61,0 ± 8,1(%), температура тела в норме, либо субфибрильная. Об активности воспалительного процесса свидетельствовала клиническая картина раны и показатели СРБ и ФНО. На фоне проводимого исследования и мониторинга гликимии у пациентов, уровень глюкозы в крови сохранялся в пределах допустимой нормы.
Выводы: произведённый анализ групп больных, показал положительные стороны метода использования препаратов инсулина у пациентов с СД – 1 типа, как современного вспоминающего средства в лечении длительно регенерирующих раненых поверхностей в послеоперационном периоде.
Список литературы: 1. Ефимов А.С., Германюк Я.Л., Генес С.Г. / Сахарный диабет.- К.: Здоровья, 1983.- С.224.
2. Баранов В.Г./Руководство по клинической эндокринологии. – Л.: Медицина. Ленинградское отделение. 1977. – 663.С.
3. Мышкин К.И., Дубошина Т.Б., Шубина А.Г./ Сахарный диабет и анестезиология // Анестезиология и реаниматология. – 1989. - №1.- С.54-60.
4. Щербак А.В./Патология органов и систем при сахарном диабете. 1989. – Киев. //Здоровье. – С. 150.
5. Кулешов Е.В. Острые гнойно-воспалительные заболевания органов брюшной полости и сахарный диабет// Клиническая медицина. – 1992. - №7-8. С. 23-27.
6. Кулешов Е.В., Кулешов С.Е. Сахарный диабет и хирургические заболевания. Москва. – 1996. – 215 С.
7. Газетов В.М., Калинин А.П. Хирургические заболевания у больных сахарным диабетом. – М. Медицина. 1991. – С.256.
8. Гронацкий Н.И. Диабетология/ Москва, 2002. – С.254.
9. Кулешов С.Е. Анаэробная клостридиальная и неклостридиальная инфекция в хирургии // Москва. – Высшая школа. – 1993. – С. 254.
10. Баранов В.Г. Руководство по клинической эндокринологии. – Л.: Медицина. Ленинградское издание. 1977. – С. 663.
11. Мышкин К.И., Дубошина Т.Б., Шубина А.Г. Сахарный диабет и анестезиология // Анестезиология и реаниматология – 1989. - №1. – С. 54-60.
12. Голицина Т.Ю., Чазова Т.Е. Тактика ведения больных сахарным диабетом при хирургических вмешателсьтвах. – Медицинская сестра 2004. - №5. – С. 9-10.








