Организация безопасной среды для пациентов
ЛЕКЦИЯ
ОРГАНИЗАЦИЯ БЕЗОПАСНОЙ СРЕДЫ ДЛЯ ПАЦИЕНТОВ
Дисциплина: Организация безопасной среды для пациентов и персонала.
Специальность: Акушерское дело.
Время: 2 часа
М отивация изучения темы:
Пациент ЛПУ — это страдающий человек с нарушением физического, душевного и социального благополучия, расстройством биосоциальной адаптации, ощущением зависимости от болезни, переживанием стесненной свободы. И сама болезнь, и новая окружающая среда вынуждают его изменить привычный образ жизни. Психология больного характеризуется, с одной стороны, ощущениями физического порядка (например, боль, лихорадка и др.), представлениями о болезни, а с другой — определенным отношением к болезни. У больного нарушается обычный ход взаимоотношений, возникают новые отношения с близкими, связи с незнакомыми до болезни людьми. Важной задачей медицинской сестры является проникновение в психологию больного. Для правильной организации ухода за ним нужно знать, как пациент реагирует на свою болезнь.
Для предотвращения возникновения ситуаций, приводящих к нарушению жизнедеятельности человека, медицинская сестра в первую очередь должна ознакомить пациента с распорядком дня, режимом работы лечебного отделения и следить за их соблюдением. С целью снижения риска возникновения осложнений в результате проведенных манипуляций и процедур больной должен знать о возможных последствиях при несоблюдении правил поведения после них.
Сестринские вмешательства, направленные на снижение риска падений, травм, ожогов, пищевых отравлений и поражений электрическим током во время проведения процедур, должны быть сконцентрированы на выявлении пациентов с высоким риском несчастных случаев.
Организация безопасной среды для пациента. Факторы риска для пациентов в ЛПУ. Выявление пациентов с высоким риском несчастных случаев. Помощь сестринского персонала, направленная на снижение риска падений, травм, ожогов, отравлений и поражений электрическим током
2. Цели занятия.
Учебные цели:
Обеспечить формирование системы знаний у студентов по теме « Лечебно-охранительный режим ЛПУ Организация безопасной среды для пациента ».
Знать:
Понятие «Лечебно-охранительный режим ЛПУ»,
Факторы риска для пациентов в ЛПУ.
Виды режимов двигательной активности пациентов.
Положение пациента в постели
Сестринские вмешательства, направленные на снижение риска падений, травм, ожогов, пищевых отравлений и поражений электрическим током во время проведения процедур
Уметь:
Предупреждать риски падений, травм, ожогов, отравлений и поражений электрическим током пациента
ПК 1.1. Эффективно общаться с пациентом и его окружением в процессе профессиональной деятельности.
ПК 1.2.Соблюдать принципы профессиональной этики.
ПК 2.1. Обеспечивать инфекционную безопасность.
ПК 2.2. Обеспечивать безопасную больничную среду для пациентов и персонала.
ПК 2.3. Участвовать в санитарно-просветительской работе среди населения.
Способствовать формированию соответствующих ПК (1.1 – 2.5) и ОК (1 - 8)
Воспитательные цели:
· Способствовать нравственному, эстетическому, духовному воспитанию студентов;
· Добиваться осознанности в правильном выборе профессии;
· Прививать альтруизм, гуманное отношение к пациентам, чувство ответственности за результаты своей работы.
· Воспитывать у студентов наиболее важные личностно-профессиональные качества медицинского работника, умение осознавать ответственность за жизнь и здоровье пациента; анализировать свое поведение;
· Вырабатывать умение работать по стандартам, алгоритмам.
· Формировать чувство ответственности за своевременное и качественное перемещение пациента
Развивающие цели:
· Способствовать развитию у студентов понимания сущности и социальной значимости своей будущей профессии, устойчивого интереса к ней;
· Развивать творческое мышление, профессиональную речь, познавательную деятельность.
· Расширить кругозор, обогатить эрудицию студентов, поддерживать интерес к изучаемому предмету
7. Список литературы:
Основная:
1. Мухина С.А. Тарновская И.И. Теоретические основы сестринского дела: Учебник. – 2-е изд., испр. И доп. – Москва Издательская группа Гэотар-Медиа, 2011г..
2. Мухина С. А., Тарновская И. И. «Практическое руководство к предмету «Основы сестринского дела» Москва Издательская группа Гэотар-Медиа, 2010г..
3. Обуховец Т.П., Основы сестринского дела. – Ростов е/д.: Феникс, 2007. – (Медицина для вас).
4. Обуховец Т.П. Основы сестринского дела. Практикум – Ростов е/д.: Феникс, 2007. – (Медицина для вас).
Дополнительные источники:
1. Кулешова Л. И. Основы сестринского дела: курс лекций, сестринские технологии, учебник [Текст] / Л. И. Кулешова, Е. В. Пустоцветова – Ростов-на-Дону, Феникс, 2012. – 733 с.
2. Приказ МЗ СССР №1204 от 16.11.1987г. «О лечебно-охранительном режиме в лечебно-профилактических учреждениях».
ЛОР –порядок работы ЛПУ, который ограждает пациентов (и персонал) от отрицательных воздействий больничной среды, щадит их психику и создаёт условия для полного физического и психического комфорта. Основная цель ЛОР - создание оптимальных условий для выздоровления пациента.
Создание ЛОР входит в обязанности всего медицинского персонала, в том числе медицинской сестры. Пациенты должны быть проинформированы о требованиях ЛОР, которые обычно отражаются на стендах, памятках и листовках.
Элементы лор
1. Создание психологического комфорта:
- Соблюдение тишины. Во все времена психологический покой пациента достигался прежде всего тишиной. Флоренс Найтингейл считала: «… на больного, тягостнее всего действует всякий ненужный шум и суматоха. Они возбуждают в нём в высшей степени напряжение и чувство ожидания чего-то». Для соблюдения тишины персоналу медицинского учреждения рекомендуется:
- носить бесшумную обувь;
- тихо говорить с коллегами и пациентами; следить, чтобы пациенты говорили тихо между собой;
- запрещать пациентам включать на большую громкость радио и телевизор;
- младший медицинский персонал не должен нарушать тишину при уборке помещений во время дневного и ночного сна.
- Соблюдение психологической совместимости в палатах. Необходимо учитывать состояние пациентов, форму заболевания, психологический настрой. Особенно данный элемент важно учитывать в условиях хосписа.
- Создание комфорта и уюта в палатах. При отделке помещений следует использовать экологичные материалы теплых цветов.
- Ограждение пациентовот вида смерти, крови, неприятных запахов.
- Соблюдение распорядка дня пациентами и медработниками: не будить раньше времени (за исключением необходимых ситуаций), вовремя выполнять диагностические и лечебные процедуры, обход врача, приём пищи, уборку и т.д..
- Организация досуга пациентов: просмотр телевизионных передач, чтение художественной литературы, настольные игры. Это способствует созданию положительных эмоций у пациентов, отвлекает их от переживаний, укрепляет веру и волю к выздоровлению.
- Организация свиданий с родственниками в установленные часы (обычно с 12.00 до 14.00 и с 17,18 до 19.00). Необходимо следить, чтобы они не утомляли пациентов разговорами, громко не разговаривали, не сообщали неприятные новости. К свиданиям не допускаются дети младше 14 лет, лица в нетрезвом состоянии, с признаками респираторного заболевания.
- Соблюдение – этико-деонтологических норм поведения – должно быть строго и неукоснительно. Начиная с внешнего вида медсестры:
- опрятная одежда по установленным нормам;
- бейдж-визитка с указанием должности, Ф.И.О., отделения.
- волосы подобраны под колпак;
- ногти коротко острижены;
- умеренность в употреблении косметики.
Необходимо пользоваться правилами эффективного вербального и невербального общения, быть приветливой, спокойной, терпеливой с пациентами, родственниками, коллегами. Исключаются легкомысленные и неуместные шутки, фамильярность.Слово, сказанное пациенту, должно вселять в него надежду. Должны неукоснительно соблюдаться права пациентов на информацию, на соблюдение профессиональной тайны.
2. Создание физического комфорта:
- Интерьер и микроклиматв помещениях в соответствии с санитарно-гигиеническими нормами:
- освещение естественное, искусственное, ночью индивидуальные ночники в палатах и настольные лампы на сестринских постах;
- достаточная вентиляция, проветривание по графику (в палатах 2-3 раза зимой и 4-5 в теплое время года);
- обеспечение комфортной температуры - 18-23 0С;
- использование удобной и комфортной мебели в палатах и холлах.
- Поддержание чистоты в помещениях (регулярные ремонты, уборки);
- Содержание в исправности санузлов, электрооборудования, телефонов.
- Ограждение пациентов от болевых ощущений, применяя все возможные виды обезболивания, в том числе физиологическое.
- Организация прогулок на территории больницы в летнее время года, при t не ниже +20 0С, с разрешения лечащего врача.
- Рациональное ограничение физической (двигательной) активностив случаях, когда нагрузка на жизненно важные органы может вызвать развитие тяжёлых, иногда необратимых изменений, ухудшить состояние, привести к тяжёлым осложнениям, а иногда – к смерти. Режим физической активности пациенту назначает врач.
Виды режимов двигательной активности
Строгий постельный - пациенту запрещается самостоятельные движения, в том числе смена положенияв постели. Все гигиенические мероприятия, кормление осуществляется только с помощью медсестры.Лечебные и диагностические манипуляции проводятся в постели. Назначается в острую фазу при инфарктах миокарда, переломах позвоночного столба и других заболеваниях с целью создания больному наибольшего покоя.
Постельный – назначается с целью повышения двигательной активности по мере улучшения состояния пациента. Разрешается самостоятельно или с помощью медицинского персонала выполнять ряд активных движений конечностями, принимать пищу, переворачиваться в постели, выполнять туалет, переходить в положение сидя,затем сидеть на краю кровати, свесив ноги.В дальнейшем возможны лёгкие гимнастические упражненияв постели под присмотром медсестры.Пациент испытывает ограничения в удовлетворении своих потребностей. Медсестра побуждает его к самостоятельности и помогает ему в мероприятиях по уходу за собой.
Палатный(полупостельный)– назначается при показаниях к расширению двигательной активности пациента. Разрешаются сидеть, вставать, осторожно перемещаться в пределах палаты, самостоятельный уход в пределах палаты.
Общий(свободный)– назначается при показаниях к тренирующему воздействию физических нагрузок. Позволяется дозированная ходьба, подъем по лестнице, прогулки по территории ЛПУ, полный уход за собой.
Факторы агрессии больничной среды
Инфекционный фактор – микробный – риск ВБИ. Только постинъекционные осложнения составляют 42% ВБИ. Профилактические меры обеспечивает неукоснительное соблюдение СПЭР.
Токсический фактор – химический. Имеется риск контактных дерматитов, аллергических состояний, отравлений при использовании дезинфектантов, медикаментозных средств, некачественных продуктов питания.
Психологический фактор –напряженная обстановка, страдания, боль оказывают эмоциональное, стрессовое воздействие.
Физический фактор – травмирующий. Источниками могут быть электрооборудование, использование открытого пламени, радиационного, ультрафиолетового излучения, нарушение правил биомеханики при передвижении.
Снижение у пациентов риска ожогов:
- контроль температуры воды при применении грелки, при водолечении, во время гигиенических процедур – использование водного термометра, наблюдение за состоянием пациента во время процедуры;
- соблюдать технику безопасности при работе с открытым источником огня: предварительно отжимать смоченный спиртом фитиль при постановке банок, не зажигать огонь на расстоянии менее 5 метров от кислородного баллона;
- предотвращать химические ожоги – контроль при постановке горчичников, полуспиртового компресса, йодной сетки и др.
- запрещать пациентам разжигать огонь в отделении;
- следить за соблюдением противопожарной безопасности в отделении – наличие плана эвакуации, средств тушения.
Снижение у пациентов риска отравлений:
- соблюдать требования к хранению и использованию дезсредств в лечебных отделениях – хранить в проветриваемых помещениях, в запирающихся шкафах, в закрытых емкостях, исключив доступ к ним пациентов;
- соблюдать требования к хранению медикаментов – хранить в запирающихся шкафах или холодильниках, на маркированных полках, в промаркированных емкостях;
- соблюдать требования к использованию медикаментов – контролировать срок годности, целостность упаковки, производить визуальный и органолептический контроль пригодности;
- исключать токсическое воздействие паров ртути в случае разбивания термометров;
- соблюдать требования к хранению продуктов, принесенных родственниками пациентов – хранение в холодильнике. контролировать срок годности и качество;
- контролировать доставку продуктов питания в лечебное отделение и их хранение в буфетной.
- контролировать условия питания пациентов.
Снижение у пациентов риска поражения электрическим током:
- следить за использованием только исправного, заземленного электрооборудования;
- следить за сохранением целостности электропроводки;
- следить за исправностью электрических розеток;
- запрещать пациентам выдергивать вилку из розетки за шнур;
- исключить использование электроприборов в местах с повышенной влажностью;
- запрещать выключение электроприборов влажными руками;
- запрещать пользовании электроприбора и одновременно касаться радиаторов,
водопроводных труб и других замеленных металлических конструкций;
- запрещать перегружать электрическую сеть;
- следить, чтобы провода от электрооборудования не касались тела пациента.
Снижение у пациентов риска поражения травматизма:
- выявитьимеющиеся факторы риска падения – возраст старше 65 лет, нарушение зрения, расстройство походки, дезориентированность, спутанность сознания, медикаментозное лечение (транквилизаторы, седативные, снотворные препараты);
- привести кровать в максимально низкое положение, использовать тормоз и боковые заграждения;
- чаще наблюдать пациента, разместить предметы первой необходимости (стакан с водой, очки) в доступном месте;
- обеспечить пациента средством связи с медсестрой;
- обеспечить ночное освещение;
- исключить влажный пол, лишние предметы на пути перемещения пациента;
- оказывать пациенту помощь при перемещении.
Использование вспомогательных средств.
Важную роль при перемещении пациента имеют вспомогательные средства. В настоящее время различными фирмами по производству медицинского оборудования выпускаются всевозможные виды таких вспомогательных средств. К ним относятся:
- упоры для самостоятельного перемещения пациентов в постели и с помощью одной медицинской сестры;
- веревочные лестницы для самостоятельного подъема больных в постели;
- скользящие простыни (макси-слайды) для перемещения тяжелобольного к изголовью кровати, перемещения с кровати на каталку и с каталки на кровать;
- вращающиеся диски (флекси-диски) для поворота пациентов сидя и стоя;
- роллеры для перемещения тяжелобольных, поворота по оси, сидя в постели;
- удерживающие пояса для фиксации пациентов при подъеме и сопровождении;
- эластичные пластины для всех видов перемещения больных;
- скользящие доски для перемещения больного с кровати в кресло и обратно;
- гамаки для перемещения больных в другие кабинеты и палаты;
- наколенники для выполнения манипуляций в положении «стоя на одном колене»;
- противопролежневые прокладки из современных природных и синтетических материалов;
- валики и подушки для физиологического положения больного в постели и т.д.
Для удобства перемещения пациентов, особенно грузных или находящихся без сознания, во время перемещения возможно использование скользящих простыней Easyslide. Эти простыни, благодаря фактуре материала, снижают трение скольжения. Таким образом, можно избежать чрезмерных нагрузок, как со стороны пациента, так и со стороны помогающих лиц. Кроме того, использование скользящих простыней предотвращает смещение поверхностных слоев кожи относительно более глубоко лежащих тканей, что часто приводит к образованию пролежней. К сожалению, скользящие простыни трудно купить. Но их можно сшить самим из плащевой ткани, например, в форме рукава.
* помните о своих физических возможностях перемещения вручную и не превышайте их!
Для ухода за больными, ослабленными или пожилыми людьми применяется такое средство как поручни или опорные кронштейны.
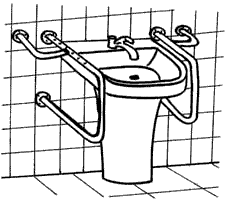
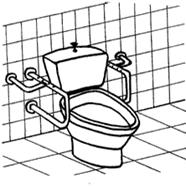
Опорные поручни и кронштейны
Их применяют для помощи людям с ограниченными возможностями при изменении положения тела в кровати, при пользовании ванной, туалетом, душем, для облегчения перемещения по коридорам, лестницам и палатам, а также в других местах, где это необходимо.
Костыли используются для улучшения координации и уменьшения нагрузки на ноги путем увеличения опоры и переноса массы тела на верхнюю часть туловища и руки.
Опорная трость служит вспомогательным средством поддержки для ходьбы при слабости, нарушении координации и используется для поддержки с одной или двух сторон. Использование трости для ходьбы улучшает равновесие за счет создания дополнительной точки опоры.
Двухуровневые трости позволяют использовать их не только при ходьбе, но и как опору при вставании с кресла или кровати.
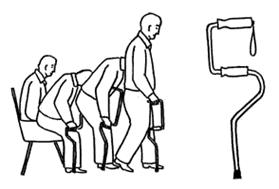
Двухуровневая трость
Ходунки улучшают координацию движений, позволяют сохранить равновесие и уменьшают нагрузку на нижние конечности. По сравнению с тростью и костылями, ходунки обеспечивают наибольшую стабильность и устойчивость пациентов за счет более широкой базы для поддержки и опоры, улучшенной продольной и поперечной устойчивости.











