Мутация протромбина 20210 А
Описана в 1996 году Poort с соавторами. Точечная мутация (аденин замещен гуанином) в позиции 20210 3' нетранслируемого региона гена протромбина, что приводит к повышению уровня протромбина (сам протромбин не изменен) в крови и ассоциируется с повышенным риском тромбообразования. Каких-либо других изменений со стороны протромбина при этой мутации выявить не удалось. Расчетная частота этой мутации в европейской популяции составляет 2-3%, а в средиземноморском регионе - 4-5%. У лиц с эпизодами венозных тромбозов, особенно тромбофлебитов нижних конечностей, протромбин
20210А встречается в 6—10% случаев. От 4 до 8%> пациентов с впервые выявленным тромбозом глубоких вен имеют эту мутацию. Роль этой мутации в развитии артериальных тромбозов изучается. Гомозиготные носители этой мутации редки. Гетерозиготное носительство по расчетам повышает риск венозного тромбообразования в 2-3 раза. Как правило, первые эпизоды тромбозов возникают у взрослых и связаны с присоединением возрастных факторов риска. Особенно сильно риск тромбофилии возрастает при сочетании этой мутации с другими факторами риска сердечно-сосудистых заболеваний - курением молодых женщин, ожирением, гипертонией, сахарным диабетом.
Лабораторная диагностика: молекулярный анализ гена протромбина.
Дефицит антитромбина
Первое сообщение о дефиците AT, как о факторе риска патологического тромбообразования, было сделано в 1965 году Egeberg. В настоящее время описано более 80 мутаций гена AT. Наследование - аутосомно-доминантное с неполной пенетрантностью. Выделяют два типа дефицита AT:
• Tun I - количественный дефект, приводящий
к пропорциональному снижению активности
и антигена AT:
- подтип I а - снижение синтеза AT;
- подтип I Ъ - увеличенная скорость распа
да (выведения).
• Тип II - качественный тип, характеризуемый
снижением активности при нормальном ан
тигене AT:
- подтип Па - дефект активного центра (из
мененное свойство реактивировать тром
бин) и участка связывания гепарина (из
мененная реактивность с гепарином);
- подтип IIb - дефект активного центра;
- подтип II е - дефект участка связывания
гепарина.
При II типе функциональный дефицит AT возникает в результате различных мутаций, требуются дополнительные исследования, в частности определение гепарин-связывающих свойств AT.
Гомозиготных носителей гена дефицита AT не описано: предположительно эта мутация не
Патология гемостаза
совместима с жизнью, дети погибают внутриутробно или вскоре после рождения. Однако были описаны гомозиготные носители дефекта связывания AT с гепарином. Гетерозиготное носитель-ство встречается у 0,05-1% здоровых лиц в популяции, у 1% лиц с первым в семье случаем венозного тромбоза и в 4% семей с наследственной тромбофилией.
Вторичное снижение AT может иметь место при лечении гепарином или НМГ (фрагмин, фраксипарин, ловенокс, клексан), заболеваниях печени, нефротическом синдроме, лечении L-ac-парагиназой, эстрогенами, при коагулопатиях потребления. Уменьшение активности AT на 25-30% сопровождается развитием гепаринорезис-тентности, что может вызвать появление рикошетных тромбозов. На неэффективность антикоа-гулянтного действия гепарина указывает отсутствующее удлинение АЧТВ, персистенция и даже повышение фибринопептидов А и В или других маркеров активного фибринообразования. Если же имеет место дефицит или врожденная аномалия AT, то антикоагулянтный эффект гепарина будет изначально ослаблен. Во всех этих случаях необходим контроль за активностью AT в плазме. При значительном дефиците AT и высоком риске тромбозов показано введение больным концентратов AT или инфузия свежезамороженной плазмы.
AT иногда рассматривается как отрицательный реактант острой фазы воспаления, уровень его снижается при инфекциях. Активность AT (но не его концентрация) существенно уменьшается при инсулин-зависимом сахарном диабете I типа, причем снижение активности AT коррелирует с уровнем гликирования плазменных белков.
Расчетное повышение риска тромбообразования у лиц с гетерозиготными мутациями гена AT - 5-10 раз. Сроки начала первых проявлений и тяжесть течения заболевания во многом зависят от остаточной активности AT и сочетания этого дефекта с другими факторами тромбофилии.
Тромбозы при дефиците AT локализуются как в венозной, так и в артериальной системе.
Лабораторная диагностика: определение активности AT хромогенным методом, а также антигена AT.
Гипергомоцистеинемия
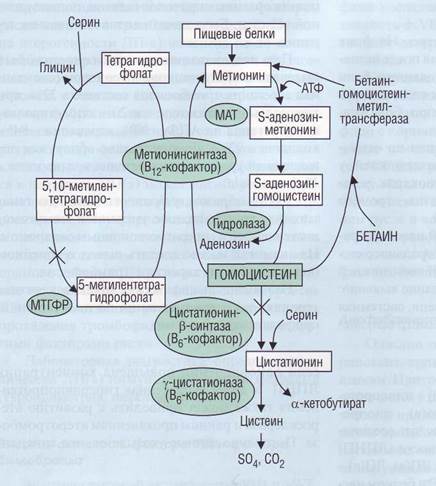
Гомоцистеин - аминокислота, производное метионина, в клетке имеет два пути метаболизма (рис. 137): 1) реметилирование в метионин с участием ферментов метионинсинтазы (кофактором является кобаламин), 5,10-метилентетра-гидрофолатредуктазы и бетаинметионинметил-трансферазы; 2) транссульфирование в цистеин с участием цистатионинсинтазы, кофактором которой является пиридоксин. В плазме гомоцистеин окисляется в дисульфиды и смешанные дисульфиды и находится как в свободной, так и в связанной с белком форме (общий гомоцистеин). Нормальная концентрация в плазме составляет 5-16 мкмоль/л.
У взрослых лиц гипергомоцистеинемия (ГГЦ) может быть врожденным и приобретенным дефектом, у детей, как правило, - следствие дефицита ферментов, метаболизирующих гомоцистеин. Наиболее тяжелые формы ГГЦ связаны с дефектом цистатионин-бета-синтазы. Частота ее гомозиготного носительства среди населения составляет от 1:200 000 до 1:335 000, гетерозиготное - встречается в 0,3-1,4%. Полиморфизм метилентетрагидрофолатредуктазы широко распространен в европейской популяции. Гетерозиготное носительство, по некоторым данным, встречается у 60% лиц европеоидной расы. Гомозиготный полиморфизм, по разным данным, - у 5-15%. Гораздо реже встречаются дефекты других ферментов, метаболизирующих гомоцистеин.
Умеренное повышение гомоцистеина в крови выявляется примерно в 10% случаев всех венозных тромбозов. Рассчетное повышение риска тромбообразования составляет 2,5 раза. Тяжелая гипергомоцистеинемия (с уровнем гомоцистеина более 100 мкмоль/л) ассоциируется с рецидивирующими артериальными и венозными тромбозами, проявляющимися с детства. Приобретенная гипергомоцистеинемия связана с недостаточным поступлением с пищей кобаламина, фолиевой кислоты или пиридоксина, применением лекарственных препаратов, нарушающих функции ферментов или обмен витаминов.
Для гипергомоцистеинемии характерно возникновение как артериальных, так и венозных тромбозов. Патогенез развития тромбофилии при
Патология гемостаза
|
|
Рис . 137. Метаболические пути с участием гомоцистеина в тканях. Знаком X обозначены генетические дефекты, связанные с нарушением обмена гомоцистеина и развитием тромбоэмболических осложнений. При недостаточности фермента ци-статионин-р-синтазы происходит нарушение превращения гомоцистеина в цистеин. У таких больных при выраженной гомоцистеинемии и гомоци-стеинурии развиваются тромботичес-кие нарушения с тромбозами в верхнем сагиттальном синусе, нижней полой вене, портальной вене, а также окклюзия почечных, мозговых и коронарных артерий. Морфологические изменения сосудистой стенки сходны с атеросклеротическими. При мутации гена МТГФР наблюдается стойкая гипергомоцистеинемия, высок риск развития сердечно-сосудистых заболеваний и склонность к тром-бообразованию, МТГФР - метилентет-рагидрофолатредуктаза, МАТ - мети-онинаденозилтрансфераза
гипергомоцистеинемии изучен недостаточно. Есть данные, что происходит нарушение антико-агулянтных свойств эндотелия за счет десквама-ции эндотелиальных клеток, снижения экспрессии тромбомодулина и гепарансульфатов, ПГI2, ингибируется тканевой активатор плазминогена, активируется экспрессия тканевого фактора и ф.Х. Кроме того, вторичные производные гомоцистеина (например, гомоцистеин-тиолактон), уровень которых в крови возрастает при гипергомоцистеинемии, вызывают активацию тромбоцитов и выделение ТхА2. Активно обсуждается повреждающий механизм оксидативного стресса, возникающего при гипергомоцистеинемии и приводящего к неферментативным окислительно-вос-
становительным реакциям. В процессе окисления сульфгидрильных групп гомоцистеина и гомоци-стеин-тиолактона образуются перекисные анионы ( O- , ОН-) и Н2О2, которые инициируют перекис-ное окисление липидов. Это сопровождается повреждением мембран эндотелиальных клеток и образованием окисленных липопротеидов. Перекисные радикалы могут переводить вазодилататор NO в форму пероксинитритов OONO- (NO-), не обладающих вазодилататорными свойствами.
Лабораторная диагностика: исследование содержания гомоцистеина в плазме, молекулярный анализ генов, участвующих в метаболизме гомоцистеина, в том числе метилентетрагидрофо-латредуктазы.
Патология гемостаза
Клинический пример 12
Больной 20 лет. Заболел остро. На фоне удовлетворительного самочувствия после незначительной физической нагрузки появились боли в левой голени, через сутки - отек голени, через 4 дня отек распространился на бедро, боли усилились.
В семейном анамнезе: у бабушки по отцу -тромбозы глубоких вен нижних конечностей, у прадедушки - острый инфаркт миокарда, у дедушки - ишемический инсульт, у отца - тромбоз глубоких вен нижних конечностей.
Обследование: на ретроградной илеокавагра-фии определялся тромбоз илеофеморального сегмента слева с пристеночным тромбозом нижней полой вены. Дальнейшее обследование выявило: правосторонний нефроптоз II степени, системная ангиодисплазия - увеличенный диаметр вен, дис-
плазия органных протоков (печени, поджелудочной железы). Была начата антикоагулянтная терапия.
При исследовании системы гемостаза был выявлен гиперагрегационный синдром (спонтанная агрегация тромбоцитов составила 32%, при контрольном показателе - до 20%, стимулированная агрегация на АДФ - 90%, адреналин - 94%, коллаген - 92%). Дополнительно обнаружен повышенный уровень гомоцистеина в сыворотке -12,6 мкмоль/л.
Таким образом, у больного выявлена гематогенная тромбофилия с умеренной гипергомо-цистеинемией и гиперагрегационным синдромом. Из анамнеза можно сделать вывод о семейном (наследственном) характере тромбофилии.
Назначена специфическая антикоагулянтная терапия, даны рекомендации по долгосрочной профилактике тромбозов.
Гиперлипопротеинемия ( а)
Липопротеид (а) [ЛП(а), Lp(a)] - липопроте-ид-ассоциированный антиген. Апо(а) - апопро-теин, состоящий из 4529 аминокислот; соединяясь с липопротеидом низкой плотности (ЛПНП) дисульфидным мостиком, образует ЛП(а). ЛП(а) -сходная с ЛПНП, обогащенная ХС и белком частица, содержит молекулу Апо(а) в дополнение к молекуле Апо-В (рис. 138).
Концентрация ЛП(а) в сыворотке широко варьирует от 2 до 1200 мг/л. Особый интерес представляет выявление сходства в аминокислотной последовательности Апо(а) и плазмино-гена. Плазминоген содержит 791 аминокислоту, включая пять богатых цистеином последовательностей из 80-114 аминокислот каждая, называемых «kringle», и участок обладающей активностью сериновой протеазы. Апо(а) содержит 37 копий 4 «kringle» плазминогена, за которыми следует 5-й «kringle» и участок протеазы. Апо(а), тем не менее, не обладая ферментативной активностью сериновой протеазы, не способен превращаться в активный плазминоподобный фермент. Увеличение концентрации ЛП(а) в крови считают независимым фактором риска атеросклероза и инфаркта миокарда. Концентрация ЛП(а) выше 300 мг/л связана с 2-кратным повышением риска ИБС и 5-кратным увеличением риска ИБС,
если одновременно повышена концентрация ЛПНП. У детей выраженная гиперлипопротеинемия также может приводить к развитию атеросклероза и ранним проявлениям атеротромбо-за. Последние данные указывают, что гиперли-
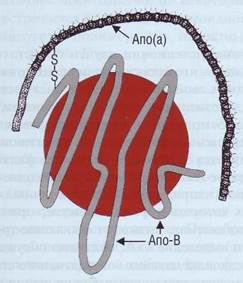
Рис . 138. Липопротеид ( а ) имеет в структуре Апо(а) и Апо-В-100, которые соединены между собой дисульфидными мостиками. Апо(а) имеет структурное сходство с плазми-ногеном, что, вероятно, определяет связь между атероге-незом и тромбозом
Патология гемостаза
попротеинемия является независимым фактором риска венозного тромбогенеза у детей. Причина атерогенности ЛП(а) выяснена не до конца. Наиболее вероятно, что атерогенность обусловлена высокой способностью ЛП(а) взаимодействовать с белками клеточного матрикса, такими, как фибронектин и протеогликаны. Образующиеся комплексы активно поглощаются моноцитами, макрофагами и гладкими мышечными клетками, в результате клетки трансформируются в пенистые. ЛП(а) может ингибировать фиб-ринолиз, повышая риск развития тромбоза и атеросклероза. Структурное сходство между Апо(а) и плазминогеном, возможно, и определяет связь между атерогенезом и тромбозом. В то же время прямого влияния ЛП(а) на развитие тромбофи-лии не показано, однако повышенный уровень ЛП(а) существенно увеличивает вероятность проявления тромбофилии в комбинации с другими факторами риска.
Лабораторная диагностика: определение количества ЛП(а) иммунохимическими методами (турбидиметрия, нефелометрия и др).