Обеспечение диагностики нарушении гемостаза в
Общие подходы
Исследование нарушений гемостаза проводится в несколько этапов.
Перед проведением лабораторного исследования собирается анамнез. Во-первых, необходимо выяснить наличие клинических признаков геморрагического или тромботического заболевания у пациента. Во-вторых, требуется определить наличие таких признаков у членов семьи. Расспрос о семейных заболеваниях - очень важный этап, так как многие нарушения гемостаза наследуются. При сборе анамнеза необходимо обращать внимание на то, имеются ли признаки врожденного нарушения гемостаза или это приобретенное состояние. При наличии признаков приобретенного нарушения гемостаза необходимо учитывать сопутствующие заболевания и симптомы, а также применяемые пациентом медикаментозные препараты, которые могли повлиять на гемостаз.
Однако данные анамнеза являются субъективной информацией и не всегда помогают в установке правильного диагноза. Клиническое обследование пациента выявляет ряд признаков нарушения гемостаза - петехии, синячки на коже, кровоизлияния в слизистые оболочки, признаки венозного застоя или артериальной недостаточности и др. Необходимость сбора анамнеза и осмотра перед началом лабораторного обследования важна еще и потому, что проведение всех возможных тестов оценки состояния системы гемостаза - чрезвычайно дорогостоящее занятие. Кроме того, в настоящее время нет лабораторных тестов, позволяющих досконально охарактеризовать все звенья системы гемостаза. Поэтому на предварительном этапе необходимо выбрать рациональную палитру тестов, наиболее соответствующую клинической картине нарушений у данного пациента.
На следующем этапе рекомендуется провести некоторое количество скрининговых тестов, которые позволят определить направленность нарушения. И лишь на следующем этапе рационально выполнить соответствующие данным клинической картины и скрининговых тестов анализы, способные выявить конкретные нарушения гемостаза у пациента.
Важно понимать, что применяемые тесты должны быть информативными, то есть обладать высокой чувствительностью по выявлению патологии и достаточной специфичностью. В любом случае лучше использовать несколько тестов, чем искать один даже самый специфичный тест, так как сама комбинация дает дополнительную и зачастую решающую информацию. Это объясняется тем, что практически все элементы системы гемостаза в той или иной степени связаны, изменение в одном элементе затрагивает и другие его звенья. Поэтому во всех случаях при назначении и проведении расширенной коагу-лограммы необходим тесный контакт с лечащим врачом и, может быть, совместное с ним назначение перечня дорогих и редких, но обоснованных исследований.
Так как лабораторное исследование гемостаза может быть достаточно дорогим, следует доказывать администрации, что лечение больных с тромбозами и патологическими кровотечениями значительно дороже, чем любые лабораторные исследования. А затраты на приобретение качественных реактивов и оборудования окупаются исключением повторных исследований и проведением адекватной, эффективной и контролируемой терапии.
Помимо коагулологических тестов, при исследовании нарушений гемостаза большую помощь оказывают лабораторные тесты общего
Обеспечение диагностики нарушений гемостаза в КДЛ
назначения. Они могут указать на заболевания печени или почек, которые имеют значение для синтеза и катаболизма факторов гемостаза. Опухоль с метастазами способна стать причиной тромбоза. Лекарственные препараты могут вызывать кровотечения, а в некоторых случаях передозировка прямых и непрямых антикоагулянтов, наоборот, приводит к тромбофилии.
Важную информацию о причинах развивающихся тромбозов и кровотечений могут дать такие лабораторные исследования, как общий анализ крови, определение гомоцистеина, витаминов, гормонов, наличие аутоантител. Для пациентов, леченных препаратами крови, необходимо проводить тесты на вирусоносительство.
Преаналитический этап

Взятие крови
Существенное значение имеет, на какой крови выполняется тот или иной тест: на цельной, стабилизированной капиллярной или на плазме венозной крови.
Капиллярная кровь
Капиллярная кровь как диагностический материал имеет ограниченное значение. Тем не менее у больных, принимающих непрямые антикоагулянты, использование капиллярной крови из пальца позволяет избежать повторного травмирования и тромбирования вен, затрат времени на центрифугирование крови и отделение плазмы. При этом использование капиллярной крови увеличивает вероятность преаналитической ошибки; становится сложнее стандартизовать исследование, требуются специальные реактивы и оборудование. Стоимость реактивов для исследования про-тромбинового времени в капиллярной крови выше, их стабильность ниже, чем обычного тром-бопластина, используемого для анализа плазмы венозной крови. Для избежания неверных результатов капиллярная кровь может использоваться только для некоторых специально адаптированных методов: подсчет тромбоцитов, определение времени кровотечения, определение протромбино-вого (ПВ) и активированного частичного тром-бопластинового времени (АЧТВ). Определение АЧТВ в капиллярной крови используется исключительно для мониторинга гепаринотерапии.
Определение ПВ в капиллярной крови используется в основном для контроля за приемом непрямых антикоагулянтов в амбулаторных и домашних условиях, а также для экспресс-диагностики у детей первых месяцев жизни.
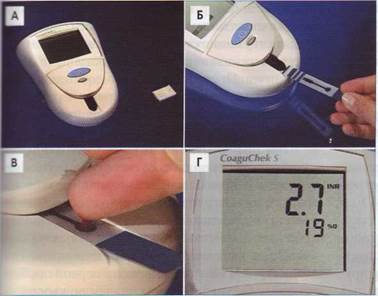
Фирма «Roche Diagnostics» выпускает комбинированный тромбопластиновый реагент «Hepato Quick», который специально предназначен для работы с капиллярной кровью. В состав реактива входят тромбопластин, фактор V и фибриноген, для определения используется 20 мкл цельной крови. Реактив прокалиброван. Для проведения работ по контролю качества используются специально подготовленные лиофилизированные плазмы. При использовании реактива предусмотрена возможность коррекции влияния гематокрита на результат теста. Все эти условия позволяют проводить контроль за антикоагулянтами непрямого действия по протромбиновому тесту, выполняемому на полученной из пальца капиллярной крови. Этот метод оценивает международное нормализованное отношение (MHO) в микрообъемах цельной или стабилизированной цитратом капиллярной крови. Существенным ограничением метода является то, что используемый в нем реагент сложен, дорог и малодоступен многим практическим лабораториям. Одновременно фирма «Roche» предлагает портативный прибор «CoaguCheck Plus» для определения ПВ и АЧТВ, в котором в качестве биологического материала используется капля капиллярной крови. Прибор может применяться в амбулаторных условиях или самостоятельно пациентами для контроля терапии непрямыми антикоагулянтами (рис. 65).
Основные проблемы и рекомендации при работе с капиллярной кровью:
• При прохождении крови через поврежденную
ткань активируется свертывание, длитель
ность взятия крови является критическим по
казателем.
• Немецкий стандарт DIN 58910-D: кровь, вы
текающая самотеком, должна быть забрана
Обеспечение диагностики нарушений гемостаза в КДЛ

|
Рис . 65. Портативный прибор « CoaguCheck Plus » ( фирма « Roche » ) для определения ПВ и АЧТВ :
А - общий вид и картридж для программирования прибора, Б - тест-полоска вводится в прибор, В -капля капиллярной крови наносится непосредственно на тест-полоску, помещенную в прибор, Г - результат готов через несколько минут, причем данные по протромбиновому времени (ПВ) представляются сразу в единицах международного нормализованного отношения (MHO)
в стерильный капилляр и перенесена в нитратный буфер в течение 10 с. Чистое и сухое место кончика пальца или ушной мочки пунктируется стерильным скарификатором. Прокол должен быть достаточно глубоким, чтобы кровь текла самотеком. Не допускается давление или сжатие. Для исследования используются первые капли крови, берется 10-50 мкл в стерильный капилляр, который держится горизонтально, один конец касается места прокола. В капилляре кровь с цитратом не перемешивается, предварительный забор антикоагулянта только усложняет процедуру. Капиллярная кровь при взятии в пробирку с цитратом должна быть перемешана во время или сразу после взятия. Не допускается, чтобы кровь стекала на дно по стенке пробирки, она должна прямо скапывать в цитрат, перемешиваясь с ним (рис. 66).
Венозная кровь
До настоящего времени венозная кровь - основной источник материала для анализа состояния гемостаза. Взятие венозной крови - критическая процедура для тестов на коагулограмму. Взятие крови должно быть приурочено ко времени исследования, чтобы свести до минимума время хранения проб. В то же время, учитывая суточные биоритмы, рекомендуется брать кровь на
исследование утром от 7 до 9 часов. Необязательно брать кровь строго натощак, можно рекомендовать пациенту легкий завтрак, но без жировой
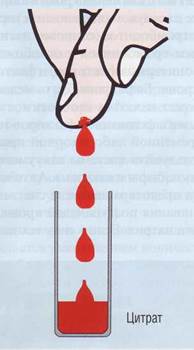
Рис . 66. При взятии крови в антикоагулянт не допускается стекание крови по коже пальца, по стенке пробирки и любой другой поверхности, так как мгновенно происходит контактная активация процесса свертывания. Кровь самотеком из прокола должна попадать прямо в антикоагулянт, перемешиваясь с ним
Обеспечение диагностики нарушений гемостаза в КДЛ

пищи. Исследование рекомендуется проводить у пациентов, отдохнувших не менее 15 мин после незначительной физической нагрузки.
Важным моментом является длительность наложения манжеты. Во время венопункции длительность венозного стаза рекомендуется не более 1 мин, а сила сжатия - ниже на 10 мм Hg диа-столического давления крови. Стаз крови при длительном наложении манжеты вызывает активацию фибринолиза, повышение концентрации факторов гемостаза из-за освобождения белков из сосудистой стенки (в том числе t-PA и vWF) и активацию тромбоцитов. Так, после 3 мин стаза крови происходит укорочение ПВ, АЧТВ и тром-бинового времени, примерно на 10% повышается количество антитромбина, фибриногена и других факторов свертывания, ф.VIII в отдельных случаях повышается более чем на 20%.
Кровь берут из локтевой вены утром натощак силиконированной иглой с широким просветом (внутренний диаметр 1,0 - 0,8 - 0,6 мм) без шприца (самотеком). Использование шприца нежелательно. Если кровь брать слишком быстро, то из-за турбулентного движения крови в шприце и смешивании ее с воздухом (вспенивание) происходит активация тромбоцитов (сопровождается изменением формы тромбоцитов и освобождением из них тромбоцитарных факторов) и факторов свертывания крови. Если кровь брать медленно, то в шприце может начаться необратимое свертывание, опять же с активацией факторов гемостаза.
В современной лабораторной практике все чаще используются системы вакуумного забора крови (вакутейнеры и вакуэты). Активация гемостаза в них предотвращается за счет моментального смешивания поступающей крови с раствором цитрата натрия. Если в силу технических об-
стоятельств забор крови проводится пластиковым (не стеклянным) шприцем, необходимо выполнять эту манипуляцию как можно аккуратнее, избегая вспенивания и резкого поступления крови в шприц. После этого кровь необходимо также аккуратно в минимальные сроки перенести в пластиковую или стеклянную силиконированную пробирку с раствором цитрата натрия.
При прокалывании иглой сосуда тканевый тромбопластин попадает с током крови в пробирку, поэтому первые капли крови не годятся для проведения коагулологических тестов. Кровь на гемостаз желательно брать во вторую пробирку. Кровь из первой пробирки рекомендуется использовать для подсчета форменных элементов. Так, например, АЧТВ, определяемое в первой пробирке, может быть на 20% короче, чем во второй.
Кровь рекомендуется брать:
• «бабочкообразной» иглой в градуированную
силиконированную стеклянную или пласти
ковую пробирку, содержащую антикоагу
лянт;
• в градуированный пластиковый шприц, со
держащий антикоагулянт;
• в моноветт - коммерческая аспирационная
система (градуированный шприц), содержа
щая антикоагулянт;
• в вакутейнер - коммерческая система (про
бирка с определенным отрицательным давле
нием для взятия точного объема крови), со
держащая антикоагулянт (рис. 67);
• в специальные пробирки для транспортиров
ки крови для исследования гемостаза. Напри
мер, пробирка СТАД (рис. 68) содержит цит
рат натрия (0,105 М), теофиллин, аденозин и
дипиридамол. Три последних вещества пред
отвращают активацию тромбоцитов. СТАД
|
|
|
|
Рис. 67. Вакутейнер - система для взятия венозной крови, состоит из аспирационной иглы, переходника и пробирки с отрицательным давлением для набора крови, После введения иглы в вену пробирки могут меняться, при этом в каждую берется дозированная порция крови
Рис. 68. Пробирка СТАД специально создана для транспортировки крови на исследование гемостаза, содержит цитрат натрия (0,105 М), теофиллин, аденозин и дипиридамол
Обеспечение диагностики нарушений гемостаза в КДЛ
существуют и в виде вакутейнеров. Скринин-говые тесты и исследования отдельных факторов свертывания могут выполняться из СТАД так же, как из цитратной плазмы. В некоторых клинических ситуациях (например, при шоке) извлечение крови из локтевой вены затруднительно из-за низкого давления. Попытки набирать кровь с помощью шприца часто заканчиваются неудачей: кровь сворачивается. В неотложных ситуациях, когда невозможно взятие крови из периферической вены, можно использовать кровь, полученную из центрального (подключичного) катетера. При этом желательно удалить до 10 мл крови (использовать ее на проведение гематологических или биохимических исследований), а затем забрать кровь на коагулологические исследования. Такой способ взятия крови применим только в тех случаях, когда в катетер не вводился гепарин. Если же через этот катетер гепарин вводился, то удаляют до 20 мл крови, а затем берут кровь на исследование гемостаза. Тем не менее даже в этом случае приоритет должны получать гепарин-независимые тесты (ПВ, рептилаз-ное время, фибриноген, фибрин-мономеры, антитромбин), так как сохраняется высокая вероятность влияния следов гепарина на такие тесты, как АЧТВ, тромбиновое время.
Положение тела
Положение тела влияет на состав крови, число клеток, состав белков и белково-связываю-щих макромолекул, особенно выраженные изменения наблюдаются у пациентов с отеками. Уровень этих показателей всегда выше в положении стоя, так как при этом часть жидкости из сосудистого ложа переходит в окружающие ткани. При переходе из стоячего положения в сидячее, а особенно в положение лежа, жидкость быстро возвращается в сосуды («разведение крови»), этот эффект в большей степени выражен у пациентов с отеками. У здоровых людей через 8 ч лежания в постели концентрация фибриногена и активность антитромбина в крови примерно на 20% ниже, чем после 1 ч в положении стоя. У больных с отеками эта разница будет еще больше. Поэтому при мониторинге за состоянием пациента кровь всегда нужно брать из одного и того же положения пациента.