Этиология и патогенез сепсиса у грудных детей.
ФГБОУ ВО «Волгоградский государственный медицинский университет»
Министерства здравоохранения Российской Федерации
Кафедра детской хирургии.
РЕФЕРАТ
«Особенности диагностики и течения сепсиса у грудных детей.»
Выполнил: студент
Никитин Максим Андреевич
Педиатрический факультет
4 курс, 1 группа
Волгоград, 2023г
Оглавление
Введение. 3
Этиология и патогенез сепсиса у грудных детей. 4
Классификация сепсиса и виды течения у грудных детей. 5
Показания и контроль эффективности терапии. 6
Осложнения антибактеральной терапии. 7
Лечение сепсиса. 10
Вывод. 12
Список литературы. 13
Введение.
Сепсис – общеинфекционное, тяжелое, ациклическое (т.е. без лечения приводящее к смерти), полиэтиологическое, гнойно-воспалительное заболевание, характеризующееся измененной реактивностью организма и наличием первичного септического очага. Сепсис представляет собой генерализованную форму гнойно-воспалительной инфекции бактериальной природы, вызванную полиэтиологичной условно патогенной микрофлорой, основой патогенеза которой является бурное развитие системной воспалительной реакции, индуцированной инфекцией, неконтролируемый выброс эндогенных медиаторов воспаления и недостаточность механизмов, ограничивающих их повреждающее действие и развитие полиорганной недостаточности
Цель: повысить уровень знаний о особенностях диагностики и течения сепсиса у грудных детей
Задачи
· Изучить этиологию и патогенез сепсиса
· Изучить классификацию сепсиса и виды течения у грудных детей
· Назвать основные методы диагностики сепсиса
· Определить основные принципы терапии сепсиса
Этиология и патогенез сепсиса у грудных детей.
Этиология сепсиса. Наиболее широко распространены разновидности сепсиса, причиной которых являются условно-патогенные микроорганизмы-аэробы (грамположительные и грамотрицательные): стафилококки (S. epidermidis, S. aureus), стрептококки (Str. viridans), кишечная палочка, H. influenzae, пневмококк, синегнойная палочка, клебсиелла и др. Возбудителями сепсиса могут быть также абсолютно патогенные микроорганизмы: микобактерии, менингококки, брюшнотифозная палочка. Чаще сепсис развивается у иммунокомпреметированных больных при нозокомиальных (внутрибольничных — госпитальных) инфекциях, для которых характерна спонтанная необратимость инфекционного процесса. Именно эти инфекции протекают ациклично и, по современным представлениям, являются «истинным сепсисом».
Руководствуясь этиологическим принципом определения разновидностей сепсиса, можно выделять бактериальный и грибковый, грамотрицательный и грамположительный сепсис. Грамотрицательный сепсис клинически протекает более тяжело. При этой разновидности сепсиса чаще регистрируют признаки септикопиемии с множественными вторичными пиемическими очагами, чаще развивается септический шок, существенно выше показатели летальности.
Существует определенная взаимосвязь между локализацией очага инфекции и характером микрофлоры, запускающей инфекционно-воспалительный процесс

Патогенез. Развитие органно-системных повреждений при сепсисе прежде всего связано с неконтролируемым распространением из первичного очага инфекционного воспаления провоспалительных медиаторов эндогенного происхождения с последующей активацией под их влиянием макрофагов, нейтрофилов, лимфоцитов и ряда других клеток в других органах и тканях, с вторичным выделением аналогичных эндогенных субстанций, повреждением эндотелия и снижением органной перфузии и доставки кислорода .
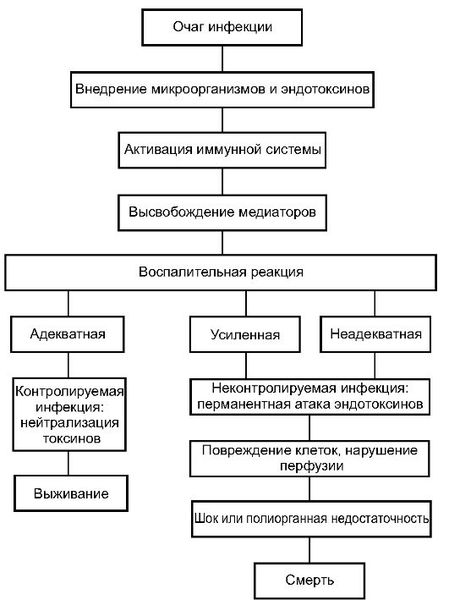
Классификация сепсиса и виды течения у грудных детей.
Классификация сепсиса
По характеру первичного очага: раневой, послеродовый, посттравматический, ожоговый, сепсис при заболеваниях внутренних органов;
По локализации первичного очага/генерализации инфекции: тонзилогенный, одонтогенный, риноотогенный, уросепсис, кардиогенный, гинекологический, абдоминальный, ангиогенный;
По клиническому течению: молниеносный (1-2 суток), острый (5-10 суток без ремиссии), подострый (2-12 недель), хронический, рецидивирующий сепсис (более 3-х месяцев);
По наличию или отсутствию первичного очага: первичный (очаг отсутствует) и вторичный (есть первичный очаг или входные ворота);
По особенностям развития клинической картины:ранний (до 3-х недель от внедрения инфекции) и поздний (позже 3-х недель от момента внедрения инфекции);
По виду и характеру возбудителя: аэробный сепсис, анаэробный, смешанный, грибковый, вирусный;
По характеру генерализации инфекции: септицемия, септикопиемия (образование метастатических, вторичных абсцессов (очагов инфекции) в различных органах и тканях);
Особенности течения в детском возрасте. По клиническим формам: 1) септицемия - выраженная интоксикация при отсутствии локальных клинических симптомов: а) измененный цвет кожных покровов (бледность, бледно-землистый, реже акроцианоз, мраморность); б) угасание сосательного рефлекса; в) ОАК: лейкоцитоз (до 20тыс.), иногда лейкемоидная р-я; лейкопения (редко, при Gr отриц.); нейтрофиллез, сдвиг влево, у недоношенных моноцитоз; повышение СОЭ; позже анемия; г) ОАМ: протеинурия; лейкоцитурия; повышенные эпителиальные клетки; 2) септикопиемия:формирующиеся пиемические, метастатические очаги. На первом плане клиника локализованного очага. Обязательно наличие первичного очага, системность доказывается однотипностью высеваемых возбудителей. Первичным очагом м.б.: пупочная ранка; глаза; кожные заб-ния. При антенатальном заражении первичный очаг - плацента. 3) Септический шок: развивается полиорганная недост-ть, истощаются компенсаторные силы орг-ма, надпочечная недост-ть, гемодинамические нарушения, понижение АД. Часто летальный исход.
Показания и контроль эффективности терапии.
При отсутствии данных о виде возбудителя у конкретного больного назначается стартовая эмпирическая терапия. Необходимо «вычислить» вероятного возбудителя болезни и его лекарственную чувствительность в данном регионе, учитывая возраст больного ребенка, условия инфицирования (внебольничная или госпитальная инфекция), клинические признаки заболевания. Быстрое наступление эффекта указывает на правильность выбора антибиотика. Препарат 1-го выбора используют в случаях, когда нет оснований думать о лекарственной устойчивости, в первую очередь, при внебольничной инфекции. Там, где устойчивость вероятна (внутрибольничная инфекция, предшествующая за 1-3 месяцев терапия антибиотиками, дети из ДДУ, интернатов), лечение следует начинать с препаратов 2-го выбора. Средства 3-его выбора (резервные) применяют в случаях выраженной полирезистентности в стационарах.
Продолжать лечение стартовым препаратом имеет смысл только при наступлении эффекта, который при острых заболеваниях наступает через 36-48 часов от его начала. Полный эффект — падение температуры ниже 38°С, улучшение общего состояния, появление аппетита, уменьшение клинических проявлений. Это указывает на чувствительность возбудителя к препарату и позволяет продолжить его прием. Отсутствие эффекта — сохранение фебрильной температуры при ухудшении состояния и/или нарастании патологических изменений в очаге и общих расстройств (одышки, токсикоза и др.). Требуется смена антибиотика.








