1. ЧСС: средняя днем (продолжит. 11 час. 17 мин.)
-80 уд/мин., мин. 54 (12:56), макс. 137 (09:25);
средняя во время ночного сна (продолжит. 7 час. 57 мин).
- 54 уд/мин., мин. 44 (05:30), макс. 85 (23:40);
при функциональных нагрузках (продолжит. 3 час. 31 мин.)
-93 уд./мин., мин. 73 (14:16), макс. 137 (09:25);
Циркадный индекс – 1,48.
Динамика ЧСС без особенностей. Снижение ЧСС ночью – избыточное. Прирост ЧСС на нагрузку – адекватный.
Максимально подробно должны быть проанализированы и описаны нарушения ритма и проводимости. В этом же блоке дается описание основного ритма сердца (рис. 3). Ритм сердца здорового человека - синусовый. При нормальной функции синусового узла показатели суточной динамики ЧСС у пациентов старше 16 лет должны отвечать следующим условиям:
1. минимальная ЧСС, выявленная в течение суток, не ниже 40 уд/мин;
2. должен быть адекватный прирост ЧСС (до субмаксимальной) на фоне физических нагрузок или не менее чем до 90 уд/мин у пожилых лиц, не способных выполнить в ходе ХМ-ЭКГ значимые нагрузки;
3. паузы, обусловленные синусовой аритмией, должны быть не более 1500 мсек;
4. постэктопический интервал не более 1800 мсек;
5. нормальное значение циркадного индекса, составляющее 1,2-1,4.
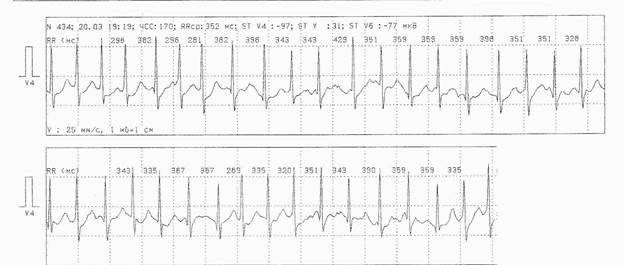
Рис. 3. У больного К. во время исследования наблюдались следующие ритмы:
Фибрилляция-трепетание предсердий (МА) с ЧСС от 65 до 181 (в среднем 100) ударов в минуту, который состоял из 9 участков длительностью от 1 мин. до 10 час. 30 мин. (общая длительность 12 час. 11 мин), а также синусовый ритм с ЧСС от 70 до 139 (в среднем 90) ударов в минуту, состоящий из 8 участков, длительностью от 13 мин. до 2 час. 1 мин. (общей длительностью 6 час. 50 мин.).
Максимально подробно должны быть описаны наиболее клинически значимые нарушения ритма и проводимости, такие как пароксизмы тахикардии или мерцания предсердий, эпизоды асистолии, периоды нарушения внутрижелудочкового проведения. В описании таких аритмий должно быть указано число, длительность, ЧСС. Частые нарушения ритма (экстрасистолия, миграция водителя ритма по предсердиям и т.д.) могут быть описаны с меньшей детализацией. Необходимо обязательно отдельно отмечать желудочковые и наджелудочковые нарушения ритма, а также одиночные, парные и групповые экстрасистолы. Подсчитывается их число за время наблюдения, день и ночь, среднее число за час наблюдения и разброс (рис. 4).
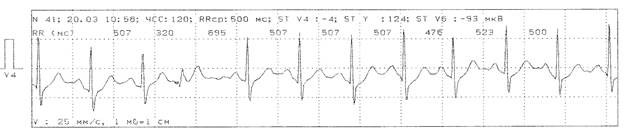
Рис. 4. Больной К. Во время проведенного ХМ-ЭКГ зарегистрировалось: одиночная желудочковая экстрасистолия с предэктопическим интервалом от 312 до 554 (средний - 428) мсек.
ВСЕГО: 1258 (от 0 до 201, в среднем 103 в час). Днем: 500 (103 в час). Ночью 758 (103 в час). Во время ФН: 97 (55 в час).
Все выявленные нарушения ритма и проводимости должны иллюстрироваться примерами ЭКГ (рис. 5, 6).
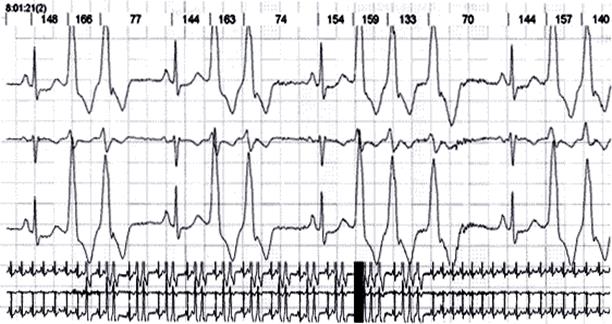
Рис. 5. Нарушения ритма у больной С. с идиопатической дилатационной кардиомиопатией. Регистрируется парная желудочковая экстрасистолия, короткие пароксизмы желудочковой тахикардии. Исследование выполнено на холтеровской системе Holter for Windows 3+, Rozinn Electronics (США).
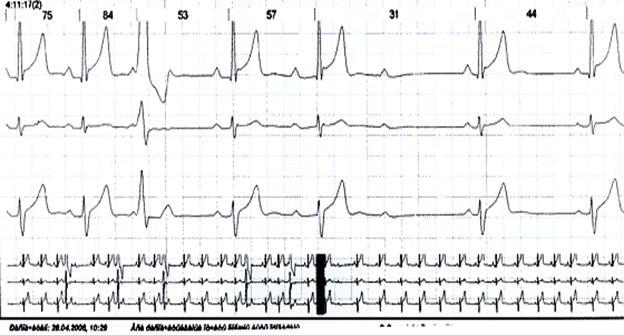
Рис. 6. Холтеровское мониторирование ЭКГ больного Д. с парасистолией, атриовентрикулярной блокадой II степени с периодами Самойлова-Венкебаха.
Для длительных эпизодов демонстрируется два примера – начало и окончание аритмии (рис. 7, 8).
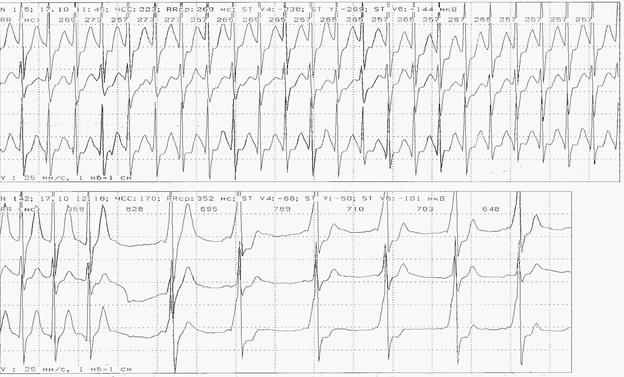
Рис. 7. Пароксизм и выход из пароксизма наджелудочковой тахикардии у больного Д. с синусовым ритмом и синдромом WPW. Исследование проведено на системе Кардиотехника (фирма ИНКАРД, С-Петербург).
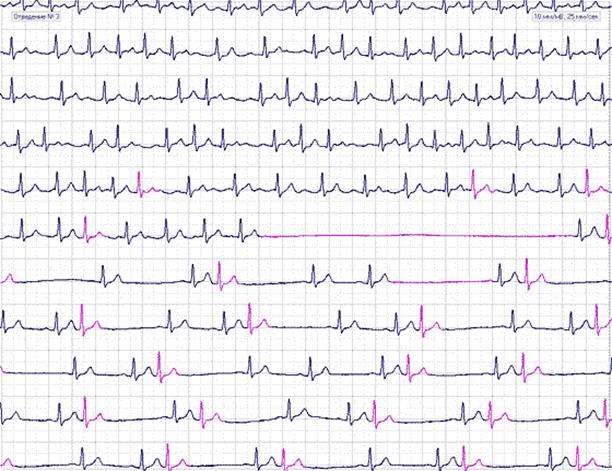
Рис. 8. У больного А. с синдромом слабости синусового узла, пароксизмальной формой фибрилляции предсердий, регистрируется период асистолии 5,8 сек., предшествующий восстановлению синусового ритма, синоатриальная блокада, аллоритмированная суправентрикулярная экстрасистолия по типу би-, три- и квадригеминии. Исследование выполнено на холтеровской системе Holter for Windows 3+, Rozinn Electronics (США).
Все выявленные аритмии, по возможности, группируются в синдромы, такие, как СССУ, WPW и др. и комментируются применительно к нормативам (рис. 9).
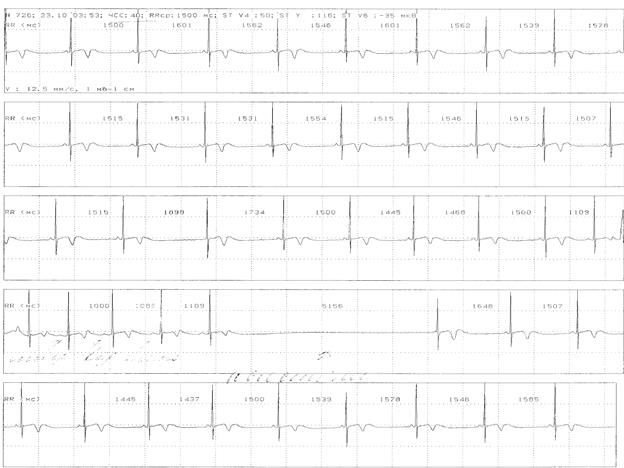
Рис. 9. Больной Е., 9 лет. СССУ. Основной ритм – синусовый. Выраженная синусовая аритмия. Эпизоды миграции водителя ритма по предсердиям. СА-блокада II степени с выскальзывающими сокращениями из АВ-соединения, периодами асистолии длительностью до 5 сек (ночью). Исследование проведено на системе Кардиотехника (фирма ИНКАРД, С-Петербург).
У некоторых больных в течение времени мониторирования наблюдается смена основного ритма сердца. В этих случаях в заключении необходимо дать описание смен основного ритма сердца, а динамика ЧСС и характеристика выявленных нарушений ритма и проводимости дается по каждому ритму.
Необходимым блоком анализа и заключения по данным мониторирования является оценка конечной части желудочкового комплекса, или анализ сегмента ST-T. Изменение сегмента ST, как возможный признак ишемических изменений миокарда, оцениваются особенно тщательно. Если изменения отсутствуют, этот факт констатируется в заключении.
Оценка сегмента ST проводится по следующим параметрам:
1) величина депрессии или элевации сегмента ST;
2) тип смещения сегмента ST;
3) продолжительность смещения сегмента ST.
Измерение этих параметров проводится по трем точкам:
1) точка изоэлектричности на сегменте PQ;
2) точка сочленения (j) находится в месте перехода зубца S в сегмент ST;
3) точка ишемии (i) отстоит от точки j на 0,06-0,08 сек.
К ишемическим изменениям ЭКГ относятся:
1) депрессия сегмента ST в точке i на 1мм горизонтального или косонисходящего типа;
2) медленная косовосходящая депрессия сегмента ST в точке i на 2мм и более;
3) элевация сегмента ST на 1мм и более.
4) продолжительность смещения сегмента ST должна быть не менее 1 мин.
Изменения полярности и амплитуды зубца Т имеют меньшее диагностическое значение в связи с их большой изменчивостью, связанной с вегетативными влияниями, электролитными нарушениями и другими причинами.
Ишемические изменения сегмента ST-T описываются максимально подробно. Для каждого эпизода смещения ST определяется величина и форма смещения в каждом из регистрируемых отведений, длительность эпизода, пороговая и максимальная ЧСС, ЧСС при исчезновении смещения, условия возникновения (физическая или эмоциональная нагрузка, покой и т.д.), наличие ощущений. По всей записи определяется число эпизодов, их суммарная длительность. Необходимо привести несколько эпизодов измененной ЭКГ в сравнении с исходной. Ишемические эпизоды должны иллюстрироваться графиками смещения сегмента ST (рис.10).
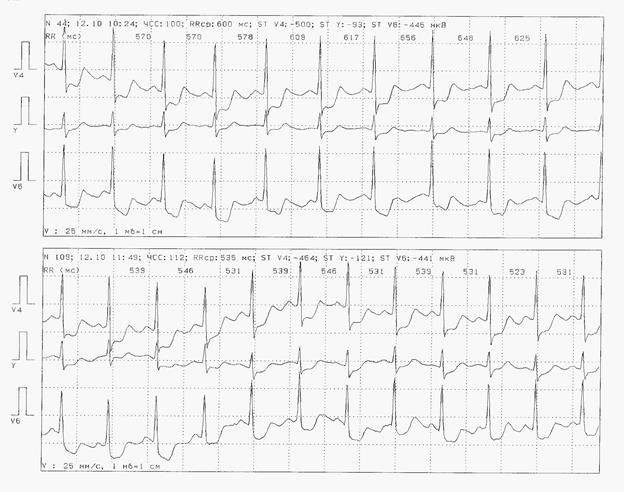
Рис. 10. Больной А., ишемические изменения с. ST-T.
| № | Время возникновения | Длитель-ность (мин) | Полярность и амплитуда смещения в отведениях | ЧСС (уд/мин) | ФН | № фрагмента | Ощуще- ния | |||
| V4 | Y | V6 | порог | макс | ||||||
| 1 | 10:24 | 2 | -295 | -225 | -248 | 98 | 100 | + | 44 | + |
| 2 | 11:49 | 1 | -279 | -200 | -240 | 110 | 112 | + | 109 | + |
| 3 | 16:21 | 2 | -267 | -223 | -242 | 102 | 102 | + | 210 | + |
| 3 | Всего | 5 | -295 | -225 | -248 | 98 | 112 | 100% | ||
При исходном: -119 -68 -90.
Эпизоды депрессии сегмента ST, выраженной, в отведениях, характеризующих потенциалы передней, нижнее-диафрагмальной и боковой стенок левого желудочка на фоне выраженных исходных изменений ST-T, сопровождающиеся болями за грудиной, одышкой (см дневник), возникающие при нагрузке при пороговой ЧСС 98 уд/мин.
ХМ-ЭКГ дает возможность не только диагностировать ИБС, но и получить информацию о тяжести состояния больного с известным диагнозом “ИБС”, определить прогноз и особенности ведения больного.
При стабильной стенокардии может быть использована величина пороговой ЧСС - это та величина, при превышении которой на ЭКГ регистрируются признаки ишемии.
Если стенокардия ФК I и IV достаточно четко определяют по клиническим данным, то ФК II и III различить трудно. Считают, что для ФК II характерна пороговая ЧСС, превышающая 95 ударов в минуту, а для ФК III- 95 ударов в минуту и меньше.
Важно учитывать и общую длительность ишемии за сутки. Неблагоприятным прогностическим признаком считается общая продолжительность ишемии более 60 минут за сутки.
Приведенные выше параметры учитываются при оценке динамики заболевания, подборе антиангинальной терапии и определении ее эффективности. Однако в некоторых случаях оценка ишемических изменений ЭКГ невозможна или затруднена, что связано с исходными изменениями конечной части желудочкового комплекса, маскирующими ишемические, при следующих видах патологии:
1) блокада ЛНПГ;
2) синдром WPW (рис. 11);
3) синдром укороченного интервала PQ (невозможно установить изолинию при тахикардии);
4) при аневризме миокарда;
5) блокады ножек п. Гиса;
6) выраженные гипертрофии миокарда.
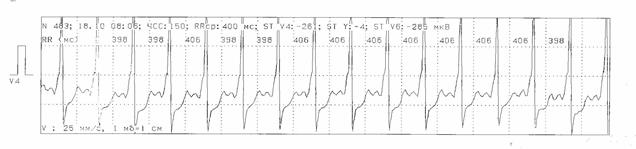
Рис. 11. Больной Д. Ритм синусовый с синдромом WPW. Диагностика ишемических изменений ST-T затруднена из-за наличия WPW синдрома.
Чувствительность и специфичность ишемических изменений сегмента ST для диагностики ИБС при ХМ-ЭКГ ниже, чем пробы с физической нагрузкой. Это связывают с меньшим уровнем физической активности больных при проведении ХМ-ЭКГ, а также небольшим количеством анализируемых отведений, не всегда наиболее информативных для выявления смещений сегмента ST.
Однако ценность метода состоит в том, что исследование проводится в условиях естественной активности больного. Метод позволяет выявлять закономерности появления ишемических изменений ЭКГ у больных ИБС, которые могут быть обусловлены не только увеличением потребности миокарда в кислороде, но и другими механизмами. В связи с этим особую ценность ХМ ЭКГ представляет для выявления безболевой ишемии миокарда, ишемии миокарда в условиях покоя, в ночные часы, при подозрении на вариантную стенокардию (рис. 12). Эпизоды безболевой ишемии миокарда при ХМ ЭКГ выявляются у большего процента пациентов с ИБС по сравнению с нагрузочными тестами.
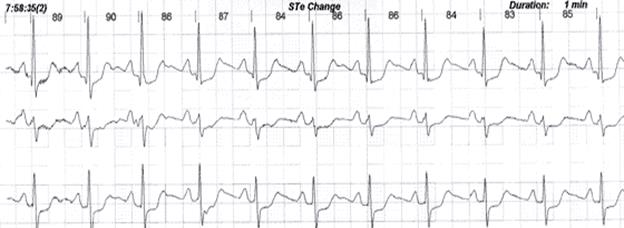
Рис. 12. Безболевая ишемия миокарда, представленная в виде значимой депрессии сегмента ST. Исследование выполнено на холтеровской системе Holter for Windows 3+, Rozinn Electronics (США).
Безболевая, “немая” ишемия миокарда может встречаться у больных ИБС с типичными болевыми приступами, а может быть единственным проявлением заболевания.
P. Cohn предложил классификацию безболевой ишемии миокарда, в которой выделил 3 группы больных:
1) лица с доказанным гемодинамически значимым стенозом коронарных артерий (например, при коронарографии), без приступов стенокардии, инфаркта миокарда в анамнезе, нарушений сердечного ритма и застойной сердечной недостаточности;
2) лица с инфарктом миокарда в анамнезе, без приступов стенокардии;
3) лица с типичными приступами стенокардии или их эквивалентами.
При наличии эпизодов безболевой ишемии миокарда ориентация только на клинику болевой ишемии приводит к недооценке тяжести состояния больного. Кроме того, эти пациенты не получают адекватной терапии и поэтому представляют группу высокого риска в отношении развития тяжелых осложнений ИБС, в том числе внезапной смерти. Предполагается, что безболевое смещение сегмента ST ассоциируется с вазоспазмом коронарных сосудов.
Определение толерантности к физической нагрузке производится по данным выполнения лестничных проб. Подъемы по лестнице проводится в привычном для больного темпе, они должны быть необременительны для пациента и их следует повторять несколько раз в сутки. При каждой нагрузке фиксируется объем выполненной работы, мощность, достигнутая ЧСС (в том числе в % от максимальной для данного пациента). Отмечается причина прекращения нагрузки, а при появлении ишемических изменений на ЭКГ- их выраженность, локализация и время восстановления (табл.1).
Таблица 1
Функциональные нагрузки
| № | Время начала подъема | t сек | h м | А кг*м | Р Вт | ЧСС исх | ЧСС макс | % от макс ЧСС | Ише- мия | Арит- мия | Причина прекращения | Тера- пия |
| 1 | 12:08 | 120 | 10 | 600 | 49 | 77 | 103 | 69 | - | - | одышка | - |
| 2 | 14:57 | 90 | 10 | 600 | 65 | 80 | 118 | 79 | + | - | одышка | - |
В течение времени наблюдения выполнены 2 ФН в виде подъема по лестнице мощностью от 49 до 65 Вт (ср-57 Вт). Объем выполненной работы 600 кг/м с ЧСС от 103 до 118 (ср-110), что соответствует 69-79% (ср-74) от максимальной для данного возраста. Субмаксимальная ЧСС достигнута. Причина прекращения нагрузок- одышка (100%). Во время 1 нагрузки были зафиксированы ишемические изменения на ЭКГ. Толерантность к нагрузке ниже средней.
Большое значение имеет связь эпизодов ишемии миокарда с ЧСС, нарушениями ритма и проводимости. Возможно выявление “ишемических аритмий”, то есть таких нарушений ритма, появление которых связано с эпизодами транзиторной ишемии миокарда. В тех случаях, когда пациент ощущает эти аритмии, в дальнейшем врач подбирает терапию, ориентируясь на эти ощущения, в противном случае ведение больного становится возможным только под контролем мониторирования.
6.Формирование клинического заключения.
Заключение по ХМ-ЭКГ включает:
1. описание выявленных нарушений ритма и проводимости, эпизодов транзиторной ишемии миокарда, эпизодов тахи- и брадикардии и возможной связи этих нарушений между собой;
2. комментарии специалиста, проводящего исследование, в которых он обращает внимание на клинически значимые изменения, определяет их выраженность, тяжесть, прогностическое значение, возможный патогенез, объединяет выявленные нарушения в синдромы, оценивает данные применительно к поло-возрастным нормативам;
3. числовые параметры, характеризующие ЧСС, число аритмий, которые могут быть представлены в виде общего описания, таблиц или графиков;
4. эпизоды ЭКГ, иллюстрирующие все выявленные нарушения.
Корректно и подробно сформулированное заключение по ХМ-ЭКГ представляет лечащему врачу большой объем информации, позволяющий уточнить диагноз, разобраться в симптоматике пациента, оценить тяжесть состояния, а во многих случаях и выявить прогностически важные признаки и определить патогенез нарушений. Кроме того, даже однократное исследование помогает более корректно выбрать терапию для данного больного, учитывая возможные противопоказания, а при повторных наблюдениях – индивидуально подобрать оптимальные препараты и проконтролировать их эффективность и безопасность.
Таким образом, ХМ-ЭКГ применяется для диагностики нарушений ритма и проводимости сердца. Особенное диагностическое значение ХМ приобретает в тех случаях, когда подозревается ИБС, но проведение нагрузочных проб противопоказано или их применение не дает результатов - при стенокардии покоя и стенокардии Принцметала, сочетании стенокардии с атипичными болями. ХМ-ЭКГ позволяет получить информацию в тех случаях, когда противопоказаны фармакологические пробы, его проведение незаменимо у пациентов с безболевой ишемией миокарда.
Клинические примеры
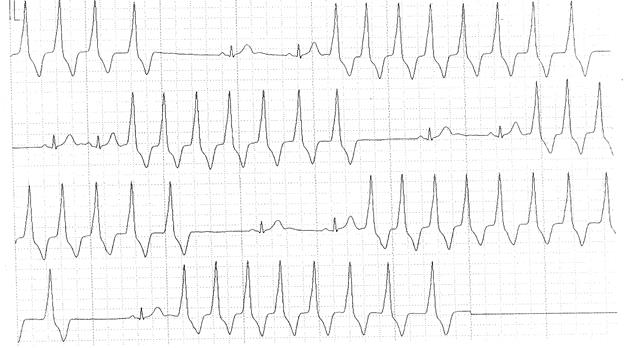
Пример 1. Больной Ф., 1997 г.р. (9 лет). На фоне синусового ритма регистрируются частые пароксизмы желудочковой тахикардии.
Пример 2. Больная М., 1937 г.р. предъявляет жалобы на приступы сердцебиения с общей слабостью, головокружением, потемнением в глазах. Обследовалась амбулаторно: ЭКГ – без изменения, ЭЭГ – зарегистрированы эпилептиформные пароксизмы. На ХМ-ЭКГ синусовый ритм сменялся мерцанием предсердий (63% времени). Между пароксизмами тахиситолического мерцания предсердий выявлены паузы асистолии продолжительностью до 5 сек. Больная направлена в РКД. Произведена операция имплантации ЭКС. Протокол ХМ до операции (а) и ЭКГ после операции (б) продемонстрированы.
а
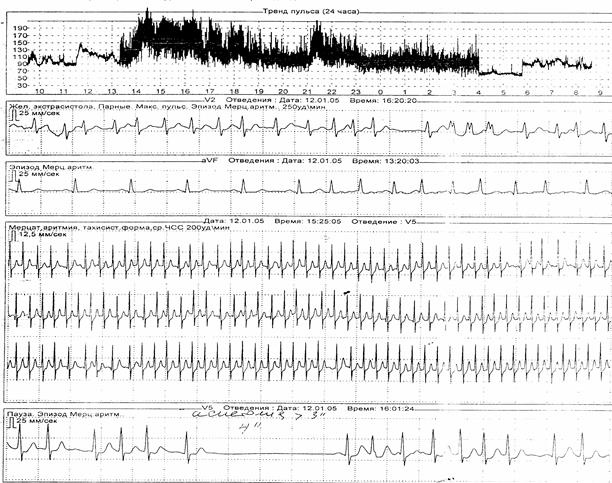
б
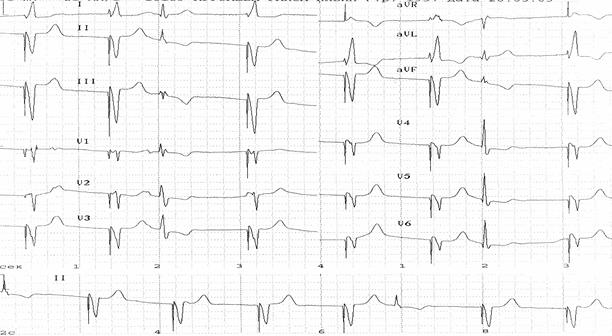
Пример 3. Больной А., 1930 г.р. На фоне синусового ритма регистрируются частые одиночные, парные и групповые полиморфные желудочковые экстрасистолы, а также короткие пароксизмы желудочковой тахикардии.
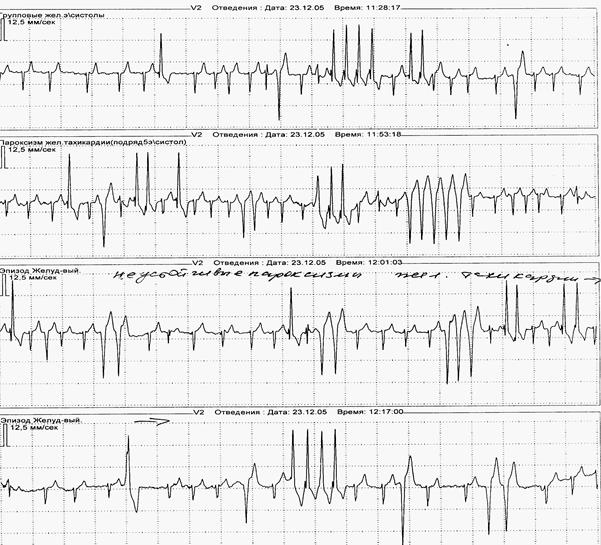
Пример 4. Пр. 4, а График ЧСС пациентки А., частые пароксизмы МА (48 за сутки). На фоне приема бета-адреноблокатора ЧСС нормализовалась (б), но появились признаки нарушения функции синусового узла: транзиторная выраженная синусовая брадиаритмия с ЧСС менее 30 в 1 мин. (в) и посттахикардитическое угнетение функции синусового узла с паузами более 3 секунд (г). Эти нарушения автоматизма вынуждают отказаться от предложенной терапии.
а
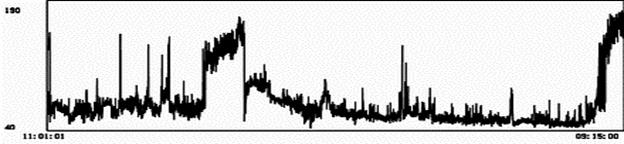
б
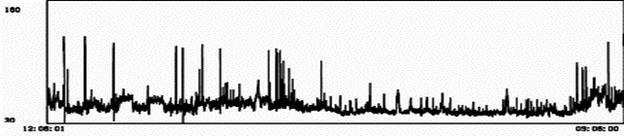
в
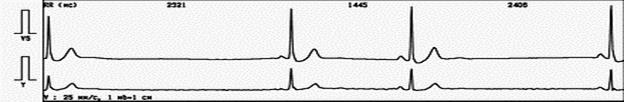
г
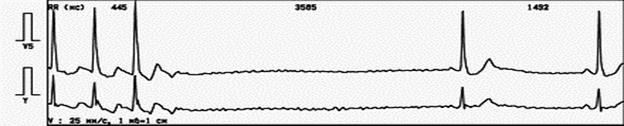
Пример 5. Результаты мониторирований больной З., 48 лет: график распределения одиночной полиморфной желудочковой экстрасистолии до лечения, общее количество превышает 12000 (а), рекомендован прием соталола в суточной дозе 160 мг. Контрольное ХМ показало, что экстрасистолы исчезли полностью. Однако график ЧСС (б) демонстрирует редкий (особенно в вечернее и ночное время) ритма с частотой до 20 в 1 мин. На (в) демонстрируется причина этой брадиаритмии: появилась АВ блокада II ст. Препарат необходимо отменить.
а 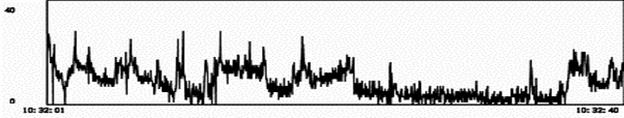
б

в
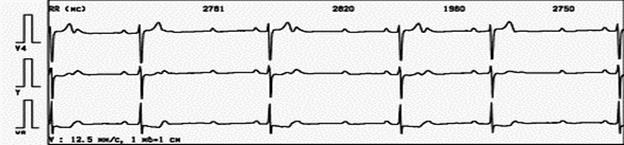
Пример 6. При проведении ХМ-ЭКГ больному Б., 54 г., регистрируется синусовый ритм. Рубцовые изменения в миокарде левого желудочка. С 03:53 регистрируются частые одиночные, парные, групповые желудочковые экстрасистолы; короткие эпизоды желудочковой тахикардии продолжительностью менее 15 сек (а). В 04:00 с очередной желцдочковой экстрасистолы начинается трепетание желудочков (б), преходящее в 04:06 в фибрилляцию желудочков (в). С 04:32 одиночные идиовентрикулярные сокращения; в 04:33 асистолия (г).
а
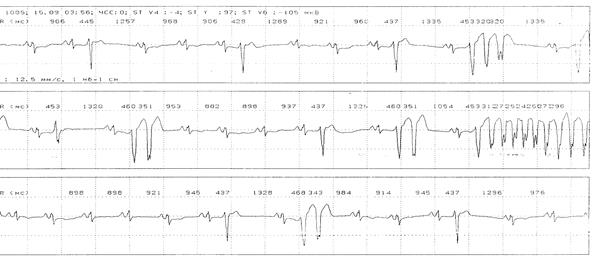
б
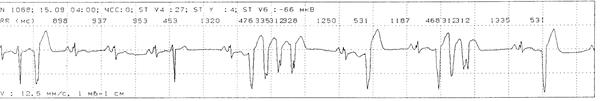
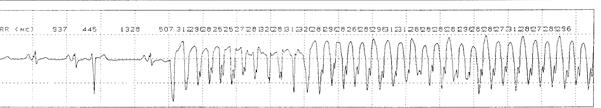
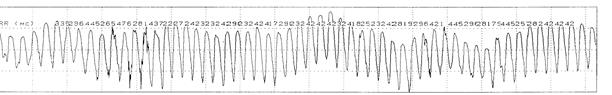
в
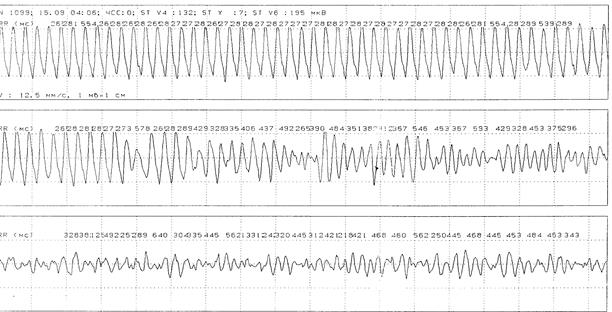
г










