!! З’ясуйте, які види шин є у вашому підрозділі та навчіться ними вправно користуватись. Навчіться використовувати у якості шини різні підручні матеріали.
Огляньте постраждалого на наявність переломів. Зверніть увагу на наступне:
(1) Уламок зламаної кістки може стирчати із шкіри.
(2) Постраждалий може відчувати біль, болісну чутливість, у нього може спостерігатися набряк та/або посиніння у певному місці, оніміння нижче ушкодження. Місце з болісною чутливістю або синцем, ймовірно, і є місцем перелому.
(3) Одна рука або нога може здаватися коротшою за іншу, або суглоб може бути вивернутим у неприродне положення (зовні виглядатиме деформованим).
(4) Постраждалий може відчувати труднощі при спробі поворухнути краженою кінцівкою.
(5) У постраждалого значне пошкодження руки або ноги.
(6) Постраждалий почув «клацаючий» звук під час отримання поранення.
Накладіть шину на зламані кінцівки, використовуючи підручні матеріали або спеціпльні шини, наприклад, універсальну складану шину (SAM splint) на плече, передпліччя або гомілку. Для накладання шини на зламану кінцівку можна використати два жорстких предмета (наприклад, прямі гілки дерева, дошки або наметові стійки). Для фіксації твердих об’єктів та збереження нерухомості поламаної кінцівки можна використовувати бинт або такі матеріали, як трикутні хустки та розірвану на смужки тканину.
Накладання шини на ногу (див. малюнок 4-3)
(1) Підкладіть матеріали, якими збираєтесь фіксувати шини до ноги (відрізки бінта, смужки матерії, трикутні хустинки) під коліно. Потім обережно пересувайте фіксуючі матеріали донизу та догори вздовж кінцівки, поки вони не стануть у потрібне положення.
(2) Використовуйте не менше двох пов’язок вище та двох пов’язок нижче місця ушкодження (вище верхнього суглоба, між верхнім суглобом та місцем перелому, між місцем перелому та нижнім суглобом, нижче нижнього суглоба). При фіксації шини пов’язкою уникайте її накладення на місце перелому, що може призвести дододаткових ушкоджень.
(3) Розташуйте шини таким чином, щоб вони розташовувалися з обох боків пошкодженої гомілки або стегна. Якщо можливо, розташуйте шини таким чином, щоб зробити суглоб вище місця перелому та суглоби нижче місця перелому нерухомими. При переломі гомілки шина повинна виступати вище коліна та нижче гомілки. При переламі стегна шина повинна виступати вище стегна і нижче гомілки (стегно, коліно та гомілка будуть нерухомими).
!! Переконайтеся, що краї шини не тиснуть в область паху. Такий тиск може негативно вплинути на кровообіг.
(4) Покладіть підкладку (наприклад, тканину) між шинами та кінцівкою, на яку накладається шина. Покладіть більш щільну підкладку в область суглобів та чутливих зон, наприклад, пахової області.
(5) Обмотайте шини та кінцівку підкладеними під ногу фіксуючими матеріалами (бинтом, хусткою, смужками тканини), щоб її знерухомити в чотирьох місцях (див. п 2). Зв’яжіть кінці (хвости) кожної фіксуючої пов’язки у нековзаючий (простий, пластовий) вузол на зовнішньому жорсткому предметі та подалі від місця поранення.
(6) Огляньте кінцівку на предмет ознак порушеного кровообігу. Матеріал, що фіксується повинен бути досить туго затягнутий, щоб щільно утримувати жорсткі предмети на місці, але недостатньо туго для перешкоджання кровообігу. Якщо ви виявите ознаки поганого кровообігу (наприклад, холодність, оніміння або відсутність пульсу), ослабте фіксуючі матеріали; впевніться, що краї шин не перешкоджають кровообігу та заново зав’яжіть косинкові пов’язки.
!! Якщо в нозі продовжує спостерігатись поганий кровообіг, евакуюйте пораненого за першої нагоди.
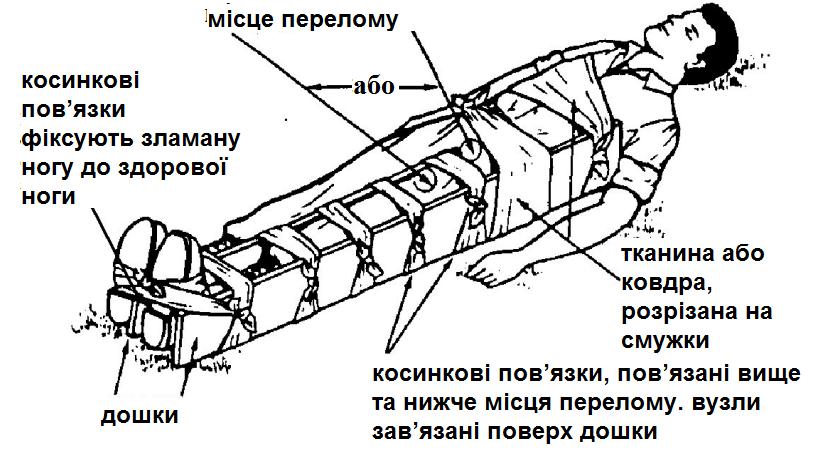
Малюнок 4-3. Шина, яку накладено на перелом стегна.
Накладення шини на руку.
(1) Розташуйте шини таким чином, щоб вони розташовувались з обох боків пошкодженого плеча або передпліччя. Якщо можливо, розташуйте шини таким чином, щоб суглоб вище місця перелому та суглоб нижче місця перелому був нерухомим.
(2) Покладіть підкладку між рукою та шиною.
(3) Зафіксуйте шину за допомогою косинкових пов’язок, тканини, розрізаної на смужки, або інших фіксуючих матеріалів. Якщо можливо, накладіть дві косинкових пов’язки вище місця перелому та дві нижче місця перелому. Зробіть суглоб вище місця перелому та суглоб нижче місця перелому нерухомим.
(4) Огляньте кінцівку на предмет ознак порушеного кровообігу. Матеріал, що фіксується повинен бути досить туго затягнутий, щоб щільно утримувати шини на місці, але недостатньо туго щоби не перешкоджати кровообігу. Якщо ви виявите ознаки поганого кровообігу (наприклад, похолодіння, оніміння або відсутність пульсу), впевніться, що краї шин не перешкоджають кровообігу (наприклад, не тиснуть на під пахвову область) та заново зав’яжіть косинкові пов’язки.
!! Якщо в руці продовжує спостерігатися поганий кровообіг, евакуюйте пораненого за першої ж нагоди.

Малюнок 4-4. Підвішення руки на косинці.
Для фіксації переломів кісток верхньої кінцівки та ключиці часто застосовують підвішення руки на косинці. У разі підвішування пошкодженої руки на косинці в розпрямлену косинку укладають руку, один кінець косинки проводять між тулубом і рукою, а інший виводять на напліччя цієї ж руки (малюнок 4-4). Обидва кінці зав’язують (бажано розташувати вузол не на шиї), після чого вільний кінець косинки обертають навколо ліктя і фіксують на передній поверхні пов’язки за допомогою шпильки.
При переломі ключиці, та кісток верхньої кінцівки можна накладати пов’язку Дезо (мал. 4-5А) або Вельпо (мал. 4-5Б) При цьому під пахву треба обов’язково підкласти невеликий ватно-марлевий (або з іншої тканини) валік. Ці пов’язки складні на перший погляд, але легко виконуються після кількох тренувальних спроб.
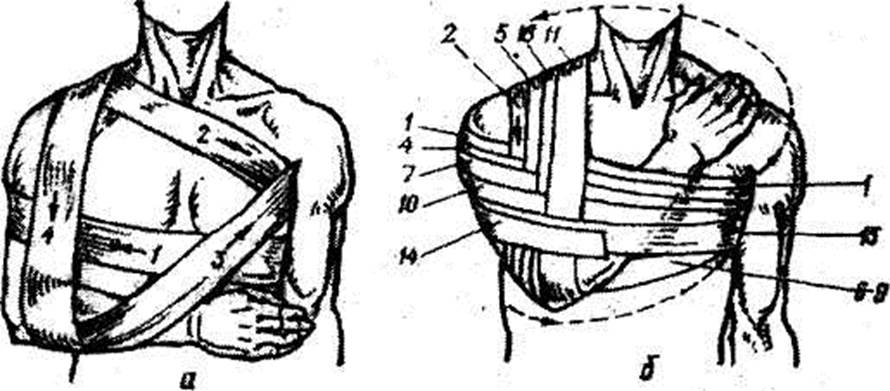 Малюнок 4-5. Пов’язка Дезо (а) та Вельпо (б)
Малюнок 4-5. Пов’язка Дезо (а) та Вельпо (б)
!! Знерухомлюйте кінцівки не тільки для допомоги при переломах, але і при інших ушкодженнях – вивихах, розривах зв’язок, ранах після зупинення кровотечі. Це припинить подальше ушкодження тканин, а в разі важких травм буде одним із ефективних протишокових заходів.
Опіки
(1) Опіки обличчя, особливо ті, які відбуваються у закритих просторах, можуть призвести до ураження дихальних шляхів. Ретельно перевірте стан дихальних шляхів і насичення крові киснем у таких постраждалих і розгляньте питання щодо якнайшвидшої евакуації для хірургічного втручання з відновлення прохідності дихальних шляхів при дихальній недостатності або зниженні насичення крові киснем.
(2) Оцініть загальну площу опіків з точністю приблизно до 10%, використовуючи «Правило дев’яток» (голова це 9% поверхні тіла, руки по 9%, передня поверхня тулуба 18 %, задня поверхня тулуба 18 %, ноги по 18 %, проміжність 1%). Див. Опіки.
(3) Накрийте область опіку сухою стерильною пов’язкою.
(4) При обширних опіках (> 20%), подумайте про укриття потерпілого теплоізоляційною ковдрою HRS або Blizzard Survival Blanket з набору для запобігання гіпотермії, щоб одночасно накрити зони опіку і запобігти гіпотермії.
(5) Розпочати інфузійну терапію якщо площа опіків більше 20% від загальної площі поверхні тіла негайно після установки в / в або внутрішньокісткового доступу.
(6) Проведіть знеболення та дайте антибіотики.
(7) Відповідно до приписів з тактичної медицини всі втручання при необхідності можуть бути виконані на обпаленій поверхні ділянки шкіри, або через пошкоджену ділянку шкіри потерпілого.
9. Введіть знеболюючі та антибіотики з польової аптечки IFAK.
Якщо поранений постраждав внаслідок будь-якого поранення, скористуйтеся польовою аптечкою. Примусьте постраждалого, який здатний ковтати, прийняти всі чотири таблетки та запити їх водою з своєї фляги. Набір містить знеболювальні засоби (анальгетики) та антибіотики для запобігання інфікуванню. Використовуйте аптечку IFAK пораненого. Не використовуйте вашу польову аптечку, так як вона може знадобитися вам самим.
Прийом таблеток не є невідкладним заходом першої допомоги, але прийняти таблетки треба за першої зручної нагоди. Якщо поранений до зустрічі з вами ще не вжив таблетки з набору, ви повинні дати їх, як тільки ліквідуєте небезпечні для життя стани.
Знеболювання.
При слабкому та помірному болю достатньо вживання ненаркотичних анальгетиків з аптечки.
Якщо евакуація затягується можна давати знеболюючі повторно через 6-8 годин (в залежності від виду і дози препаратів, що застосовуються).
Наркотичні анальгетики повинні призначатись медиками підрозділу тільки пораненим з сильним болем.
Перед введенням наркотичних анальгетиків (морфіну, кетаміну або інших) запишіть дані скринінгової оцінки психічного статусу пораненого, використовуючи метод AVPU(Alert – у свідомості, Voice – реагує на питання, Pain – реагує на біль, Unresponsive – без свідомості). Див. Розділ (*)
За пораненими, яким були введені наркотичні анальгетики, слід пильно спостерігати на предмет можливого розвитку обструкції дихальних шляхів, порушення дихання і кровообігу. Оцінюйте психічний статус за шкалою AVPU кожні 15 хвилин.
Наркотичні анальгетикиможутьпогіршувати стан при тяжкій ЧМТ. Необхідно враховувати цей факт при ухваленні рішення про вид знеболювання, але якщо поранений скаржиться на біль, то, ймовірно, ЧМТ НЕ настільки важка, щоб перешкодити їх введенню.
Антибіотики.
Будь-яка отримана бойова травма є забрудненою і несе потенційну загрозу розвитку раневох інфекції. До 10% поранених, що надійшли в військові шпиталі гинуть від ускладнень викликаних шоковим станом та інфекціями.
Тому раннє вжиття антибіотиків дуже важливий захід запобігання смертності поранених віл інфекції:
· при будь-якому пораненні вжити антибіотики з індивідуальної аптечки;
· при проведенні інфузійної терапії ввести в/в 1-2 г Цефтриаксону в 500 мл фізрозчину або в/м, якщо інфузійна терапія не проводиться.
10. Вжийте необхідних заходів для запобігання розвитку шокового стану або надайте допомогу при шоку, що вже розвинувся.
Шок – одне з найнебезпечніших ускладнень, що може призводити до загибелі поранених. Правильне та вчасне надання допомоги за системою C-A-B-C значно зменшує ризик його розвитку, але не виключає можливість його появи, хоча і зменшує його важкість. Смертність від ускладнень викликаних шоковим станом та інфекціями складає до 10 % серед госпіталізованих поранених.
Тому дуже актуальним є профілактика розвитку шоку та боротьба з його проявами на ранніх стадіях, коли його наслідки ще найменш небезпечні.
Гіповолемічний шок трапляється через несподіване зменшення об’єму рідини, що циркулює в кровоносній системі постраждалого. Як правило, до цього призводить сильна кровотеча, але причиною також можуть бути сильні опіки (другого та третього ступеню на 20 та більше відсотках шкіряних покровів), блювота, пронос та надмірне потовиділення.
Гіповолемічний шок може виникнути внаслідок втрати крові через внутрішню кровотечу (кровотеча в черевну або грудну порожнину). Ви не зможете зупинити внутрішню кровотечу. Цей стан потребує екстреної евакуації.
Ознаки та симптоми шоку включають наступне.
(1) Волога, але холодна (липка) шкіра, блідий або сіруватий колір шкіри та/або покрита плямами або синюшна шкіра навколо роту.
(2) Нудота
(3) Збудженість у початковій фазі змінюється на пригніченість або втрату свідомості
(4) Незвична спрага.
(5) Прискорене дихання (спочатку може бути уповільнене).
(6) Прискорений (>90 ударів в хвилину) та слабкий пульс
(7) Знижений тиск (систолічний <100 мм рт.ст.) на зап’ясті ледь помітний або відсутній (при тиску <90 мм рт.ст.)
!!! Зміна психічного стану (при відсутності травми голови) і ослаблення або відсутність периферичного пульсу є кращими індикаторами шоку на полі бою.
Потрібно вжити наступних протишокових заходів.
!!! Не чекайте на появу ознак та симптомів шоку. Ті ж самі протишокові заходи можуть бути вжитими і для запобігання шоку.
1. Припиніть дію ушкоджуючих факторів: (зупиніть крововтрату, накладіть шини на переломи).
2. Якщо поранений притомний, положіть його в протишокове положення (на спині з ногами, піднятими трохи вище рівня серця) (див. малюнок 3-6). Це допоможе його кровообігу. Для піднімання ніг можна використати колоду, польове оснащення, коробку, згорнуту польову куртку або інший стійкий предмет. Деякі випадки, в яких постраждалого не можна приводити в протишокове положення, наведені нижче.
(а) Пораненого у непритомному стані потрібно перевести безпечне положення на боці. Якщо пораненого знудить, видаліть пальцями те, що може викликати непрохідність дихальних шляхів пораненого.
(b) Поранений з можливим переламом хребта або серйозним пораненням голови повинен лежати на спині (без підйому ніг). Якщо можливо, зробіть його голову, шию та спину непорушними. Вставте назофарингеальний повітровод.
(с) Пораненого з відкритим пораненням черевної порожнини потрібно положити на спину із зігнутими у колінах ногами, щоб послабити тиск на черевну порожнину та зменшити біль.
(d) Пораненого з відкритим пораненням грудної порожнини потрібно посадити спиною до стіни, до дерева чи іншої опори або положити на землю постраждалим боком у безпечне положення на боці. Таким чином тиск на не постраждалу сторону грудної клітки зменшиться та полегшить виконання своїх функцій здоровому легеню.
(е) Поранений з незначним пораненням голови повинен сидіти, спираючись на щось спиною, або лежати у безпечному положенні на боці пораненою стороною доверху.
!!! Не піднімайте ноги постраждалого до тих пір, поки на всі перелами нижніх кінцівок не буде накладено шину.
(3) Потрібно вжити заходів для запобігання перегріванню або замерзання постраждалого. Підкладіть під постраждалого керімат, покривало чи ковдру, щоб захистити його від температури або вологості землі (малюнок 4-6).
(а) У теплу погоду, розташуйте пораненого у затінку. Якщо немає природного затінку, зробіть штучний затінок, використовуючи покривало та колики або інші доступні матеріали. Обмахуйте його, якщо потрібно стимулювати випаровування поту.
(b) У холодну погоду накрийте постраждалого рятівною ковдрою Blizzard, ковдрою, покривалом або іншими доступними матеріалами, щоб йому було тепло та сухо. (малюнок 4-7).
!!! Втрата крові може призвести до значного зниження температури тіла, навіть у спекотну погоду.
!!! Нічим не накривайте джгут для зупинення кровотечі. Залиште його в такому вигляді, щоб медперсонал з легкістю його виявив.
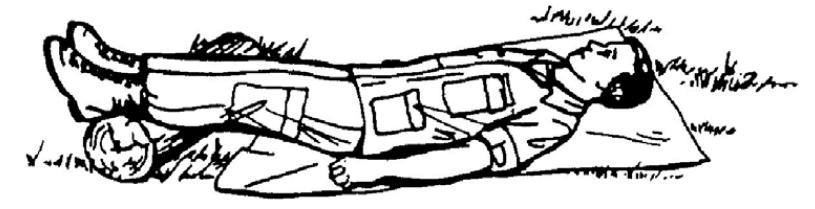
Малюнок 4-6. Поранений у протишоковому положенні лежить на ковдрі.
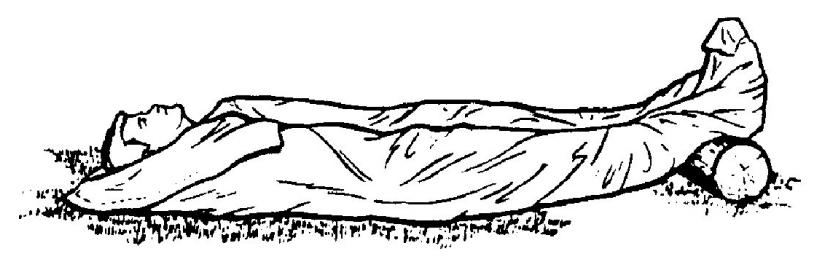
Малюнок 4-7. Пораненого загорнуто у ковдри в холодну погоду.
(4) Розстібніть будь-який стискаючий одяг, в тому числі чоботи. Стискаючий одяг може ускладнити кровообіг.
(5) Відновлюйте обсяг втраченої рідини:
(a) Якщо поранений у свідомості та не має травми живота, давайте йому пити маленькими ковтками теплі напої.
(b) Бійці-рятувальники мають володіти навиком і мати відповідні засоби для встановлення внутрішньовенного доступу. Встановіть катетер 18G або систему для інфузії. Після цього розпочніть введення фізіологічного розчину.
Раннє встановлення ввнутрішньовенного доступу дуже важливе, тому що розвиток шоку супроводжується подальшим падінням артеріального тиску і встановити доступ з часом буде все складніше.
(5) Підбадьорте та заспокойте пораненого. Скажіть пораненому, що ви допомагаєте йому. Ви маєте бути впевнені у вашій здатності допомогти пораненому та бути готовим взяти на себе відповідальність. Ваші слова та дії можуть істотно вплинути на заспокоєння пораненого та зниження його схвильованості. Будьте уважними, коментуючи стан пораненого.
11. Розпочніть інфузійну терапію.
Після встановлення в/в або внутрішньокісткового доступу розпочніть інфузійну терапію спрямовану на відновлення об’єму циркулюючої крові. Введіть 500 – 1000 мл фізіологічного розчину.
Разом з розчином можна ввести антибіотик Цефтриаксон 1-2 г, в разі необхідності ненаркотичні і наркотичні анальгетики.
Якщо у постраждалого розвивається важкий геморрагічний шок при відривах однієї або декількох кінцівок, проникаючих пораненнях тулуба і внутрішній кровотечі, при іншій важкій кровотечі введіть 1 г транексамовой кислоти на 100 мл фіз. розчину або розчину Рінгера-лактату протягом 10 хвилин (правило 1-10-100) ще до початку інфузійної терапії.
Введення транексамовой кислоти повинно бути проведено не пізніше 3 годин після отримання травми.
Можливо повторне введення транексамовой кислоти в тій же дозіпісля введення інших розчинів.
12. Передайте інформацію про медико-санітарну обстановку командиру підрозділу.
При необхідності викличте військового парамедика (санітарного інструктора) з додатковими засобами.
Повідомте командира підрозділу, якщо поранений не зможе продовжити виконання бойового завдання.
13. Слідкуйте за пораненим. Слідкуйте за рівнем свідомості і диханням пораненого. З цією метою:
(1) Перевіряйте рівень свідомості пораненого (шкала AVPU) кожні 15 хвилин для того, щоб визначити чи змінився стан пораненого. Перевірка рівня свідомості пораненого особливо важлива в тому випадку, якщо поранений отримав травму голови. Зниження статусу за шкалою AVPU може свідчити про те, що стан пораненого погіршується.
(2) Якщо у пораненого відкрита травма грудної клітини, у нього порушилось дихання – розвивається прогресуючий гострий респіраторний дистрес-синдром (дихання стає більш важким та швидким) це може свідчити про напружений пневмоторакс, зробіть декомпресію грудної клітки за допомогою голки/катетера на рівні другого міжребер’я по середньоключичній лінії. Див Розділ(*).
(3) Якщо поранений втрачає свідомість, або частота дихальних рухів менше двох вдихів/видихів за 15 хвилин, вставте носоглотковий повітропровід.
(4) Слідкуйте за станом ран пораненого. Якщо було накладено джгут для зупинення крові, впевніться, що артеріальну кровотечу було зупинено. Якщо тиснуча пов’язка не зупиняє артеріальну кровотечу, то необхідно накласти джгут для зупинення крові. Затягніть пов’язки, якщо необхідно. Слідкуйте за результатами вашого втручання кожного разу, коли ви переміщуєте пораненого.
(5) Повідомте командиру підрозділу про істотні зміни в стані пораненого.
14. В разі необхідності підготуйте пораненого до евакуації.
Пораненого з накладеним джгутом, відкритою раною грудної порожнини, внутрішньою кровотечею або іншими серйозними або небезпечними для життя пораненнями потрібно евакуювати якнайшвидше. Якщо неможливо надати медичну допомогу, підготуйте пораненого до евакуації. Підготуйте постраждалого таким чином, щоб поранений не зазнав переохолодження під час транспортування.
(1) Запишіть дані вашої оцінки стану потерпілого та інформацію про надане лікування в польову медичну карту, карту надання першої допомоги потерпілому у військово-польових умовах або іншому подібному документі. Прикріпіть документ до одягу пораненого або покладіть його у відповідну кишеню на його одязі. Див Розділ(*).
(2) Запитайте медичну евакуацію (MEDEVAC), якщо необхідно. Разом з транспортом прибуде медичний персонал, який тепер надаватиме допомогу пораненому.
(3) Евакуюйте пораненого, використовуючи немедичні засоби (CASEVAK), якщо необхідно. Продовжуйте спостерігати за станом пораненого під час транспортування. Надавайте додаткову допомогу (звільніть повітряні шляхи, вставте носоглотковий повітропровід, виконайте декомпресія грудної клітки за допомогою голки і таке інше), якщо це необхідно. Слідкуйте за станом ран та вживайте заходів щодо припинення нових кровотеч. Затягніть наявні пов’язки за допомогою додаткових пов’язок та бандажів, якщо необхідно.
(4) У випадку травматичної ампутації, евакуюйте ампутовану кінцівку разом із пораненим. Якщо можливо, очистіть її від сторонніх часток, нещільно загорніть у марлеву серветку, змочену соляним розчином, покладіть в пластиковий пакет або огорніть тканиною і покладіть у прохолодний контейнер.
УВАГА: Не заморожуйте ампутовану кінцівку.
Не кладіть ампутовану кінцівку у воду.
Не кладіть ампутовану кінцівку безпосередньо на лід.
Не використовуйте сухий лід для охолодження ампутованої ноги.
Не кладіть ампутовану кінцівку в поле зору постраждалого.
Якщо ви керуєте командою носильників, розташуйтесь біля правого плеча пораненого. Це найкраща позиція для спостереження за станом пораненого при перенесенні його на носилках. Носильники опускаються на ближче до носилок коліно та беруться за ручки носилок (малюнок 4-8А). За командою керівника, четверо носильників одночасно піднімають носилки (малюнок 4-8В). За командою керівника носильники починають рухатись одночасно та несуть пораненого до медичного пункту або пункту зібрання поранених.
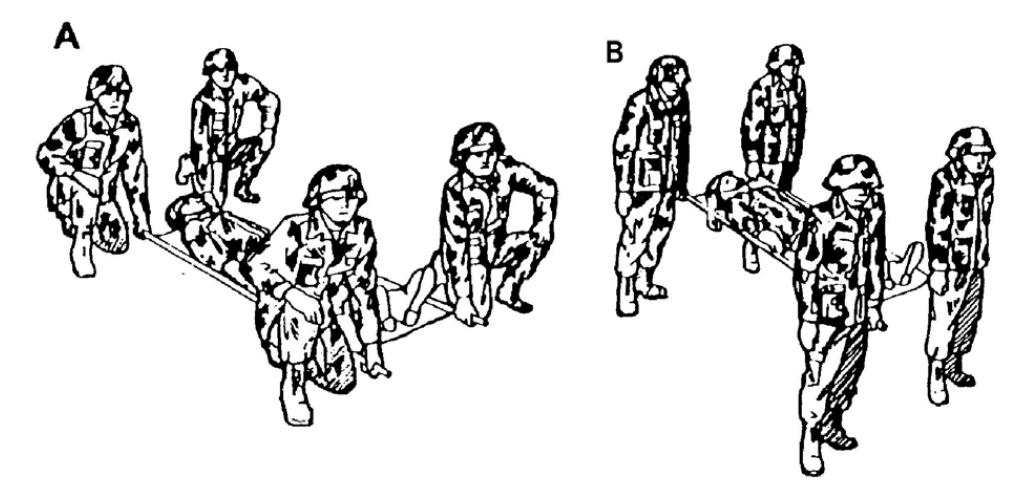
Малюнок 4-8. Команда носильників, що складається з чотирьох осіб (керівник біля правого плеча пораненого)
А Команда готується підняти носилки.
В Команда після піднімання носилок та готова до початку руху.








