Факторы риска развития атеросклероза
Известно более 200 факторов, повышающих риск заболевания А. Среди них можно выделить липидные и нелипидные факторы. Наиболее значимые из них следующие:
1. Дислипидемия – основной липидный фактор риска А.
Дислипидемией считаются следующие значения липидных параметров плазмы крови:
- ОХС > 5 ммоль/л
- ХС ЛНП > 3 ммоль/л
- ХС ЛВП < 1 ммоль/л (муж.) и < 1,2 ммоль/л (жен.)
- ТГ > 1,7 ммоль/л
- ИА (индекс атерогенности) > 3; ИА = (ОХС – ХС ЛВП)/ХС ЛВП
Развитию дислипидемии способствует нерациональное питание, нарушение функции печени, кишечника, генетические факторы и др.
Нарушения липидного обмена следует рассматривать в комплексе с нелипидными факторами риска развития А, приведенными далее.
2. АГ вызывает нарушение функции и повреждение эндотелия, что способствует развитию А.
3. Курение. Установлено, что риск развития сердечно-сосудистой патологии возрастает у курящих в 2 – 3 раза. Никотин, компоненты табака и дыма вызывают спазм сосудов, способствуют АГ, дисфункции эндотелия, тромбообразованию, стимулируют выброс адреналина, оказывают другие повреждающие воздействия и создают предпосылки для развития А.
| О.Бальзак | Табак приносит вред телу, разрушает разум, отупляет целые нации. |
4. Абдоминальное ожирение (окружность талии у мужчин > 102 см, у женщин > 88 см) считается самостоятельным фактором риска А и ИБС, способствует увеличению смертности от этой патологии, а также стимулирует развитие других факторов риска А (дислипидемия, АГ, сахарный диабет 2 типа), что приводит к быстрому развитию А.
| Арнольд Глазгоу | Тело – багаж, который несешь всю жизнь. Чем он тяжелее, тем короче путешествие. |
5. Гиподинамия (низкая физическая активность, малоподвижный образ жизни) – независимый фактор риска А и ИБС. В тоже время гиподинамия способствует прибавке массы тела, замедлению тока крови по сосудам, повышению АД, дислипидемии. Напротив, физическая активность оказывает кардиопротективный эффект, предупреждает развитие А и сердечно-сосудистых заболеваний.
|
6. Сахарный диабет 2 типа (нарушение углеводного обмена, повышение уровня сахара в крови – глюкоза плазмы натощак > 6,0 ммоль/л или нарушение толерантности к глюкозе) приводит к нарушению обмена жиров, что способствует более раннему развитию А и увеличивает вероятность возникновения сердечно-сосудистых заболеваний.
7. Отягощенная наследственность (генетическая предрасположенность к А). Известно, что риск развития ИБС значительно повышается у больных, имеющих родственников, страдающих этим заболеванием, особенно если оно развилось в возрасте до 55 лет. Вероятность ИМ в 2 раза выше у больных, родители которых перенесли это заболевание.
| Русская пословица | От худого семени не жди доброго племени. |
8. Возраст.
А – заболевание, неизбежное с возрастом. Клинически выраженные его проявления обычно развиваются в 60 – 70 лет.
| С.Есенин | Время даже камень крошит. |
Мужчины заболевают А на 10 лет раньше, чем женщины (что объясняется защитным эффектом эстрогенов). После наступления менопаузы частота развития А и ИБС у мужчин и женщин сравнивается.
9. Стресс и особенности личности. Показано, что частые психоэмоциональные (стрессовые) ситуации и такие особенности личности как склонность к депрессии, страх, враждебность, непомерное тщеславие, частые вспышки гнева и т.д. способствуют развитию А.
В заключение следует отметить, что некоторые факторы риска А, к сожалению, устранить невозможно (например, возраст или отягощенная по А наследственность), в то же время другие факторы являются модифицируемыми (например, избыточная масса тела, АГ, дислипидемия, курение, гиподинамия, высококалорийное, богатое насыщенными жирами и холестерином питание), и можно снизить их выраженность с помощью немедикаментозных методов и лекарственных средств.
ПАТОМОРФОЛОГИЧЕСКИЕ СТАДИИ АТЕРОСКЛЕРОЗА (рис. 22)
I стадия – начальные поражения.
А начинается с изменения в эндотелии, нарушения проницаемости эндотелия и интимы (внутренней оболочки сосудов) для липопротеидов. ЛПНП и ЛПОНП накапливаются в интиме артерий и захватываются макрофагами и гладкомышечными клетками. Образуются «пенистые клетки» (макрофаги и миоциты, перегруженные липидами).
II стадия – появление липидных полосок.
Скопление пенистых клеток приводит к появлению липидных пятен в стенке артерий – желтоватых точек, не возвышающихся над поверхностью эндотелия и не создающих препятствия кровотоку. Липидные пятна обнаруживаются в артериях уже в детском возрасте. Они могут бесследно исчезать или «застыть» в развитии, а могут увеличиваться, удлиняться и перейти в следующую стадию атеросклеротического развития – липидные полоски.
III стадия – образование фиброзно-атероматозных бляшек.
Перегрузка пенистых клеток липопротеидами приводит к распаду клеток и выходу во внеклеточное пространство ферментов и липидов, которые формируют липидное ядро (атерому). В дальнейшем атерома покрывается тонкой фиброзной капсулой (покрышкой) (фиброатерома) вследствие реактивного разрастания соединительной ткани. Образовавшиеся атеросклеротические бляшки увеличиваются за счет накопления липидов, фиброза, пристеночных тромбов, суживают просвет артерии и вызывают гемодинамические нарушения вплоть до ишемии соответствующего органа. Бляшки появляются в артериях человека уже ко второму триместру жизни.
IV стадия – тромбоз, атерокальциноз.
Бляшка может подвергаться распаду (фиброзная покрышка легко разрывается, и бляшка вскрывается в просвет сосуда). На изъязвленной поверхности откладываются тромботические массы, что приводит критическому сужению просвета сосуда (тромб увеличивается и закрывает, как пробка, весь просвет сосуда). Если это происходит в сердце – развивается инфаркт миокарда, если в мозге – мозговой инсульт. Тромбоз в области бляшки – одно из наиболее серьезных осложнений А. Иногда бляшка может стать источником эмболий.
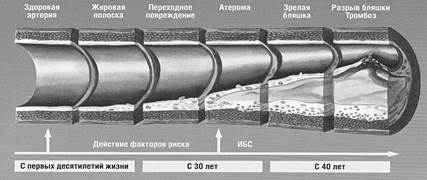 Осложнением и заключительной стадией развития стабильной (не разорвавшейся) бляшки является отложение в ней солей кальция, что приводит к хрупкости сосуда, стойкому сужению его просвета. В органах развивается ишемия, дистрофия, некроз.
Осложнением и заключительной стадией развития стабильной (не разорвавшейся) бляшки является отложение в ней солей кальция, что приводит к хрупкости сосуда, стойкому сужению его просвета. В органах развивается ишемия, дистрофия, некроз.
Рис. 22. Этапы развития атеросклероза.
КЛАССИФИКАЦИЯ
(Мясников А.Л., 1965, в сокращенном виде)
I. Локализация:
- Аорта
- Коронарные артерии
- Мозговые артерии
- Почечные артерии
- Мезентериальные артерии
- Легочные артерии
II . Стадия и степень поражения:
- Начальный (доклинический период).
- Период клинических проявлений, стадии:
а) ишемическая;
б) тромбонекротическая;
в) фиброзная.
III. Фаза течения:
- Прогрессирование
- Стабилизация
- Регрессирование
КЛИНИКА
| В. Лафатер Меткое выражение пациента | Взгляд – это знак знаков. Ее лицо выглядело так, словно износило два тела. |
Общий вид больного А в выраженных случаях весьма характерен: выглядит старше своих лет, отмечается раннее поседение, облысение, кожа теряет тонус, блеск, истончается, заметно расширение мелких вен на лице, грудной клетке. Глаза теряют блеск, на роговице вокруг зрачка появляется старческая дуга вследствие отложения липидов.
Поверхностные артерии (лучевые, плечевые) – широкие, располагаются извилисто, выступают под атрофированной кожей; височные артерии – извитые, пульсируют.
Клинические симптомы А зависят от того, какие артерии преимущественно поражены. Наибольшее значение в практике имеют атеросклеротические поражения крупных сосудов: аорты, коронарных (венечных) артерий сердца, артерий мозга, почек, мезентериальных сосудов и сосудов нижних конечностей.








