Артерии головного мозга
Сонные артерии
Сонные артерии формируют каротидный бассейн. Они берут своё начало в грудной полости: правая от плечеголовного ствола (лат. truncus brachiocephalicus), левая — от дуги аорты (лат. arcus aortae). Сонные артерии обеспечивают около 70-85 % притока крови к мозгу.
Вертебро-базилярная система
Основные статьи: Позвоночные артерии и Основная артерия
Позвоночные артерии формируют вертебро-базилярный бассейн. Они кровоснабжают задние отделы мозга (продолговатый мозг, шейный отдел спинного мозга и мозжечок). Позвоночные артерии берут своё начало в грудной полости, и проходят к головному мозгу в костном канале, образованном поперечными отростками шейных позвонков. По разным данным, позвоночные артерии обеспечивают около 15-30 % притока крови к головному мозгу.
В результате слияния позвоночные артерии образуют основную артерию (базилярная артерия, а. basilaris) — непарный сосуд, который располагается в базилярной борозде моста.
Виллизиев круг
Существование Виллизиева круга позволяет компенсировать за счет других сосудов снижение или отсутствие кровотока в одной из артерий, отвечающих за питание головного мозга.
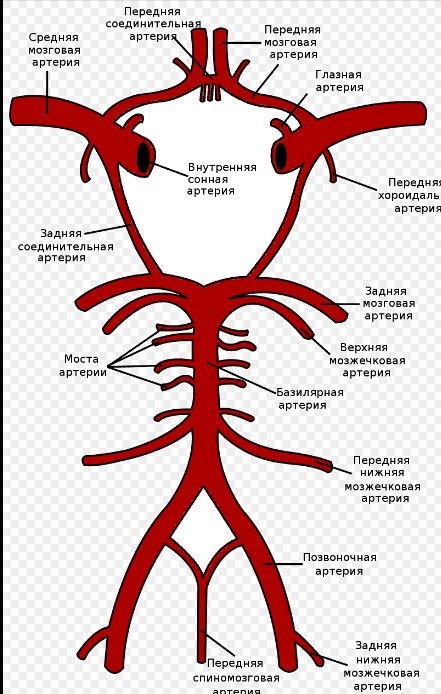
Возле основания черепа магистральные артерии образуют Виллизиев круг, от которого и отходят артерии, которые поставляют кровь в ткани головного мозга. В формировании Виллизиева круга участвуют следующие артерии:
· правая и левая передние мозговые артерии (А1 сегменты)
· правая и левая средние мозговые артерии (М1 сегменты)
· правая и левая задние мозговые артерии (Р1 сегменты)
· передняя соединительная артерия
· правая и левая задние соединительные артерии
Если видны все вышеперечисленные артерии — Виллизиев круг считается замкнутым. Если какая-то из соединительных артерий, либо один из сегментов мозговых артерий не визуализируется - Виллизиев круг считается не замкнутым.
Круг Захарченко
Находится на вентральной поверхности продолговатого мозга. Образован двумя позвоночными артериями и двумя передними спинномозговыми артериями.
Венозный отток
Синусы твёрдой мозговой оболочки
Венозные синусы головного мозга — венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают кровь из внутренних и наружных вен головного мозга.
Яремные вены
Яремные вены (лат. venae jugulares) — парные, располагаются на шее и отводят кровь от шеи и головы.
Билет 59
Артерии верхних и нижних конечностей – названия, области кровоснабжения.
Артерии верхней конечности: 1 — позвоночная артерия; 2 — щитошейный ствол; 3 — подключичная артерия; 4 — внутренняя грудная артерия; 5 — подлопаточная артерия; 6 — латеральная грудная артерия; 7 — глубокая артерия плеча; 8 — артериальная сеть локтевого сустава; 9 — локтевая артерия; 10 — глубокая ладонная дуга; II — поверхностная ладонная дуга; 12 — лучевая артерия; 13 — общая межкостная артерия; 14 — плечевая артерия; 15 — задняя артерия, огибающая плечевую кость; 16 — передняя артерия, огибающая плечевую кость; 17— подмышечная артерия
Подмышечная артерия, a. axillaris, является непосредственным продолжением подключичной артерии. В состав ее основных ветвей входят:
грудные артерии, снабжающие кровью большую и малую грудные мышцы; грудоакромиальная артерия, питающая кожу и мышцы груди и области плечевого сустава; латеральная грудная артерия, снабжающая кровью кожу и мышцы боковой области грудной клетки;
подлопаточная артерия, питающая кровью мышцы плечевого пояса и спины;
передняя и задняя артерии, огибающие плечевую кость, обеспечивающие кровью кожу и мышцы плеча в его верхней трети.
Выйдя из-под нижнего края большой грудной мышцы, подмышечная артерия продолжается в плечевую артерию. Плечевая артерия, a. brachialis, расположена кнутри от двуглавой мышцы плеча. Ее пульсация легко прощупывается в средней трети плеча, в борозде между двуглавой и трехглавой мышцами. Обычно на плечевой артерии определяют величину артериального давления. По своему ходу этот сосуд дает ветви, питающие мышцы плеча, локтевой сустав, а также плечевую кость. Самой крупной из них является 329 глубокая артерия плеча, проходящая в плечемышечном канале. В локтевой ямке плечевая артерия делится на свои конечные ветви — лучевую и локтевую артерии. Лучевая артерия, a. radialis, идет спереди лучевой кости и хорошо прощупывается в лучевой борозде: в области ее нижней трети — между лучевым сгибателем запястья и плечелучевой мышцей. Лучевая артерия в нижней трети лежит наиболее поверхностно и может быть прижата к кости. Обычно пульс определяют именно в этом месте. Переходя на кисть, артерия огибает запястье снаружи, проходит кпереди между первой и второй пястными костями и продолжается в глубокую ладонную дугу, от которой отходят ветви к мышцам и коже кисти. Локтевая артерия, a. ulnaris, идет с локтевой стороны по передней поверхности предплечья, отдавая ветви к локтевому суставу и мышцам предплечья. Одной из ее ветвей является общая межкостная артерия, ветви которой проходят рядом с межкостной мембраной предплечья. Переходя на кисть локтевая артерия продолжается в поверхностную ладонную дугу. От поверхностной ладонной дуги, как и от глубокой, отходят ветви к мышцам и коже кисти. Пальцевые артерии отходят от ладонных дуг. Они расположены по боковым поверхностям пальцев в подкожной клетчатке. На пальцах кисти имеется хорошо развитая сеть анастомозов, наибольшее их количество находится в области дистальных фаланг.
Артерии нижней конечности: 1 — правая общая подвздошная артерия; 2 — брюшная часть аорты; 3 — левая общая подвздошная артерия; 4 — срединная крестцовая артерия; 5 — внутренняя подвздошная артерия; 6 — бедренная артерия; 7 — подколенная артерия; 8 — задняя большеберцовая артерия; 9 — малоберцовая артерия; 10 — пальцевые артерии; 11 — тыльная артериальная дуга; 12 — тыльная артерия стопы; 13 — передняя большеберцовая артерия; 14 — артериальная сеть коленного сустава; 15 — глубокая артерия бедра; 16 — наружная подвздошная артерия Бедренная артерия, a. femoralis, выйдя из-под паховой связки, идет между мышцами бедра передней и медиальной групп и далее — в подколенную ямку. Эта артерия по своему ходу дает ветви, питающие мышцы бедра, наружные половые органы, а также отчасти кожу и мышцы живота. Наиболее важной ветвью бедренной артерии является глубокая артерия бедра, играющая существенную роль в снабжении кровью задней группы мышц. Продолжением бедренной артерии является подколенная артерия, a. poplitea. Она идет по задней поверхности коленного сустава в глубине подколенной ямки и питает коленный сустав. Перейдя на голень, она делится на заднюю и переднюю большеберцовые артерии. Задняя большеберцовая артерия, a. tibialis posterior, идет под камбаловидной мышцей вниз и питает в основном мышцы голени задней группы. Ответвляющаяся от нее малоберцовая артерия снабжает кровью латеральную группу мышц голени. Пройдя под внутренней лодыжкой, задняя большеберцовая артерия ложится на подошвенную поверхность стопы и разветвляется на свои конечные ветви — латеральную и медиальную подошвенные артерии, снабжающие кровью стопу со стороны ее подошвенной поверхности. Передняя большеберцовая артерия, a. tibialis anterior, проходит кпереди от межкостной мембраны голени, снабжая кровью мышцы 332 передней группы. Спускаясь вниз, она переходит на тыл стопы, продолжаясь в тыльную артерию стопы, ветви которой участвуют в кровоснабжении тыла стопы и анастомозируют между собой и сосудами подошвы. Артерии пальцев стопы (подошвенные и тыльные) проходят ближе к их боковым поверхностям. Подошвенные сосуды развиты значительно сильнее тыльных, у кончиков пальцев они образуют сети.
Билет 60
Ветви грудной и брюшной аорты. Кровоснабжение органов брюшной полости.
Грудная часть аорты ниже диафрагмы носит название брюшной части аорты. Последняя на уровне IV поясничного позвонка разделяется на свои конечные ветви — правую и левую общие подвздошные артерии. Грудная часть аорты расположена в заднем средостении слева от позвоночного столба (см. рис. 12.9). От нее отходят висцеральные (внутренностные) и париетальные (пристеночные) ветви. Висцеральными ветвями являются: трахеальные и бронхиальные — снабжают кровью трахею, бронхи и паренхиму легкого, пищеводные и перикардиальные — одноименные органы. Париетальными ветвями являются: верхние диафрагмальные артерии — питают диафрагму; задние межреберные — участвуют в кровоснабжении стенок грудной полости, молочных желез, мышц и кожи спины, спинного мозга. Брюшная часть аорты идет спереди от тел поясничных позвонков, располагаясь несколько слева от срединной плоскости. Опускаясь вниз, она отдает париетальные и висцеральные ветви. Париетальные ветви являются парными: нижние диафрагмальные артерии; четыре пары поясничных артерий, которые снабжают кровью соответственно диафрагму, поясничную область и спинной мозг. Висцеральные ветви подразделяют на парные и непарные. К парным 330 относят среднюю надпочечниковую, почечную, яичниковую (яичковую) артерии, которые снабжают кровью одноименные органы. Непарными ветвями являются чревный ствол, верхняя и нижняя брыжеечные артерии. Чревный ствол отходит от брюшной аорты на уровне первого поясничного позвонка и разделяется на три крупные ветви, идущие к желудку (левая желудочная артерия), печени (общая печеночная артерия) и селезенке (селезеночная артерия). Эти ветви участвуют в кровоснабжении названных органов, а также двенадцатиперстной кишки, поджелудочной железы и желчного пузыря. Вдоль малой и большой кривизны желудка ветви чревного ствола образуют хорошо выраженные анастомозы. Верхняя и нижняя брыжеечные артерии принимают участие в кровоснабжении кишечника. Верхняя брыжеечная артерия питает всю тонкую кишку, слепую кишку и червеобразный отросток, восходящую ободочную кишку и правую половину поперечной ободочной кишки. Нижняя брыжеечная артерия обеспечивает кровью левую половину поперечной ободочной кишки, нисходящую и сигмовидную ободочную кишку, а также верхнюю часть прямой кишки. Между двумя названными сосудами имеются многочисленные анастомозы. Брюшная аорта на уровне IV поясничного позвонка делится на правую и левую общие подвздошные артерии. Каждая из них в свою очередь отдает внутреннюю и наружную подвздошные артерии. Внутренняя подвздошная артерия, a. iliaca interna, опускается в полость малого таза, где делится на передний и задний стволы, снабжающие кровью органы малого таза и его стенки. Ее основными висцеральными ветвями являются: пупочная артерия — питает кровью нижнюю часть мочеточника и мочевой пузырь; маточная (простатическая) артерия — снабжает кровью у женщин матку с придатками, влагалище, у мужчин — простату, семенные пузырьки, ампулы семявыносящих протоков; внутренняя половая артерия — питает кровью мошонку (большие половые губы), половой член (клитор), мочеиспускательный канал, прямую кишку и мышцы промежности. К париетальным ветвям внутренней подвздошной артерии относят: подвздошно-поясничную артерию, питающую мышцы спины и живота; латеральные крестцовые артерии, обеспечивающие кровью крестец и спинной мозг; верхнюю и нижнюю ягодичные артерии, снабжающие кровью кожу и мышцы ягодичной области, тазобедренный сустав; запирательную артерию, питающую кровью мышцы таза и бедра. Наружная подвздошная артерия, a. iliaca externa, является продолжением общей подвздошной артерии. Она проходит под паховой связкой на бедро через сосудистую лакуну и продолжается в бедренную артерию . Ее ветви питают подвздошную мышцу и переднюю брюшную стенку.
Билет 61
Система верхней полой вены: образование, притоки. Вены головы и шеи, грудной клетки, верхней конечности - области оттока крови в них.
Система верхней полой вены. Верхняя полая вена, vena cava superior, образуется при слиянии правой и левой плечеголовных вен. Верхняя полая вена собирает кровь от головы, шеи, верхних конечностей, стенок грудной и частично брюшной полостей. Она впадает в правое предсердие. В верхнюю полую вену вливается непарная вена, v. azygos, собирающая кровь от стенок грудной и частично брюшной полостей. Она расположена справа от позвоночника. В нее впадают правые межреберные вены и полунепарная вена (лежит слева от позвоночного столба), принимающая в себя левые межреберные вены. Кроме того, притоки непарной вены несут кровь от диафрагмы, перикарда, органов средостения — пищевода, бронхов. Бронхиальные вены собирают бедную кислородом кровь от бронхов и паренхимы легкого. Плечеголовные вены, w. brachiocephalicae, правая и левая, образуются в результате слияния подключичной и внутренней яремной вен. Место соединения подключичной вены с внутренней яремной называют венозным углом. В левый венозный угол впадает грудной лимфатический проток, в правый — правый лимфатический проток. Плечеголовные вены принимают кровь от щитовидной железы, позвоночного столба, средостения и частично от межреберных промежутков. Внутренняя яремная вена, v. jugularis interna, начинается от яремного отверстия, являясь непосредственным продолжением сигмовидного синуса твердой мозговой оболочки. Это наиболее крупная вена в области шеи. Она проходит в составе сосудисто-нервного пучка шеи вместе с общей сонной артерией и блуждающим нервом. По ней оттекает кровь от полости черепа, лица и органов шеи в плечеголовную вену. Притоки внутренней яремной вены подразделяют на внутри- и внечерепные. К внутричерепным притокам относят: вены мозга; менингиальные вены, собирающие кровь от оболочек головного мозга; диплоические вены — от костей черепа; верхняя и нижняя глазные вены, собирающие кровь от глазничного органокомплекса и частично — полости носа; вены лабиринта — от внутреннего уха. Они несут кровь в синусы твердой мозговой оболочки. Синусы (венозные пазухи) твердой мозговой оболочки (верхний и нижний сагиттальные, поперечный, прямой, пещеристый, верхний и нижний каменистые, сигмовидный и др.) представляют собой полости, стенками которых является твердая мозговая оболочка. Отличительной особенностью синусов является то, что они не спадаются. Это способствует постоянному оттоку крови из полости черепа. В то же время при их повреждении возникает опасное кровотечение, трудно поддающееся остановке. В состав внечерепных притоков внутренней яремной вены входят: лицевая вена, собирающая кровь от лица и полости рта; занижнечелюстная вена, принимающая кровь от кожи головы, наружного уха, жевательных мышц, глубоких тканей лица, полости носа, верхней и нижней челюстей; глоточные, язычная и верхние щитовидные вены, собирающие кровь от соответствующих органов. Наружная и передняя яремные вены относятся к числу подкожных вен шеи. Они собирают кровь от кожи боковой и передней поверхностей шеи, образуя между собой хорошо выраженные анастомозы. Кровь по ним течет в основном во внутреннюю яремную вену Наружная яремная вена развита лучше, чем передняя, и хорошо видна через кожу. Следует особо отметить, что ток крови по венам головы и шеи осуществляется преимущественно за счет действия силы тяжести. Эти вены не имеют клапанов. За счет присасывающего действия сердца и продолжающегося оттока крови от головы в них поддерживается отрицательное венозное давление. Следовательно, в случае их повреждения через рану может происходить подсасывание воздуха. Наиболее опасным в этом случае является не кровотечение, а в первую очередь попадание воздуха в просвет сосудистого русла. Подключичная вена, v. subclavia, проходит над I ребром кпереди от лестничных мышц. Она является непосредственным продолжением подмышечной вены и собирает кровь от верхней конечности. Вены верхней конечности подразделяют на глубокие и поверхностные (подкожные). Глубокие вены сопровождают одноименные артерии. Каждую артерию, как правило, сопровождают две вены. Исключение составляют подмышечная вена и вены пальцев. Подмышечная вена является продолжением двух плечевых вен и переходит в подключичную вену. На верхней конечности проходят две крупные подкожные вены — медиальная и латеральная подкожные вены руки, v. basilica et v. cephalica Они берут свое начало на кисти от тыльной венозной сети. Первая начинается в области мизинца, проходит по внутреннему краю предплечья и впадает в плечевую вену. Вторая начинается в области большого пальца, проходит по наружной поверхности предплечья и плеча, затем — в борозде между дельтовидной и большой грудной мышцами и впадает в подмышечную вену. Анастомоз между подкожными венами в области локтевой ямки носит название промежуточной вены локтя. Она соединяется с глубокими венами предплечья. В этот сосуд производят внутривенные инъекции.
Билет 62
Система нижней полой вены: образование, притоки, области оттока крови. Вены брюшной полости, таза, нижней конечности - области оттока крови в них.
Система нижней полой вены. Нижняя полая вена, v. cava inferior, является самой крупной веной тела человека (ее диаметр колеблется от 22 до 34 мм). Она образуется после слияния правой и левой общих подвздошных вен. Последние в свою очередь формируются после слияния наружной и внутренней подвздошных вен. Нижняя полая вена расположена несколько справа от срединной плоскости; слева от нее располагается аорта. Она проходит через диафрагму в области ее сухожильного центра. Нижняя полая вена впадает в правое предсердие. В систему нижней полой вены кровь поступает от нижней конечности (наружная подвздошная вена), стенок и органов таза (внутренняя подвздошная вена), нижней части туловища (поясничные вены) и некоторых органов брюшной полости: яичковая (у мужчин) и яичниковая (у женщин) вены несут кровь от половых желез; почечная вена отводит кровь от почки; надпочечниковая вена — от надпочечника; печеночные вены (3 — 4) — от печени. Необходимо отметить, что кровь поступает в печень по печеночной артерии (артериальная) и по воротной вене (содержит вещества, всосавшиеся в желудочно-кишечном тракте). Благодаря особой сосудистой структуре печени эти два потока объединяются. Отток крови, прошедшей через орган, осуществляется по печеночным венам в нижнюю полую. Внутренняя подвздошная вена, v. iliaca interna, собирает кровь от стенок и внутренних органов малого таза. От стенок таза во внутреннюю подвздошную вену впадают запирательные вены (сопровождают одноименную артерию), верхние и нижние ягодичные вены, несущие кровь от ягодичных мышц. Вены, собирающие кровь от органов таза, образуют многочисленные анастомозы, носящие название венозных сплетений. Хорошо выражены венозные сплетения в области внутренних половых органов, мочевого пузыря, прямой кишки. У мужчин эти сплетения расположены около простаты, семенных пузырьков, а у женщин — около матки, влагалища и наружных половых органов. Наружная подвздошная вена, v. iliaca externa, является продолжением бедренной вены и несет кровь от нижней конечности, а также частично — от передней стенки живота. Вены нижней конечности разделяют на поверхностные (подкожные) и глубокие. Все глубокие вены нижней конечности сопровождают одноименные артерии. В большинстве случаев артерию окружают две вены, но бедренная вена, подколенная вена и глубокая вена бедра являются непарными сосудами. Самая крупная из глубоких вен — бедренная вена, которая проходит через сосудистую лакуну и продолжается в наружную подвздошную вену. Поверхностные вены начинаются от тыльной венозной дуги стопы. Большая подкожная в е н а н о г и, v. saphena magna, начинается от внутренней поверхности стопы, идет по внутренней поверхности голени и бедра и впадает в бедренную вену. Малая подкожная вена ноги, v. saphena parva, начинается на наружном крае стопы и около наружной лодыжки переходит на заднюю поверхность голени, вливаясь в подколенную вену. Между поверхностными и глубокими венами имеются многочисленные анастомозы. Знание архитектоники вен нижней конечности помогает хирургам проводить операции по поводу одного из распространенных заболеваний — варикозной болезни.
Билет 63
Система воротной вены печени: расположение, образование, основные притоки, области оттока крови. Кровоснабжение печени.
Воротная вена, v. portae, собирает кровь от непарных органов брюшной полости: от желудка, поджелудочной железы, желчного пузыря, тонкой и толстой кишок, селезенки. Наиболее крупные корни воротной вены — верхняя и нижняя брыжеечные вены, а также селезеночная вена. Особенность воротной вены состоит в том, что она несет кровь не к сердцу, а к печени. В этом органе воротная вена распадается на
многочисленные ветви. Ветви воротной вены вместе с ветвями печеночной артерии образуют особый вид капилляров — синусоиды. Эти микроскопические сосуды в дольке печени собираются в центральные вены. Последние, объединяясь, формируют печеночные вены, которые впадают в нижнюю полую вену.
Венозные анастомозы. Между венами, так же как и между артериями, существуют многочисленные сообщения. Выделяют кавакавальные (между системами верхней и нижней полой вен) и порто-кавалъные (между воротной и нижней или верхней полыми венами) анастомозы. Воротная и полые вены имеют многочисленные анастомозы, которые расположены в забрюшинной жировой клетчатке, стенках пищевода, прямой кишки и по ходу круглой связки печени. Анастомозы, идущие вдоль этой связки, соединяют воротную вену с подкожными венами передней стенки живота. Наиболее значимые кава-кавальные анастомозы расположены в позвоночном канале и на передней брюшной стенке. При нарушении оттока крови по одной из венозных систем анастомозы сильно расширяются. Стенки вен могут даже разрываться, и при этом возникают сильные кровотечение (пищеводно-желудочное, геморроидальное и т.д.).
Билет 64
Подкожные вены верхних и нижних конечностей: название, расположение, области оттока крови.
На верхней конечности проходят две крупные подкожные вены — медиальная и латеральная подкожные вены руки, v. basilica et v. Cephalica. Они берут свое начало на кисти от тыльной венозной сети. Первая начинается в области мизинца, проходит по внутреннему краю предплечья и впадает в плечевую вену. Вторая начинается в области большого пальца, проходит по наружной поверхности предплечья и плеча, затем — в борозде между дельтовидной и большой грудной мышцами и впадает в подмышечную вену. Анастомоз между подкожными венами в области локтевой ямки носит название промежуточной вены локтя. Она соединяется с глубокими венами предплечья. В этот сосуд производят внутривенные инъекции.
Поверхностные вены начинаются от тыльной венозной дуги стопы. Большая подкожная в е н а н о г и, v. saphena magna, начинается от внутренней поверхности стопы, идет по внутренней поверхности голени и бедра и впадает в бедренную вену. Малая подкожная вена ноги, v. saphena parva, начинается на наружном крае стопы и около наружной лодыжки переходит на заднюю поверхность голени, вливаясь в подколенную вену. Между поверхностными и глубокими венами имеются многочисленные анастомозы. Знание архитектоники вен нижней конечности помогает хирургам проводить операции по поводу одного из распространенных заболеваний — варикозной болезни.
Билет 65
Артериальное давление крови, регуляция и способы его измерения.
Артериальное давление — один из наиболее важных показателей работы сердечно-сосудистой системы. Различают систолическое и диастолическое артериальное давление. Систолическое давление зависит в первую очередь от работы сердца и сопротивления стенок артерий потоку крови. Оно определяется в момент систолы, когда очередная порция крови выталкивается сердцем в аорту и далее — в артерии. Диастолическое давление обусловлено сопротивлением потоку крови артериол. Его определяют в диастолу, когда из крупных артерий кровь распределяется в более мелкие сосуды. Систолическое давление больше диастолического. Разница между систолическим и диастолическим давлениями называется пульсовым давлением.
Измерение артериального давления возможно с помощью прямых и непрямых (бескровных) методов. При прямом методе в просвет сосуда вводят иглу, подсоединенную к манометру. Непрямые методы широко распространены в клинике и являются стандартом в обследовании любого больного. Как правило, используют манжетный метод Короткова. Он был разработан сотрудником Военно-медицинской академии Н. С. Коротковым в 1905 г. Для его проведения на плечо накладывается манжета, а на область локтевого сгиба помещают фонендоскоп. Нагнетают воздух в манжету до 160— 180 мм рт. ст. или выше (по мере необходимости), а затем медленно выпускают его. При появлении аускультативной картины пульса показания манометра соответствуют систолическому артериальному давлению, в момент исчезновения пульсации — диастолическому артериальному давлению. Рекомендуется повторить измерения 2—3 раза. Нормальные значения систолического артериального давления на плечевой артерии составляют 120—130 мм рт. ст.; диастолического — 70—80 мм рт. ст. Результаты измерения обозначают следующим образом: величина систолического артериального давления, затем союз «и», величина диастолического артериального давления. Например, артериальное давление пациента: 120 и 70 мм рт. Ст.
Регуляция кровотока по артериям осуществляется нервной системой и под воздействием ряда гуморальных факторов. Сосудодвигательный центр расположен в продолговатом мозге. В нем различают прессорный и депрессорный отделы. Активация прессорного отдела приводит к сужению мелких артерий, усилению работы сердца; его воздействие реализуется посредством симпатической нервной системы. Депрессорный отдел приводит к снижению работы сердца; его воздействие осуществляется через парасимпатический отдел вегетативной нервной системы. Парасимпатическая нервная система оказывает значительно меньшее влияние на просвет сосудов, чем симпатическая. Вазопрессин, адреналин, норадреналин, серотонин, ангиотензин вызывают сужение сосудов. Эти же вещества увеличивают частоту сердечных сокращений. Простагландины, гистамин, брадикинин, ацетилхолин обладают противоположным эффектом.
Билет 66
Пульс, определение, характеристики, места прощупывания пульса.
Пульс — толчкообразные колебания стенок артерий, связанные с сердечными циклами.
Симметричность - совпадение пульсовых волн на обеих руках
Ритмичность – чередование пульсовых волн через определенные интервалы
Частота – число пульсовых волн в минуту
Наполнение – заполнение артерии кровью
Напряжение – сила с которой нужно надавить на артерию до полного исчезновения пульсовых колебаний
Места прощупывания:
· В подмышечной впадине;
· На лучевой артерии (запястье) в области первого пальца;
· На предплечье – на артерии в локтевом сгибе;
· На локтевой артерии с внешней стороны запястья;
· На бедре в области паха;
· На сонной артерии, расположенной посередине шеи;
· На виске – чуть выше скулы.
Билет 67
Лимфатическая система. Состав, образование лимфы. Строение и функции системы лимфообращения. Лимфатические узлы: строение, функции, расположение.
Составной частью сосудистой системы является лимфатическая система .Она представляет собой совокупность лимфатических сосудов и узлов, по которым от тканей в венозное русло движется лимфа — прозрачная или мутно-белая жидкость, близкая по химическому составу к плазме крови. В ее состав входят пропотевшая в лимфатические капилляры тканевая жидкость и лимфоциты. Значительная часть жира из кишечника всасывается непосредственно в лимфатическое русло. По лимфатическим сосудам могут переноситься токсины, микробы и клетки злокачественных опухолей (метастазирование в первую очередь происходит по путям оттока лимфы).
• Лимфатическая система представляет собой дополнительную дренажную систему, по которой тканевая жидкость оттекает венозную систему.
• За счет разницы давления на артериальном и венозном концах капилляров происходит выход в межклеточное пространство плазмы крови с растворенными в ней белками, ионами и другими соединениями. Так образуется тканевая жидкость. Обычно у артериальных концов капилляров образуется больше тканевой жидкости, чем всасывается на венозных. Однако в норме избытка этой жидкости в тканях не возникает, потому что часть ее отводится лимфатическими капиллярами. Капилляры в различных органах тела и тканях обладают избирательной проницаемостью, благодаря чему состав лимфы в них различен.
• Лимфа может образовываться не только из тканевой жидкости, но и из жидкости серозных (плевральной, околосердечной и брюшной) и синовиальных полостей.
Лимфа движется гораздо медленнее, чем кровь. Ее продвижению способствуют особенности строения путей оттока лимфы: капилляров, посткапилляров, лимфатических сосудов, стволов и протоков. Лимфатические пути начинаются в виде слепых, т.е. не имеющих начальных отверстий, лимфатических капилляров. Диаметр лимфатических капилляров превышает диаметр кровеносных капилляров, а в стенке между эндотелиоцитами имеются просветы, которые обеспечивают пропотевание тканевой жидкости в просвет лимфатических капилляров. Следующее звено лимфатической системы — лимфатические посткапилляры. В их стенках появляются клапаны, которые образованы внутренней оболочкой сосудов. Они препятствуют обратному току лимфы. Лимфатические капилляры и посткапилляры составляют лимфомикроциркуляторное русло. Далее лимфа поступает в лимфатические сосуды, по ходу которых расположены лимфатические узлы.
Функции лимфатической системы:
1. Резорбционная (всасывания из тканей растворов и взвесей частиц)
2. Дренажная (функция оттока)
3. Барьерная (защита от бактерий)
4. Детоксикационная (обезвреживание вредных веществ)
5. Иммунная (способность клетками вырабатывать антитела и участвовать в иммунных реакциях)
6. Лимфопоэтическая (выработка лимфоцитов)
7. Транспортная (транспорт в-в в венозную систему)
Лимфатические узлы представляют собой скопления лимфоидной ткани размером от горошины до фасоли. Они покрыты соединительнотканной капсулой, от которой внутрь отходят перекладины — трабекулы. На разрезе в лимфатическом узле различают более темное корковое вещество, которое расположено по периферии и более светлое мозговое вещество, лежащее в центре. Лимфа протекает через лимфатические узлы, обогащается лимфоцитами и антителами. В лимфоузлах происходит фагоцитоз бактерий и инородных частиц, а также специфическая дифференцировка Т и В-лимфоцитов. В связи с этим лимфа, оттекающая от лимфатического узла, имеет большее количество белых кровяных телец, чем лимфа, притекающая к нему. В области головы, шеи, туловища и конечностей различают поверхностные и глубокие лимфатические сосуды и узлы. На верхней и нижней конечностях, в области головы и туловища направление поверхностных лимфатических сосудов в основном совпадает с направлением хода подкожных вен данной области. Глубокие лимфатические сосуды, отводящие лимфу от суставов, мышц, костей, идут вместе с крупными кровеносными сосудами и нервами. Они входят в состав сосудисто-нервных пучков. Лимфатические узлы расположены в основном группами. Различают поверхностные и глубокие лимфатические узлы. Узлы, собирающие лимфу от определенных участков тела, носят название областных, или регионарных. Есть скопления лимфатических узлов в области бронхов, ворот легких, в брюшной полости. Большие группы узлов находятся в подмышечной области, в области локтевого сгиба, в подколенной ямке, в паховой области, на шее, под нижней челюстью и т. д. В этих местах они лежат поверхностно, непосредственно под кожей, поэтому легко прощупываются. Пропальпировать можно следующие группы лимфоузлов: затылочные, околоушные, поднижнечелюстные, подбородочные, шейные, подмышечные, локтевые, паховые, подколенные. Лимфатические узлы служат своеобразными барьерами, задерживающими содержащиеся в лимфе чужеродные клетки (клетки опухоли, микроорганизмы и др.).








