6 . Ляминопластика пористым никелидом титана на шейном уровне
При операции на шейном отделе позвоночника пациент на операционном столе находится в положении сидя. Такое позиционирование обеспечивает хорошие технические возможности для оперирующего хирурга и уменьшает интраоперационную кровопотерю. Однако, сидячее положение оперируемого больного определяет некоторые особенности физиологических реакций. Это связано с кардиодепрессивным действием лекарственных средств, используемых для общей анестезии. При вертикальном (сидячем) положении тела нагрузка на сердечно-сосудистую систему увеличивается. Происходит перераспределение крови и компенсаторное увеличение работы сердца для поддержания мозгового кровотока на должном уровне. Поэтому укладку больного необходимо проводить постепенно, позволяя сердечно-сосудистой системе адаптироваться к меняющимся условиям.
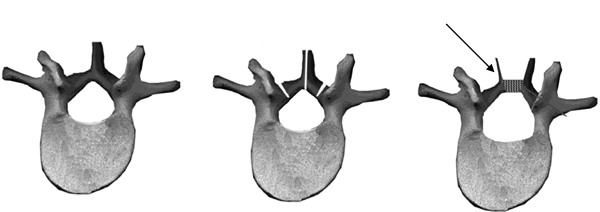
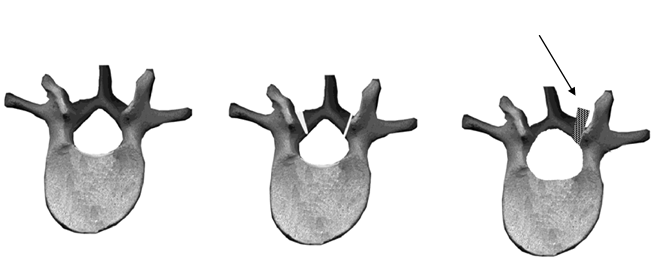
Техника операции. На шейном отделе позвоночника ляминопластику выполняется по типу «двустворчатых дверей», что наиболее полноценно обеспечивает симметричное с обеих сторон увеличение размеров позвоночного канала (рис. 7).
29
 Имплантат из пористого TiNi
Имплантат из пористого TiNi
Рис. 7. Схема ляминопластики по типу «двустворчатых дверей» на шейном отделе позвоночника.
Мягкие ткани рассекают по линии остистых отростков. Разрез производят на один позвонок выше и ниже предполагаемого уровня ляминопластики. Это обеспечивает хороший доступ, обзор и возможность легкой работы инструментом (рис. 8).
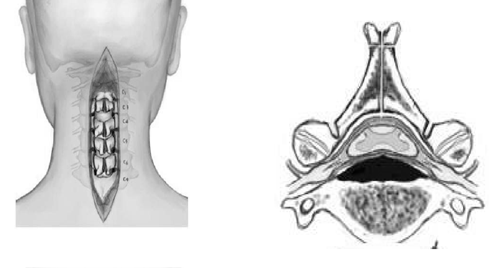 Рис. 8. Схема оперативного доступа к шейному отделу позвоночника.
Рис. 8. Схема оперативного доступа к шейному отделу позвоночника.
С двух сторон, медиальнее межпозвонковых суставов, выполняют надпилы дужек с сохранением внутренней надкостницы, по которой затем дужки надламывают при разведении их в стороны. Надпил выполняют электродрелью при помощи костной фрезы. Формируемый надпил должен иметь клиновидную форму, чтобы при надламывании и отведении дужек в стороны точка вращения располагалась на уровне внутренней надкостницы и площадь соприкосновения фрагментов дужки после их разведения была наибольшей (рис. 9). Пропил остистого отростка производят через его середину. При этом рассекают желтую связку. Дужки надламывают и отводят в стороны, после чего становится виден дуральный мешок.
30
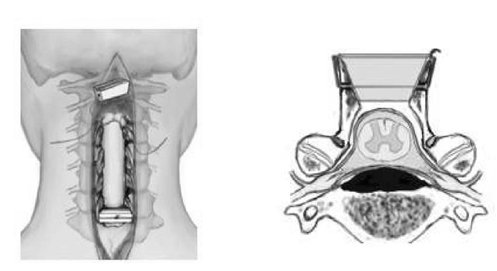
Рис. 9. Схема внедрения имплантата в распил дужки.
После разведения фрагментов дужки в стороны в образованный в области остистого отростка дефект вводят имплантат из пористого никелида титана. Моделирование имплантатата легко осуществляют при помощи долота и костных кусачек. Соответственно дефекту дужки имплантат должен иметь клиновидную форму (рис. 9). Размеры его должны быть на 3-5 мм больше поперечного размера дефекта дужки и на 2-3 мм больше поперечного высоты дужки. Это обеспечивает наибольшую площадь соприкосновения между костью и имплантатом. Имплантат следует вводить таким образом, чтобы его край не выступал в просвет позвоночного канала. Какой-либо дополнительной фиксации имплантата - распорки между фрагментами дужки позвонка не требуется. Благодаря своей жѐсткой шероховатой поверхности пористый никелид титана хорошо фиксируется между костными краями, а клиновидная форма имплантата препятствует его миграции в просвет позвоночного канала.
Послойно ушивают рану. Для профилактики образования гематомы на дно раны устанавливают дренажную трубку, которую удаляют на следующий день.
В ближайшем послеоперационном периоде производят контрольную рентгенографию.
Послеоперационное ведение
Пациентам разрешают ходить на 2-3 день после операции. В течение 4-6 недель осуществляют иммоболизацию шеи ортопедическим воротником типа Шанца или «Филадельфия». Снятие швов производят через 7-8 суток после операции. По показаниям проводят курсы восстановительного медикаментозного лечения.
31
7. Ляминопластика пористым никелидом титана на поясничном уровне 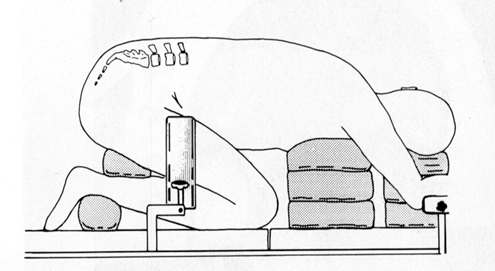
При операции на поясничном отделе позвоночника пациенту предают на операционном столе коленно-грудное положении (рис. 10) или на животе с использованием мягких подкладок под грудную клетку и в области гребней подвздошных костей. При таком положении предотвращается сдавление системы нижней полой вены, вследствие чего уменьшается венозное полнокровие и кровоточивость тканей в области оперативного вмешательства.
Рис. 10. Положение пациента на операционном столе при операциях на поясничном отделе позвоночника.
Техника операции. На поясничном отделе позвоночника ляминопластику выполняют по типу «одностворчатой двери» (рис. 11).
 Имплантат из пористого TiNi
Имплантат из пористого TiNi
Рис. 11. Схема ляминопластики по типу «одностворчатых дверей» на поясничном отделе позвоночника.
32
Поскольку при дегенеративных стенозах позвоночного канала на поясничном уровне, как правило, имеется латерализация клинических симптомов, ляминопластика по типу «одностворчатой двери» даѐт возможность полноценной ревизии заинтересованных корешков спинного мозга и эпидурального пространства. Это особенно важно при сочетании стеноза с грыжей межпозвонкового диска, при латеральных стенозах в результате гипертрофии суставных отростков и при наличии краевых остеофитов тел позвонков. Таким образом, выполнение ляминопластики по типу «одностворчатой двери» позволяет сочетать еѐ с внутриканальной декомпрессией корешков спинного мозга.
Линейный разрез мягких тканей производят по линии остистых отростков. Границы разреза должны быть на один позвонок выше и ниже уровня ляминопластики. Послойно рассекают кожу, подкожно-жировую клетчатку, фасцию, отслаивают паравертебральную мускулатуру. Производят скелетирование остистых отростков и дужек до суставных отростков. С помощью ранорасширителя разводят мышцы.
Выполняют типичную интерляминэктомию с одной, а если необходимо, то и с двух сторон. Производят адекватную внутриканальную декомпрессию (удаление грыжи диска, микродискэктомию, резекцию остеофитов, частичную медиальную фасетэктомию). Медиальнее межпозвонковых суставов выполняют сквозной пропил дужки с одной стороны, а с другой - надпил с сохранением внутренней надкостницы, по которой затем надламывают дужку и отводят ее вверх и в сторону. Затем в образованный дефект дужки вводят имплантат-распорку из пористого никелида титана.
Механические и биологические свойства имплантата из пористого никелида титана, а также его структура обеспечивают первичную стабильную фиксацию оперированной дужки, формируют заднюю стенку позвоночного канала, прочно ее фиксируя в необходимом положении (заявка №2002119993, приоритет от 22.07.02 г. А.Е. Симонович, А.В. Крутько «Способ фиксации дужки позвонка при ляминопластике на поясничном отделе позвоночника»). Использование пористого никелида титана в качестве пластического материала для замещения дефекта дужки отграничивает эпидуральное пространство от паравертебральных мышц и препятствует формированию грубого перидурального фиброза (патент на изобретение №2187974 c 26.09.00г. А.В. Крутько «Способ хирургической профилактики фиброза в эпидуральном пространстве»). Послойно ушивают рану. Для профилактики образования гематомы в рану вводят дренажную трубку, которую удаляют на следующий день.
Послеоперационное ведение
Пациент может быть активизирован на 5-7 день после операции. Швы снимают через 7-8 суток. Рекомендуется ношение съемного полужесткого ортопедический корсета, обычно в течение 3-4 недель.
После выписки из стационара назначают наблюдение и лечение у невролога по месту жительства, соблюдение ортопедического режима, ограничение статических и динамических перегрузок на позвоночник,
33
санаторно-курортное лечение, физиолечение, повторные курсы сосудистой терапии, по показаниям - нестероидные противовоспалительные препараты.
Особенности методики и возможные ошибки при использовании метода При полисегментарном стенозе позвоночного канала его резервные
пространства для дурального мешка и корешков спинного мозга отсутствуют. Поэтому выполнение декомпрессии следует производить с максимальной осторожностью, поскольку существует опасность повреждения твердой мозговой оболочки и корешков спинного мозга.
Для успешного выполнения ляминопластики большое значение имеет правильность выбора линии пропила или дужек. Пропилы должны быть произведены максимально латерально, но в проекции позвоночного канала. Желательно, чтобы истинные суставы позвоночника оставались интактными, хотя такое не всегда возможно. Разрушение фасетных суставов может привести к появлению сегментарной нестабильности оперируемого отдела позвоночника. Имплантат из пористого никелида титана должен выполнять функцию распорки, в противном случае возможна его миграция как наружу, так и в
просвет позвоночного канала. Послеоперационный период и реабилитация
В ранний послеоперационный период с целью уменьшения болевого синдрома, противоотечного и трофического эффекта с первых дней показано назначение физиотерапевтического лечения: низкочастотная магнитотерапия на область послеоперационной раны; лазеротерапия на область послеоперационной; электролимфодренажная терапия на область спины; дыхательная гимнастика, ранняя активизация с вертикализацией пациента.
В отдаленный послеоперационный период рекомендуется проводить электростимуляцию мышц спины, низкочастотная магнитотерапия на область позвоночника, рефлексотерапия.
Важное значение в восстановительном периоде имеет лечебная физкультура направленная на укрепление мышц спины, межлопаточной области, брюшного пресса, ягодиц; формирование навыка правильной осанки, правильного стереотипа движения, постизометрической мышечной релаксации и включает такие методы лечения как: занятия на специализированных тренажерах, массаж, локальная вибротерапия, тренировки на стабилометрической платформе.
При выраженном болевом синдроме на область позвоночника назначаются: УФО-эритема или СВЧ-терапия, импульсные токи (ЧЭНС, ДДТ, СМТ), электрофорез анальгина и димексида. С целью профилактики рецидива болевого синдрома паравертебрально назначается фонофорез и электрофорез с карипаином или грязевыми экстрактами.
После выписки из стационара рекомендовано наблюдение и лечение у невролога по месту жительства, соблюдение ортопедического режима, ограничение статических и динамических нагрузок на позвоночник, санаторно-курортное лечение, физиолечение, повторные курсы сосудистой терапии, по показаниям - нестероидные противовоспалительные препараты.
34
ЭФФЕКТИВНОСТЬ ИСПОЛЬЗОВАНИЯ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ








