2. Поздний рахит (3 — 6 лет).
3. Остеомаляция (рахит взрослых).
4. Витамино-резистентный рахит (наследственные ферментопатии, нарушающие всасывание ионов кальция и фосфата энтероцитами, нефроцитами).
1. При раннем рахите:
а. Нарушается энхондральное окостенение в области эпифизов костей: расширяется ростковая зона за счет избыточного образования хряща и остеоида, нарушаются их созревание и минерализация, что приводит к появлению рахитических четок (утолщения на ребрах в участках костно-хрящевых соединений), рахитических браслетов на запястьях; замедляется рост,
б. Нарушается эндостальное окостенение с избыточным образованием остеоида и нарушением его минерализации.
Проявления:
1) краниотабес (размягчение и истончение затылочных и
теменных костей);
2) квадратная голова (избыточное образование остеоида в
области лобно-теменных бугров);
3) позднее закрытие родничков;
4) рахитические четки (утолщение в области грудино - реберных остеохондральных сочленений);
5) рахитические браслетки (утолщения в области эпифизов длинных трубчатых костей).
2. При позднем рахите нарушается преимущественно эндостальное окостенение, в связи с чем развиваются деформации:
Проявления:
1) куриная грудь, борозда Харрисона (вдавление на грудной клетке в месте прикрепления диафрагмы);
2) искривление длинных трубчатых костей (ног);
3) искривление позвоночника, таза — поясничный лордоз, кифосколиоз;
4) замедление роста.
3. Рахит у взрослых проявляется остеомаляцией, хорошо выявляющейся при рентгенологическом исследовании:
Проявления:
1) остеопороз за счет истончения костных балок;
2) истончение кортикального слоя диафизов (лакунарное
рассасывание);
3) микропереломы отдельных костных балок, которые вместе с образованной костной мозолью определяются в виде зон просветления (лоозеровские зоны);
4) скелетные деформации отсутствуют.
Гипервитаминоз D возникает при бесконтрольном приеме витамина D.
Проявления:
1) задержка роста (у детей);
2) гиперкальциемия и гиперкальциурия с развитием нефрокальциноза (метастатическое обызвествление) и почечных камней.
5.2. КАМНЕОБРАЗОВАНИЕ.
Нарушение минерального обмена может лежать в основе камнеобразования.
5.2.1. Камни желчного пузыря (холелитиаз, рис. 40). Желчные камни желчные конкременты формируются из составных частей желчи — холестерина, желчных пигментов и солей кальция. Наряду с другим органическим материалом эти составные части представлены в камнях в различных пропорциях. Камни обычно формируются в желчном пузыре, но часто также во внепеченочных, а изредка и во внутрипеченочных желчных протоках. Холестериновые камни— редкость в развивающихся странах, но очень часто встречаются у североамериканских индейцев.
Камни чаще обнаруживаются у пожилых лиц, в частности у женщин,
 особенно повторно рожавших. Среди заболеваний, при которых отмечается формирование камней, следует назвать диабет, ожирение. Кроме того, камни образуются при долговременном использовании оральных контрацептивов и после перенесенной резекции подвздошной кишки (из-за снижения фонда желчных кислот).
особенно повторно рожавших. Среди заболеваний, при которых отмечается формирование камней, следует назвать диабет, ожирение. Кроме того, камни образуются при долговременном использовании оральных контрацептивов и после перенесенной резекции подвздошной кишки (из-за снижения фонда желчных кислот).
Механизмы камнеобразования по-прежнему активно обсуждаются. В качестве основных предрасполагающих факторов рассматривают состав желчи, местные факторы в желчном пузыре и инфекции (холециститы). Остановимся на этих факторах.
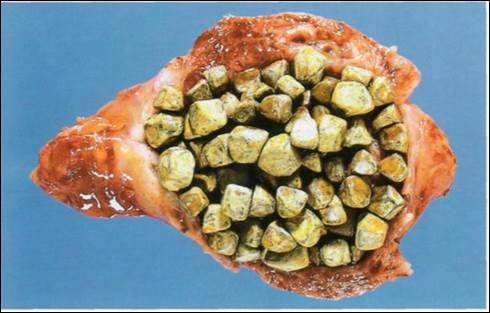
Рис.40 . Хронический калькулёзный холецистит
Жёлчный пузырь имеет признаки хронического воспаления. Стенка его уплотнена, в его просвете содержатся мелкие, многогранные, смешанные камни
Состав желчи. Желчь — секреторный продукт, вырабатываемый гепатоцитами и играющий важную роль в переваривании и всасывании липидов в кишечнике. В течение 1 сут. у здорового человека образуется 500— 1000 мл желчи (по 10 мл на 1 кг массы тела).
Важной составной частью большинства желчных камней является холестерин (холестерол). Он синтезируется в печени и выделяется в желчь. Несмотря на абсолютную нерастворимость в воде, холестерин переходит в растворимое состояние под действием фосфолипидов и желчных солей. Эти субстанции, действуя вместе, формируют молекулярные агрегаты (смешанные скопления), сохраняющие стабильность в жидкой части желчи. Фосфолипиды представлены главным образом лецитинами (96 %) и небольшими количествами лизолецитина и фосфатидилэтаноламина. В водной среде фосфолипиды распределены в виде жидких кристаллов. В качестве вторичной растворяющей системы они тоже взаимодействуют с холестерином. Отношение содержания холестерина к концентрации конъюгатов желчных кислот и фосфолипидов в желчи обусловливает формирование смешанных скоплений либо фосфолипидно-холестериновых агрегатов. А это в свою очередь определяет общую растворимость холестерина в желчи.
Первичные желчные кислоты синтезируются в печени из холестерина. Наиболее важные из них холевая и хенодезоксихолевая (антроподезоксихолевая) кислоты (первая — монокарбоновая триоксикислота, находится в желчи в виде натриевых солей гликохолевой и таурохолевой кислот; вторая является производным холановой кислоты). Они секретируются в желчь в качестве конъюгатов с аминокислотами — глицином и таурином, соотношение которых в конъюгате равно 3:1. В толстой кишке первичные желчные кислоты подвергаются бактериальному дегидроксилированию, в результате чего формируются вторичные желчные кислоты — дезоксихолевая и литохолевая. Вот они-то и есть главные желчные кислоты, которые вместе с другими формами, имеющими меньшее значение, составляют фонд желчных кислот. Более 85 % этого фонда подлежит обратному всасыванию в дистальном отделе тонкой кишки и в толстой кишке и снова попадает в кровоток через так называемую кишечно-печеночную циркуляцию. Эта часть оказывает детергентоподобное (очищающее) действие, способствующее формированию смешанных скоплений.
Тенденция к формированию желчных камней возникает тогда, когда имеется относительное преобладание холестерина над желчными кислотами и фосфолипидами — литогенная желчь (способствующая камнеобразованию). Она появляется в результате или возрастания концентрации холестерина в желчи, или снижения объема фонда желчных кислот. Такие изменения обычно свойственны больным с желчными камнями, однако теоретического объяснения пока не получили. Наличие одной только литогенной желчи признано недостаточным для объяснения формирования желчных камней. Известно, что она может быть у лиц, обладающих и не обладающих такими камнями. Показано, что при одной и той же степени литогенности желчи холестерин способен к гораздо более быстрому образованию микрокристаллов в желчи больных, имеющих камни, чем не имеющих. Таким образом, можно предполагать наличие каких-то других факторов, способствующих кристаллизации холестерина.
Значение, которое в камнеобразовании имеет слизистая оболочка желчного пузыря и вырабатываемые ею слизь и гликопротеин, неизвестно. Малопонятна и роль местного застоя желчи.
Участие инфекции в формировании холестериновых или пигментных камней подвергается сомнению. У большинства людей желчь стерильна и сохраняется таковой у многих больных с камнями. Однако инфекция способна усилить воздействие местных факторов и таким образом содействовать увеличению камней и образованию новых или смешанных камней.
Типы камней. Самыми распространенными являются камни, состоящие преимущественно из холестерина. Кроме этого, все камни содержат соли кальция и слизистый скелет. Что касается камней, состоящих только из пигментов или углекислого кальция, то это редкость.
Факторы, способствующие камнеобразованию:
1) изменения качества желчи;
2) избыток пигментов;
3) избыток холестерина по сравнению с желчными солями и лецитином;
4) воспаление;
5) холестаз.
Осложнения желчнокаменной болезни:
1) воспаление (острый и хронический холецистит, рис.41);
2) обструкция:
а) пузырного протока (эмпиема, мукоцеле);
б) общего желчного протока (подпеченочная желтуха);
в) фатерова соска (подпеченочная желтуха, панкреатит);
3) пролежни и перфорация — желчный перитонит;
4) обтурация камнем просвета тонкой кишки.
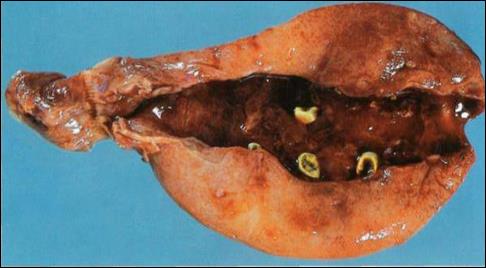
Рис. 41. Обострение хронического калькулёзного холецистита .
Жёлчный пузырь расширен. Поверхности серозной и слизистой оболочек гиперемированы, воспалены. Стенка пузыря утолщена, в его просвете содержится несколько смешанных камней
5.2.2.. Камни мочевых путей (уролитиаз, рис.42).
Камни могут образовываться на любом уровне мочевыводящих путей, но в основном они встречаются в почках. Уролитиаз поражает 5—10 % населения, чаще всего мужчин. Заболевание начинается в возрасте 20—30 лет. Известна генетическая предрасположенность к образованию камней. Многие больные страдают врожденными нарушениями метаболизма, такими как подагра, цистинурия, первичная гипероксалурия, представляющими собой состояния, которые сопровождаются избыточным выделением камнеобразующих веществ.
Различают 4 основных типа камней. Большинство камней (около 75 %) содержит кальций, главным образом оксалат кальция или оксалат кальция, смешанный с фосфатом кальция. Другие 15 % камней состоят из фосфата магния; 6 % камней построены из солей мочевой кислоты, 1—2 % содержат цистин. Органический матрикс камней состоит из мукопротеина. Хотя существует много причин для образования камней, наиболее важной из них является повышение концентрации в моче солей, входящих в состав камней.
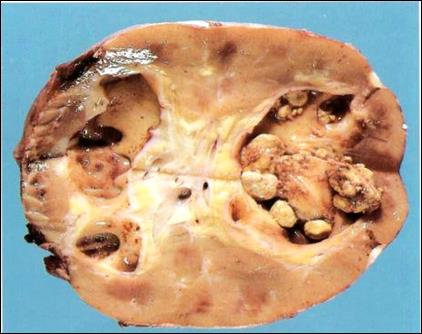
Рис. 42. Камни почечной лоханки.
Камни из оксалата кальция находят приблизительно у 5 % больных как с гиперкальциемией, так и гиперкальциурией, развивающимися при гиперпаратиреоидизме, диффузных заболеваниях костей, саркоидозе и других кальциемических состояниях. Примерно у 55 % больных гиперкальциурия протекает без гиперкальциемии, связана с повышенным всасыванием кальция в тонкой кишке (абсорбтивная гиперкальциурия), нарушением канальцевой реабсорбции кальция (почечная гиперкальциурия) или идиопатической гиперкальциурией при нормальной функции околощитовидных желез.
Приблизительно у 20 % населения повышена секреция мочевой кислоты (гиперурикозурический кальциевый нефролитиаз) с гиперкальциурией или без нее. Механизм образования камней заключается в обволакивании оксалата кальция кристаллами мочевой кислоты в собирательных трубках. У 5 % больных образование камней связано с гипероксалурией, а также врожденным (первичная оксалурия) или (чаще) приобретенным повышенным всасыванием кальция в тонкой кишке у больных, страдающих болезнями тонкой кишки. У последних развивается так называемая энтеральная гипероксалурия. Она встречается также у вегетарианцев, так как их диета богата оксалатами. Гипоцитратурия, связанная с ацидозом и хронической диареей неизвестного происхождения, также может привести к образованию камней. У большой группы больных с кальциевыми камнями причины их формирования остаются неизвестными.
Камни из фосфата магния образуются после инфекций, возбудители которых расщепляют мочевину (Proteus и некоторые разновидности стафилококков), превращая ее в аммоний. В результате щелочная моча вызывает преципитацию фосфата магния. Затем формируются крупные камни.
Мочекислые камни встречаются у больных с гиперурикемией, в том числе при подагре и лейкозах. Более чем у 50 % больных с уратными камнями нет гиперурикемии. Полагают, что предрасположенность к выделению мочи с рН 5,5 может обусловить образование мочекислых камней, так как мочевая кислота не растворяется в относительно кислой моче. В отличие от рентгенпозитивных кальциевых камней мочекислые камни рентгеннегативны. Образование цистиновых камней связано с генетически детерминированным дефектом транспорта через почки некоторых аминокислот, в том числе цистина.
Таким образом, повышенная в моче концентрация веществ, из которых образуются камни, изменение рН мочи, уменьшение объема мочи и наличие бактерий влияют на образование камней. Однако многие камни появляются и без воздействия этих факторов и, наоборот, у больных с гиперкальциурией, гипероксалурией и гиперурикозурией камни часто не образуются. Показано также, что формирование камней усиливается при дефиците ингибиторов кристаллообразования в моче. К этим ингибиторам относят множество веществ, в том числе пирофосфат, дифосфат, цитрат, гликозаминогликаны и гликопротеин, который называют нефрокальцином.
У 80 % больных встречаются односторонние камни. В основном они формируются в чашечках и лоханках почек, а также мочевом пузыре. Камни, образованные в почечных лоханках, остаются мелкими, их средний диаметр 2—3 мм. Они могут иметь гладкие контуры или неправильную форму с массой шипов. Часто много камней находят в одной почке. Обычно прогрессирующее выделение солей ведет к развитию ветвящихся структур, известных как камни в виде оленьих рогов. Они повторяют форму чашечно-лоханочной системы.
Факторы, способствующие камнеобразованию:
1) увеличение концентрации солей в моче:
а) при уменьшении объема мочи;
б) при увеличении экскреции солей почками;
2) нарушение оттока мочи;
3) воспаление;
4) дефицит стабилизирующих факторов (цитратов, аминокислот и др.).








