2. Пневмонія, сепсис, гіпотермія, гіпоглікемія, природжені хвороби серця, ураження ЦНС.
3. Повний загальний аналіз крові, рентгенографія органів грудної клітки, газовий склад крові, культура крові, вміст глюкози в крові.
Завдання 2
А, С, D, E.
Задача 2
А, В.
6. Рекомендована література
Основна:
1. Педіатрія / Під редакцією проф. О.В. Тяжкої. – Вінниця: НОВА КНИГА, 2009. – С. 264-270.
2. Клінічний протокол надання допомоги новонародженій дитині з ДР / В.Б.Педан, Є.Є.Шунько, Т.К.Знаменська та ін. // Наказ № 484 МОЗ України від 21.08.2008 р. – Київ, 2008. – 56 с.
3. Аряєв М.Л. Неонатологія: Навч. посіб. / – К.: Вища шк.., 2004. – С.234-261.
4. Конспект лекції з даної теми
Додаткова:
3. Практичний посібник з неонатології / За ред. С. Езутачана, Д. Добрянського: Пер. з англ. – Львів, 2002. – С. 192-227.
4. Шабалов Н.П. Неонатология. Учебник для студентов, интернов и резидентов педиатрических факультетов медицинских институтов. Издание второе, исправленное и дополненное. Т.1 - СПб: Специальная литература, 2004.- С.393-463.
ГЕМОЛІТИЧНА І ГЕМОРАГІЧНА ХВОРОБИ НОВОНАРОДЖЕНИХ
Мета заняття – навчитися діагностувати різні клінічні форми і варіанти перебігу гемолітичної хвороби новонароджених (ГХН) і геморагічної хвороби; складати план додаткового обстеження, комплексного лікування; проводити профілактику резус-сенсибілізації.
2. НАВЧАЛЬНІ ЗАВДАННЯ
Студент повинен знати:
- основні етапи обміну білірубіну, особливості білірубінового обміну в новонароджених;
- основні антигени крові (Rh-, АВ0-антигени);
- особливості гемостазу новонароджених;
- основні шляхи імунізації жінки;
- визначення гемолітичної хвороби новонароджених дітей;
- причини розвитку та патогенез гемолітичної та геморагічної хвороб новонароджених;
- класифікацію гемолітичної хвороби новонароджених;
- клінічні форми ГХН і клінічні ознаки геморагічної хвороби новонароджених;
- чинники ризику розвитку білірубінової енцефалопатії та її клінічні симптоми;
- ранню діагностику різних форм і клінічних варіантів гемолітичної та геморагічної хвороб новонароджених;
- диференціальну діагностику ГХН з іншими неонатальними гіпербілірубінеміями;
- сучасні методи лікування (консервативне та хірургічне) ГХН, показання до замінного переливання крові та техніку його проведення;
- провести диференційну діагностику геморагічної хвороби новонароджених із захворюваннями з подібною клінічною картиною;
- основні принципи профілактики гемолітичної і геморагічної хвороб новонароджених.
Студент повинен уміти:
- зібрати анамнез, провести об`єктивне обстеження новонародженого;
- проводити анте- та постнатальну діагностику ГХН, діагностувати основні клінічні форми гемолітичної та геморагічної хвороб новонароджених;
- поставити і сформулювати діагноз згідно з класифікацією;
- призначити потрібне додаткове обстеження новонародженій дитині з клінічною підозрою на гемолітичну або геморагічну хвороби новонароджених;
- оцінити результати лабораторних досліджень, проводити підрахунок погодинного приросту білірубіну;
- встановити ступінь важкості ГХН;
- скласти план лікування новонародженої дитини з гемолітичною або геморагічною хворобою новонароджених;
- налагодити проведення фототерапії у новонародженого;
- провести визначення групи крові та діагностичні проби на сумісність при гемотрансфузіях.
3. МІЖПРЕДМЕТНА ІНТЕГРАЦІЯ
| Дисципліни | Знати | Уміти |
| Біохімія | Етапи обміну білірубіну; норми біохімічних показників у новонароджених дітей. | Оцінити результати біохімічного дослідження крові |
| Нормальна та патофізіологія | Фізіологія та патофізіологія системи кровообігу, антигенну структуру груп крові, особливості системи гомеостазу у новонароджених. | Провести визначення групи крові та діагностичні проби на сумісність при трансфузіях крові. |
| Фармакологія | Фармакологічні особливості препаратів, що використовуються для лікування гемолітичної та геморагічної хвороб. | Робити відповідні призначення, виписати рецепти |
| Пропедевтика дитячих хвороб | Анатомо-фізіологічні особливості новонародженої дитини, фізіологія періоду ранньої адаптації новонароджених. | Провести повне об’єктивне обстеження новонародженого |
| Акушерство і гінекологія | Методи антенатальної діагностики ГХН, принципи і методи корекції. Основні шляхи імунізації жінки | Провести ранню антенатальну діагностику і лікування ГХН. |
4. МАТЕРІАЛИ ДОАУДИТОРНОЇ САМОСТІЙНОЇ РОБОТИ
4.1. Неонатальні жовтяниці
4.1.1. Визначення
Неонатальна жовтяниця (жовтяниця новонароджених) – поява видимого жовтого забарвлення шкіри, склер та / або слизових оболонок дитини внаслідок підвищення рівня білірубіну в крові новонародженого. Неонатальна жовтяниця (жовтяниця новонароджених) розвивається у 60 % у доношених новонароджених й у 80 % недоношених дітей.
У переважної більшості новонароджених дітей жовтяниця є «фізіологічною» (див. далі) і її виникнення пов’язано з накопиченням непрямого білірубіну, що утворюється під час інтенсивного розпаду фетальних еритроцитів. У патогенезі неонатальної білірубінемії важливу роль також відіграє функціональна незрілість ферментних систем печінки (глюкуронилтрансфераза, уридиндифосфоглюкозодегідрогеназа) і кишково-печінкова циркуляція білірубіну.
Клінічно доцільно класифікувати жовтяницю новонародженого за часом її появи:
· Рання жовтяниця, яка з’являється до 36 год життя дитини. Жовтяниця, що з’явилася в перші 24 години – це завжди ознака патології.
· «Фізіологічна» жовтяниця, що проявляється після 36 год життя дитини та характеризується підвищенням рівня загального білірубіну сироватки крові не вище 205 мкмоль/л. Така жовтяниця найчастіше зумовлена особливостями розвитку та метаболізму новонародженого в цей період життя. «Фізіологічна» жовтяниця може мати як неускладнений, так і ускладнений перебіг, тому вимагає ретельного спостереження за станом дитини.
· Пролонгована (затяжна) жовтяниця, що визначається після 14 дня життя у доношеного новонародженого та після 21 дня життя у недоношеної дитини.
· Пізня жовтяниця, яка з’являється після 7 дня життя новонародженого. Ця жовтяниця завжди вимагає ретельного обстеження.
У рідких випадках перебіг неонатальної жовтяниці може ускладнитися розвитком гострої білірубінової енцефалопатії, яка виявляється клінічними симптомами ураження ЦНС і може бути причиною смерті новонародженого. У дитини, яка виживає, як правило, виникає незворотне хронічне ураження ЦНС, яке називають ядерна жовтяниця.
4.1.2. Патогенетична класифікація неонатальних жовтяниць
· Жовтяниця, спричинена підвищеним утворенням білірубіну (непряма гіпербілірубінемія)
А. Гемолітичні причини
1. Гемолітична хвороба плода і новонародженого з ізоімунізацією за:
• резус-фактором
• системою АВО
• іншими антигенами
2. Підвищений гемоліз, спричинений дією ліків
3. Спадкові гемолітичні анемії.
В. Негемолітичні причини
1. Крововиливи
2. Поліцитемія
3. Підсилена кишково-печінкова циркуляція білірубіну (атрезія тонкої кишки; пілоростеноз; хвороба Гіршпрунга; жовтяниця, пов’язана з грудним вигодовуванням)
· Жовтяниця, спричинена зниженою кон’югацією білірубіну (переважно непряма гіпербілірубінемія)
1. Хвороба Криглера-Найяра, тип 1 і 2
2. Синдром Жильбера
3. Гіпотиреоїдизм
4. Жовтяниця новонароджених, які знаходяться на грудному вигодовуванні
· Жовтяниця, спричинена зниженою екскрецією білірубіну (переважно з підвищеною прямою фракцією білірубіну)
1. Гепатоцелюлярні захворювання:
• токсичні
• інфекційні
• метаболічні
2. Синдром згущення жовчі
3. Обструкція відтоку жовчі (біліарна атрезія):
• позапечінкова
• внутрішньо печінкова
4.1.3. Методика клінічного обстеження й оцінювання жовтяниці
Колір шкіри. Огляд на наявність жовтяничного забарвлення шкіри слід проводити, коли дитина повністю роздягнена, за умови достатнього (оптимально – денного) освітлення. Для цього здійснюють легке натискання на шкіру дитини до рівня підшкірної основи.
Поширення жовтяничного забарвлення шкіри. Для оцінки етапності появи жовтяниці та кореляції з рівнем білірубіну в сироватці крові доцільно використовувати модифіковану шкалу Крамера (рис. 21). Цей малюнок показує, що жовтяниця спочатку з’являється на обличчі, з подальшим поширенням у напрямку до кінцівок дитини, відображаючи ступінь зростання рівня білірубіну у сироватці крові. Поруч з малюнком наведені орієнтовні показники рівня білірубіну.
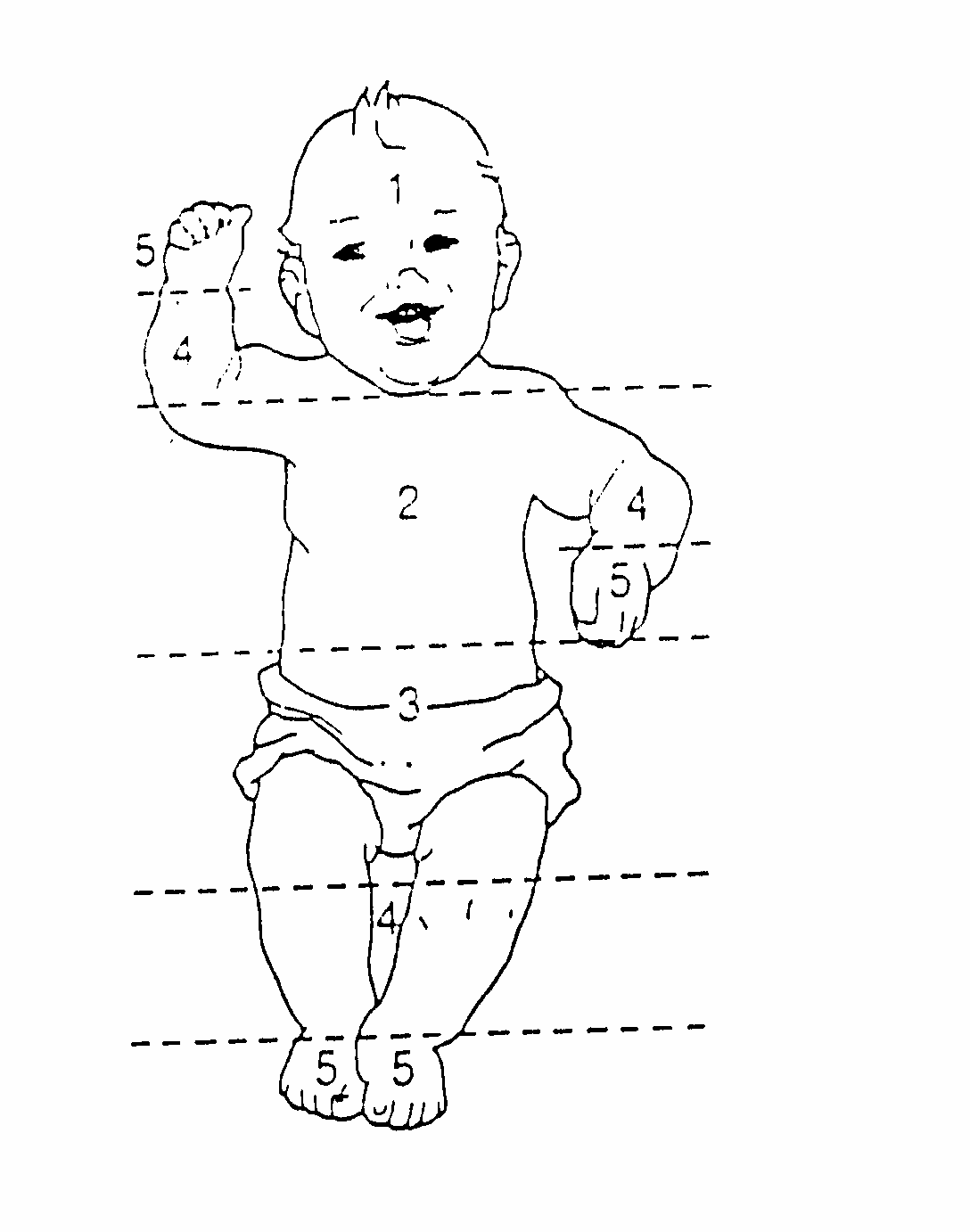
| Зони | ||||
| 1 | 2 | 3 | 4 | 5 |
| 100 | 150 | 200 | 250 | > 250 |
| Рис. 21. Етапність появи жовтяничного забарвлення шкіри у новонароджених залежно від орієнтовного рівня білірубіну в крові, мкмоль/л (модифікація шкали Крамера). |
Альтернативою використанню візуальної оцінки за шкалою Крамера може бути непряме визначення рівня білірубіну у крові методом транскутанної білірубінометрії (ТКБ).
У разі виявлення жовтяниці у зонах 3-5 рекомендується обов’язкове визначення загального білірубіну сироватки крові (ЗБС) або ТКБ.
4.1.4. Вік дитини на момент появи жовтяниці та її важкість
Жовтяниця, яка з’явилася в перші 24 год життя дитини, завжди є ознакою патології, тому цим новонародженим слід негайно розпочинати фототерапію й одночасно визначити рівень білірубіну сироватки крові.
Також серйозними ознаками небезпеки є поширення жовтяниці у зону 4 на другу добу життя дитини й у зону 5 після 48 год (табл. 12). У разі появи симптомів «небезпечної» жовтяниці необхідно негайно розпочати фототерапію, не очікуючи отримання результату визначення загального білірубіну сироватки крові.
Таблиця 12








