Глава 5. Первая медицинская помощь при несчастных случаях и внезапных заболеваниях
Несчастные случаи и внезапные заболевания возможны при самых различных обстоятельствах как в быту, так и на производстве.
Отморожения. Причиной возникновения отморожений является воздействие низких температур, а при определенных условиях (мокрая и тесная обувь, неподвижное положение на холодном воздухе, алкогольное опьянение, кровопотеря, отморожение) может быть и при температуре выше 0°С. Чаще подвергаются отморожению уши, нос, кисти (пальцы) рук, стопы ног. При отморожении вначале ощущаются чувство холода и жжение, затем появляется онемение. Кожа становится бледной, чувствительность утрачивается. В дальнейшем действие холода не ощущается. Установить степень отморожения можно только после отогревания пострадавшего, иногда через несколько дней. Различают 4 степени отморожения.
Отморожение 1 степени характеризуется побледнением кожи, незначительной отечностью и понижением ее чувствительности, т. е. небольшими обратимыми расстройствами кровообращения. При согревании пострадавшего кровоснабжение восстанавливается: кожа приобретает первоначальный цвет, отечность постепенно исчезает. Позже может возникнуть шелушение и зуд кожи, длительно сохраняться повышенная чувствительность кожи к холоду.
Отморожение II степени характеризуется более глубоким поражением кожи. При согревании бледные кожные покровы становятся багрово-синими, быстро развивающийся отек распространяется за пределы отморожения, образуются пузыри, наполненные прозрачной жидкостью, появляются сильные боли. У пострадавшего отмечаются озноб, повышение температуры, нарушаются сон и аппетит. Поврежденные поверхностные слои кожи отторгаются. Заживление при отсутствии осложнений (нагноения) происходит в течение 15—30 дней. Кожа раневой поверхности остается синюшной, ее чувствительность снижена.
Отморожение III степени характеризуется поражением всех слоев кожи и подлежащих мягких тканей на различную глубину. В первые дни на коже появляются пузыри, наполненные темно-бурой жидкостью, вокруг которых развивается воспаление, образуется резко выраженный отечный вал. После 3—5 дней выявляется глубокое повреждение ткани (влажная гангрена). Пострадавшего беспокоят сильные боли, температура повышается до 38—39 °С, потрясающие ознобы сменяются потами, общее состояние значительно ухудшается.
Отморожение IV степени характеризуется поражением кожи, мягких тканей и костей. При этом развиваются необратимые явления. Кожа покрывается пузырями с жидкостью черного цвета. Через 10—17 дней вокруг поврежденной зоны определяется линия отморожения, которая чернеет, высыхает и через 1,5—2 мес отторгается. Рана заживает очень медленно. Общее состояние пострадавшего тяжелое, повышение температуры чередуется с ознобами, отмечаются изменения во внутренних органах, которые нарушают их нормальную работу.
Первая медицинская помощь при отморожении заключается в защите от воздействия низких температур, немедленном постепенном согревании пострадавшего. Прежде всего необходимо восстановить кровообращение в отмороженной части тела. Нельзя допускать быстрого согревания поверхностного слоя кожи на поврежденном участке, так как прогревание глубоких слоев происходит медленнее, в них слабо восстанавливается кровоток, а следовательно, не нормализуется питание верхних слоев кожи и они погибают. Поэтому противопоказано применение при отморожении горячих ванн, горячего воздуха. Переохлажденные участки тела нужно оградить от воздействия тепла, наложив на них теплоизолирующие повязки (шерстяные, ватно-марлевые материалы). Повязка должна закрывать только измененные участки кожи и до тех пор, пока не появится в поврежденной части чувство ощутимого тепла. В целях восполнения тепла в организме и улучшения кровообращения пострадавшему дают горячий сладкий чай. Поврежденным участкам тела необходим покой.
При длительном воздействии низких температур на весь организм возможны замерзание и смерть. Особенно способствует замерзанию алкогольное опьянение. При замерзании человек ощущает сначала усталость, сонливость, безразличие ,а при дальнейшем охлаждении организма возникает обморочное состояние (потеря сознания, расстройства дыхания и кровообращения). При явлениях прекращения дыхания и остановки сердечной деятельности наступает смерть.
Утопление. При спасении тонущего подплывают к нему сзади, берут за волосы или подмышки, перевертывают лицом вверх и, не давая захватить себя, плывут к берегу. Оказывающий помощь кладет пострадавшего животом на свое согнутое колено (голова пострадавшего при этом свисает вниз), очищает салфеткой, куском материи полость рта и носоглотки от тины, ила, водорослей, а затем путем сдавливания грудной клетки стремится удалить воду из трахеи и бронхов. После этого укладывает пострадавшего на спину и при отсутствии дыхания или сердечной деятельности проводит искусственную вентиляцию легких и непрямой массаж сердца. Необходимо помнить, что паралич дыхательного центра наступает через 4—5 мин, а сердечная деятельность может сохраняться до 15 мин, поэтому все мероприятия первой медицинской помощи должны выполняться очень быстро. Искусственную вентиляцию легких и непрямой массаж сердца прекращают только при появлении объективных признаков смерти (широкий зрачок, полное отсутствие реакции глаза на свет, трупные пятна).
При восстановлении дыхания и сердечной деятельности пострадавшего тепло укрывают и доставляют в лечебное учреждение. Одновременно с оказанием первой помощи утопающему следует вызвать скорую медицинскую помощь, медицинского работника из ближайшего учреждения.
Поражение электрическим током. Повреждения местного и общего характера, возникающие при воздействии электрического тока или молнии - разряда атмосферного электричества, называется электротравмой.
При осмотре пострадавших обнаруживаются ожоги тканей в местах контакта с электрическим током. Тяжесть местного поражения электрическим током зависит от силы и напряжения в электрической сети, под воздействием которых оказался пострадавший. Возможны различные проявления - от потери чувствительности до глубоких ожогов, расслоения и разрыва тканей.
При поражении молнией на коже появляются пятна темно-синего цвета, запоминающие разветвление дерева, что обусловлено расширением сосудов.
Общее поражение электрическим током характеризуется потерей сознания, снижением температуры тела, угнетением сердечной деятельности, остановкой дыхания. В связи с сокращением мускулатуры пострадавшего бывает трудно отстранить от проводника электрического тока.
В случаях тяжелой электротравмы пострадавший бледен, пульс и дыхание зачастую не определяются и только при тщательном выслушивании сердцебиения можно установить наличие признаков жизни. При более легких поражениях отмечаются головокружение, сильная боль в области сердца, слабость; нередко—нервное потрясение, обморок.
При поражении молнией наступают оглушенность, иногда потеря речи, нарушение и остановки дыхания.
Оказывающий первую помощь должен немедленно прекратить воздействие электрического тока - выключить источник, снять провода с пострадавшего. Прикосновение к пострадавшему, находящемуся под действием электрического тока, незащищенными руками опасно! Снимают электрический провод с пострадавшего сухой палкой или руками в резиновых перчатках. В случаях остановки дыхания и отсутствия пульса проводят искусственную вентиляцию легких и непрямой массаж сердца. Удовлетворительное состояние пострадавшего может внезапно ухудшиться в ближайшие часы после электротравмы. Поэтому лица, пораженные электрическим током или молнией, подлежат госпитализации. Бытует неверное мнение, что пораженного молнией надо закапывать землю, якобы для того, чтобы вывести из организма электрический ток. Это не только не поможет пораженному, но и ухудшит его состояние - вызовет охлаждение организма, затруднит дыхание, а главное — затянет сроки оказания ему помощи и доставки в лечебное учреждение.
Тепловой и солнечный удар. Общее перегревание организма при длительном воздействии высокой температуры внешней среды и нарушении механизма отдачи тепла организмом приводит к тепловому удару. При прямом воздействии на человека солнечного излучения может возникнуть солнечный удар. Признаки этих внезапно возникающих состояний сходны: появляются общая слабость, головокружение, потемнение в глазах, шум в ушах, головная боль, одышка и сердцебиение. Если пострадавшему не оказана первая медицинская помощь и он остается в тех же условиях, его общее состояние резко ухудшается: лицо становится синюшным, нарастает одышка, дыхание учащается до 60—70 в минуту, пульс частый -- до 140—160 уд./мип и слабый, наступают потеря сознания, судороги, бред и галлюцинации, температура тела повышается до 40—41 °С, при явлениях остановки дыхания и прекращения сердечной деятельности может наступить смерть.
При оказании первой медицинской помощи пострадавшего необходимо вынести из зоны перегревания, при солнечном ударе поместить в тень, снять стесняющую одежду, уложить, приподняв голову. Для возбуждения дыхания дать на ватке понюхать нашатырный спирт. Создать покой, охладить голову и область сердца путем обливания холодной водой, прикладывания холодных компрессов. Показано обильное питье прохладных напитков. При остановке дыхания, приступают к проведению искусственной вентиляции легких.
Укусы ядовитых змей и насекомых - Ядовитые змеи (гадюка, гюрза и др.) при укусах выделяют яд, попадание которого в рану опасно для жизни. У пострадавшего сразу же на месте укуса наблюдаются жгучая боль, краснота и кровоподтек. Он ощущает сухость во рту, жажду, появляются сонливость, рвота, понос, расстройства речи, затруднение глотания, судороги.
В этих случаях требуется немедленная помощь. Чтобы удалить яд из ранки, нужно выдавить из нее в течение 4—5 мин несколько капель крови. В этих целях также ставят кровососную банку, а при ее отсутствии используют толстостенный стаканчик или рюмку. После отсасывании яда рану обрабатывают раствором перманганата калия (марганцовки) или натрия гидрокарбоната (питьевой соды). Показано охлаждение места укуса и прилегающих тканей. На рану накладывают стерильную повязку, проводят иммобилизацию. Пострадавшему дают обильное питье и срочно доставляют в лечебное учреждение, где вводят специальную сыворотку «Антигюрза». Сыворотка эффективна, если она вводится пострадавшему Не позднее, чем через 1 ч после укуса.
Внезапные заболевания. Наиболее часто резкое ухудшение общего состояния человека характеризуется внезапно появившимися, нарастающими болями в голове, в области сердца, живота, ночек (в пояснице), потерей сознания, судорожными истерическими и эпилептическими припадками. У людей с повышенным артериальным давлением и наличием атеросклероза сосудов головного мозга существует опасность возникновения инсульта - острого нарушения кровообращения в головном мозге. Больной внезапно теряет сознание; возможны рвота, непроизвольное выделение мочи и кала; лицо гиперемировано, нос и уши синюшны; пульс редкий - 40—50 уд-./мин; дыхание прерывистое, речь нарушена, развиваются ассиметрия лица, паралич конечностей.
При оказании первой помощи надо создать больному полный покой, обеспечить приток свежего воздуха, на голову положить холод, к ногам - грелки. Удалить слизь и рвотные массы из пол-ости рта. По возможности дать больному средства, снижающие артериальное давление, успокаивающие. Немедленно вызвать врача!
При внезапно возникающих болях в области сердца следует думать о развитии инфаркта миокарда или стенокардии. Больному надо обеспечить полный покой, дать валидол, нитроглицерин, сустак. Если боли не прекращаются следует вызвать врача!
Причиной внезапного появления острых болей в области живота могут быть многие заболевания: острый аппендицит, прободная язва желудка или двенадцатиперстной кишки, острый холецистит, острый панкреатит, разрыв трубы при внематочной беременности, непроходимость кишечника и др. Во всех случаях нужно создать заболевшему покой, на живот положить холод. Нельзя промывать желудок и ставить клизмы, давать слабительные и обезболивающие. Необходимо немедленно вызвать врача!
Сильнейший приступ болей в поясничной области, отдающих в паховую область и половые органы, нередко наблюдается при почечной колике- В этих случаях для уменьшения болей можно приложить к пояснице грелку- Хорошо снимают боли горячие ванны, но они могут быть использованы только тогда, когда у больного не первый приступ почечной колики, когда есть уверенность в отсутствии какого-либо другого заболевания брюшной полости, а также нет противопоказаний со стороны сердечно-сосудистой системы.
Эпилептический припадок - проявление эпилепсии характеризуется внезапной потерей сознания, судорогами, выделением изо рта пенистой жидкости. Падая, больной может получить травму. Продолжительность припадка - - 1—3 мин, после чего больной засыпает, не помнит о случившемся. При оказании первой помощи не рекомендуется переносить больного, удерживать при судорогах; под голову надо подложить что-нибудь мягкое, расстегнуть воротник, ослабить галстук, между зубами заложить свернутый жгут из носового платка, чтобы он не прикусил язык после припадка больного сопровождают либо в лечебное учреждение, либо домой.
Истерический припадок - это следствие неприятного для человека нервного перенапряжения. При этом человек падает постепенно, в удобном месте, не ушибается. Судороги беспорядочны, театрально выразительны. Сознание сохранено, дыхание не нарушено, зрачки реагируют на свет. Чем больше обращают внимания на больного, тем дольше может быть припадок. При оказании помощи его не следует удерживать, надо дать понюхать на ватке нашатырный спирт и создать спокойную обстановку. Приступ проходит, больной успокаивается и остается трудоспособным.
Внезапные роды. Оказывающий помощь при внезапных родах прежде всего должен подготовить место, где можно расположить роженицу, а затем и ребенка; тщательно вымыть и продезинфицировать поясницы (нож), приготовить стерильный бинт, смочить бинт пли крепкую нитку (тесемку) спиртом, спиртовым раствором йода, водкой для перевязки пуповины. Необходимо иметь чистую простынь, пеленки, проглаженные утюгом, а вне домашних условий - использовать чистое белье. Важно подготовить женщину морально, особенно если это первые роды, к условиям необычной (т:е роддома) обстановки, вселить веру в хороший исход, не проявлять растерянности и беспокойства-Новорожденного укладывают на подготовленную простынь (пеленку) и после прекращения пульсации в пуповине ее дважды перевязывают на расстоянии 5 и 10 см от пупка и перерезают между местами перевязки. Конец пуповины обрабатывают антисептическим раствором (перманганата калия, спиртом и др.), закрывают стерильной салфеткой и закрепляют бинтом. После родов промежность прикрывают чистой пеленкой или куском чистой ткани. После рождения ребенка в течение 1 ч должно отойти из родовых путей родильницы детское место - плацента. По возможности ребенка и мать нужно срочно доставить в родильный дом.
Внезапная остановка дыхания и сердечной деятельности возможна при многих травмах в несчастных случаях. Установлено, что прекращение жизненно важных функций (дыхания, кровообращения) не сразу приводит к возникновению необратимых нарушений в структуре клеток и тканей— организм человека продолжает жить некоторое время (3—6 мин). Наступает, как принято говорить, клиническая смерть - период, в течение которого в ряде случаев возможно восстановление функций наиболее чувствительных к дефициту кислорода нервных клеток (оживление). При этом Дыхание и сердечная деятельность отсутствуют, зрачки расширены и не реагируют на свет, коло бледная и холодная, пульс не определяется.
Клинической смерти предшествуют предагональная и агональная стадии. В предагонии резко учащается пульс, становится нитевидным, дыхание поверхностное, затрудненное, кожные покровы бледные. Во время агонии пульс не определяется, исчезает реакция зрачка на свет, дыхание прерывистое, поверхностное (пострадавший как бы заглатывает воздух).
Ведущей причиной резкого падения жизнедеятельности организма является нарастание кислородного голодания: снижение! содержания в тканях кислорода и чрезмерное накопление углекислого газа. Единственный метод устранения этого состояния -проведение искусственной вентиляции легких (ИВЛ), так как са-1 состоятельное дыхание больного не может обеспечить насыщение* организма кислородом.
Наиболее эффективные методы ИВЛ с использованием специальных аппаратов и особенно с одновременной подачей больному кислорода.
При оказании первой медицинской помощи во внебольничных условиях применяют способ ИВЛ по Сильвестру (см. ниже), но более эффективны способы «изо рта в рот», «изо рта в нос».
Для проведения ИВЛ способом «изо рта в рот» пострадавшего нужно уложить на спину; расположившись справа от него, расстегнуть стесняющую одежду; голову максимально запрокинуть назад,] что обеспечит более свободное прохождение воздуха по дыхательным путям. Под лопатки положить валик из одежды. При стиснутых челюстях выдвинуть нижнюю челюсть вперед и, надавливая на подбородок, раскрыть рот, осмотреть ротовую полость, при необходимости очистить ее от рвотных масс и слюны салфеткой. Чтобы фиксировать голову в запрокинутом положении, надо правую руку подвести под шею пострадавшего, а левую - положить на лоб. На открытый рот накладывают марлевую салфетку в 1-слой или кусок бинта, пальцами левой руки зажимают нос и, сделав глубокий вдох, плотно прижимают свои губы к губам пострадавшего и с силой вдувают воздух (рис. 38).
Поступающий в легкие пострадавшего воздух расправляет их что вызывает раздражение нервных окончаний в легочных пузырьках и возбуждение дыхательного центра в головном мозге.
Воздух вдувают в ритме 16—18 раз в минуту, значительными, порциями, чтобы легкие могли расправиться (это определяется по движению грудной клетки). Только такая ИВЛ может стать эффективной. Прекращают искусственную вентиляцию при восстановлении естественного дыхания или при появлении признаков смерти.
При травме в области нижней челюсти, полости рта искусственную вентиляцию легких следует проводить способом «изо рта я нос». Вдувание воздуха через нос удобно выполнять через резиновую трубочку, которую вводят в один из носовых ходов, рот и свободный носовой ход зажимают-
В случаях обширных травм челюстно-лицевой области проводят ИВЛ по Сильвестру. Оказывающий помощь встает на колени у изголовья пострадавшего, берет его за предплечья, поднимает руки вверх и далее назад за себя, разводит в стороны- Так происходит вдох. Затем делают обратные движения руками, предплечья пострадавшего укладывают на нижнюю часть его грудной клетки, толчкообразно сжимают ее. Так происходит выдох.
При прекращении сердечной деятельности немедленно проводят непрямой массаж сердца (рис. 39).
Пораженного укладывают на спину. Оказывающий помощь, расположившийся слева от пострадавшего, кладет ладони рук одна на другую на область нижней трети грудины, толчкообразными движениями по направлению к позвоночнику в ритме 50 -60 раз/мин он надавливает на грудину, после каждого толчка отнимает руки, чтобы расправилась грудная клетка. Во время надавливания грудина смещается на 4—5 см, сдавливается сердце, и кровь из него поступает в сосуды (артерии). При прекращении сдавливания сердца его полости расширяются, и в них поступает кровь из сосудов (вен). Так искусственно вызывают работу сердца, восстанавливают кровообращение.
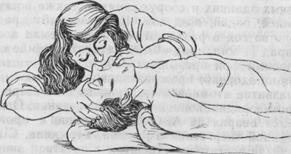
Рис. 38. Искусственная вентиляция легких способом «изо рта и рот»
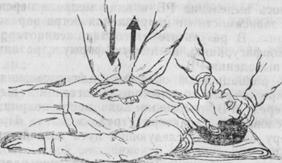
Рис. 39. Непрямой массаж седща
При одновременной остановке дыхания и сердечной деятельности выполняют попеременно ИВЛ и непрямой массаж сердца. Лучше, если помощь пострадавшему оказывают 2 спасателя: один делает ИВЛ, второй - - непрямой массаж. При этом производят 4—5 надавливаний па грудную клетку, а затем 1 вдувание воздуха в легкие. Нельзя во время вдувания воздуха надавливать на грудную клетку! У маленьких детей непрямой массаж производят надавливанием на грудину не ладонями, а пальцами.








