Тема 14 . Патологія вегетативної нервової системи.
Вінницький національний медичний університет ім. М.І.Пирогова
КАФЕДРА НЕРВОВИХ ХВОРОБ
з курсом нейрохірургії
НАВЧАЛЬНИЙ МАТЕРІАЛ
для самостійної роботи студентів під час практичного заняття
по учбових темах:
Тема 14 . Патологія вегетативної нервової системи.
Анатомо-фізіологічні особливості і функції вегетативної нервової системи. Сегментарний відділ вегетативної нервової системи. Симпатична нервова система: бокові роги спинного мозку, симпатичний стовбур, ганглії. Парасимпатична нервова система: краніобульбарний, сакральний (крижовий) відділи.
Надсегментарний відділ вегетативних функцій: гіпоталамус, лімбічна система, ретикулярна формація стовбуру мозку. Ерготропна і трофотропна діяльність.
Методи дослідження вегетативних функцій. Синдроми ураження надсегментарного відділу вегетативної нервової системи. Синдром вегетативної дистонії. Психо-вегетативний синдром. Перманентний і пароксизмальний перебіг (панічні атаки, синдром нейрогенної гіпервентиляції). Гіпоталамічний синдром.
Синдроми ураження сегментарної вегетативної нервової системи: синдром прогресуючої вегетативної недостатності (первинні та вторинні); при ураженні структур стовбура мозку, бокових рогів спинного мозку, гангліїв пограничного стовбура, сплетінь, нервів. Комплексний реґіонарний больовий синдром (каузалгічний, Пирогова – Вейра Мітчела). Синдром Клода-Бернара-Горнера. Рівні регуляції тазових функцій та їх розлади.
Тема 15. Функціональна діагностика захворювань нервової системи.
Ліквородіагностика, менінгеальний та загальномозковий синдроми.
Оболонки головного і спинного мозку. Фізіологія лікворооутворення. Склад ліквору в нормі, його видозміни при менінгітах, пухлинах, геморагічному інсульті, туберкульозі. Клітинно-білкова, білково-клітинна дисоціація. Плеоцитоз. Люмбальна та субокціпітальна пункції: показання та протипоказання, техніка виконання. Ліквородинамічні проби. Методологія клінічного та мікробіологічного дослідження ліквору.
Синдром подразнення мозкових оболонок (менінгеальний) та методика його діагностики, основні складові синдрому. Загальномозковий синдром, його клінічна та пара- клінічна діагностика.
Ренгенологічні (краніо-, спондилографія) та рентгенконтрастні методи обстеження в неврології (мієлографія, ангіографія, вентрикулографія); ультрозвукові (ехоенцефалоскопія, доплерографія) методи дослідження.
Електрофізіологічні (електроенцефалографія, електронейроміографія, викликані потенціали головного мозку та ін.);
Сучасні методи нейровізуалізації (комп”ютерна томографія, магнітно-резонансна томографія, в тому числі у судинному режимі, ПЄТ- сканування).
Теоретичні положення, що розкривають зміст теми № 14:
1. Вегетативна (або автономна) нервова система є складовою нервової системи. На відміну від соматичної нервової системи, яка виконує вже відомі чутливі, рухові, рефлекторні функції, що здебільшого усвідомлюються людиною та можуть довільно керуватись нею, функції вегетативної нервової системи виконуються незалежно від нашої свідомості. Вони не менш складні та загадкові, бо забезпечують у будь-яку мить наше існування, контролюючи обмін речовин та енергії, забезпечують всі види нашої діяльності. Така трофічна функція, що начебто однакова і для рослин і для тварин, отримала назву «вегетативна», але одночасно користуються терміном «автономна», що підкреслює її незалежність від волі, свідомості.
2. Вегетативна нервова система (ВНС) теж має периферичний та центральний відділи і її структури розміщені вздовж всієї нервової системи – в периферичних нервах, спинному та головному мозку. Волокна ВНС поширюються у будь-яку частину тіла, забезпечуючи регуляцію не тільки тканинного кровотоку, але і через медіаторний вплив інтенсивність процесів обміну речовин, захист їх разом з системою імунітету тощо.
3. ВНС має особливий спосіб діяльності – різноспрямований: з одного боку, її завдання втримувати гомеостаз, тобто підтримувати життєво важливі параметри у нормальних межах (це стосується таких параметрів, як артеріальний тиск, пульс, дихання, температура тіла, рівень цукру крові та основних хімічних елементів, тощо). Але, з другого боку, щоб забезпечити енергетично та матеріально будь-яку діяльність, треба виводити параметри гомеостазу за нормальні межі – підвищити тиск, насиченість крові киснем та глюкозою, збільшити температуру та таке інше. Дві різноспрямовані функції виконуються одночасно!
4. Периферичний відділ ВНС представлений двома частинами, антагоністичними одна одній по виконавчим функціям та кінцевим фізіологічним ефектам: симпатичною та парасимпатичною.
5. Нервовий апарат симпатичної нервової системи представлений клітинами бокових рогів спинного мозку на шийному, грудному та, частково, поперековому рівнях. Аксони цих клітин виходять через передній ріг та передній корінець спинного мозку і йдуть (Рис.1) до ланцюга паравертебральних симпатичних гангліїв, що розташовані обабіч хребтового стовбуру (Рис.2). Волокна, що йдуть від спино-мозкового корінця до симпатичного ганглію називають білими (rami communicantes albi), а ті, що повертаються до складу спино-мозкового корінця - сірими (rаmi communicantes grisei). Частина волокон переривається в ганглії, в його клітинах (ті, переважно, що йдуть до шкіри – волосся, потові залози та судини шкіри), а частина проходить наскрізь і тільки далі переривається в так званих превертебральних вузлах – розкиданих по тілу, в безпосередній близькості до виконавчих органів: серця, кишківника, легенів, тазових органів тощо.
Рис. 1.
Хід волокон симпатичної нервової
системи.
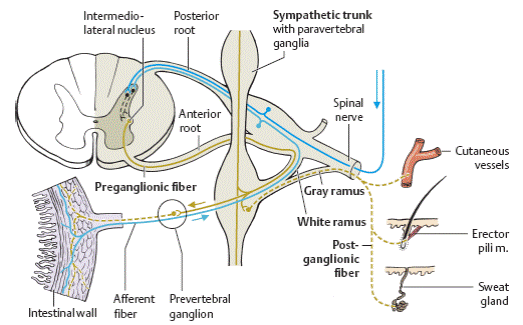
6. В симпатичних гангліях медіатором, що передає збудження, слугує ацетилхолін, а з кінцевих терміналів симпатичних волокон, в робочих органах безпосередньо, виділяється суміш адреналіну та норадреналіну («симпатин»), що і зумовлює ефекти активності цієї ділянки ВНС: прискорення ритму серця, підвищення частоти серцевих скорочень, зниження потовиділення, почащення дихання.
7. Парасимпатичний відділ периферичної ВНС представлений вздовж нервової системи двома рівнями, розділеними: стовбуровим та нижнє-спинальним. До стовбурових утворень відносяться парасимпатичні ядра окорухового (III пара) нерву, що забезпечує інервацію зіниці – звуження і вегетативне ядро блукаючого нерву (X пара) – nucleus dorsalis nervi vagi – волокна якого поширюються на більшу частину внутрішніх органів (серце, легені, органи травлення) (Рис.2). З кінцевих терміналів парасимпатичних волокон виділяється ацетилхолін і ефекти активності цих волокон прямо протилежні активності симпатичних: зниження частоти серцевих скорочень та падіння тиску, підвищене потовиділення, зниження температури, зниження частоти та поглиблення дихання, підвищена активність травних залоз тощо. Безпосередньо в робочих органах наявні парасимпатичні ганглії.
8. Нижнє-спинальний рівень парасимпатичної інервації представлений у сакральному відділі спинного мозку (S2 – S5), звідки утворюється мискове сплетення, волокна якого контролюють акти сечовипускання та дефекації, а також статеві функції.
9. Як видно, всі органи та тканини знаходяться під подвійним контролем симпатичної та парасимпатичної систем, ефекти яких є здебільшого протилежними, антагоністичними. В здоровому стані підтримується певний баланс впливів симпатичної та парасимпатичної частин, хоча під час активної діяльності переважають ефекти симпатичного впливу, а в стані спокою – парасимпатичного.
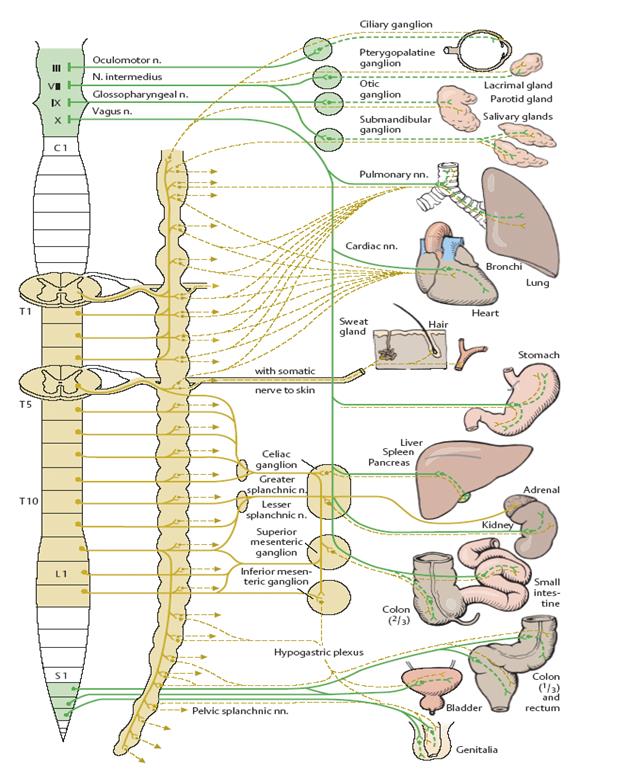
Рис.2. Анатомія периферичного відділу вегетативної нервової системи.
10. До типово симпатичних синдромів ураження відноситься синдром Горнера (звуження очної щілини, міоз та енофтальм), який виникає при будь-якому ураженні від ціліо-спинального центру (в бокових рогах сегментів С7 – Th1) і до ока, по ходу волокон симпатичного сплетення сонної та хребцевої артерій). Ураження симпатичних клітин в сегментах спинного мозку чи волокон у складі окремих периферичних корінців чи нервів призводить до вегетативних сегментарних порушень – порушення потовиділення (ангідроз чи пароксизмальний гіпергідроз), зміни кольору шкіри, набряки, трофічні порушення у вигляді виразок, пролежнів, деформацій суглобів (сірінгомієлія), атрофій тощо. Пошкодження волокон крижового парасимпатичного сплетення призводить до периферичних порушень акту сечовипускання та дефекації, імпотенції.
11. Сегментарний вегетативний аппарат, переважно в своїй симпатичній частині, за рахунок одночасної інервації певними сегментами дермато-міотомів тіла людини та внутрішніх органів, є, вірогідно, відповідальним за формування такого клінічного феномену, як «відбиті» болі при захворюваннях органів грудної та черевної порожнини: больові відчуття виникають у так званих зона Захарьїна-Геда, які співвідносяться з постраждалим органом (Рис.3). Знання цих зон, визначення локалізації спонтанних болів чи болючість при пальпації відповідних ділянок може дати підставу для підозри про те чи інше соматичне страждання.
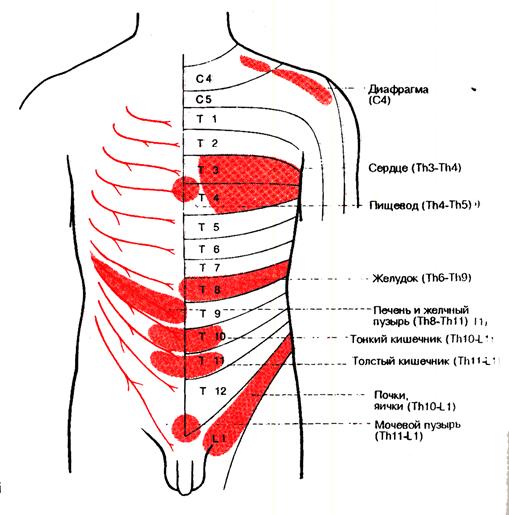
Рис.3. Зони Захарьїна-Геда.
12. Особливе клінічне значення мають дифузні ураження клітин бокових рогів, клітин симпатичних паравертебральних гангліїв та вегетативних волокон у складі периферичних нервів, які бувають при гострих та хронічних полінейропатіях (гостра демієлінізуюча запальна полірадікулонейропатія Гійена-Барре, діабетична чи амілоїдна полінейропатія) чи при поширених нейродегенераціях (хвороба Паркінсона, мультисистемна атрофія, синдром Шая-Драйджера). В таких випадках розвивається клінічний синдром, який позначають як прогресуючу периферичну вегетативну недостатність (прогресуюча дизавтономія). Клінічна картина складається з фіксованої тахікардії (незалежно від стану спокою чи навантаження), ортостатичної гіпотензії (падіння артеріального тиску при вставанні, що може супроводжуватись запамороченням, обмороками, падінням), порушень сечовипускання та дефекації (невтримання сечі, закрепи або ж проноси), статевою дисфункцією, порушенням потовиділення тощо.
13. З пошкодженням симпатичних волокон у складі крупних периферичних нервів (серединного, великогомілкового) пов'язують розвиток специфічного больового синдрому в кінцівках, коли ці нерви охоплюються у пошкодження (травматичне передусім) – так званого комплексного регіонального больового синдрому (КРБС). Раніше його називали каузалгією (синдром Пірогова-Вейр Мітчела) чи симпаталгічним синдромом з трофічними порушеннями. Він відрізняється стійкістю, хронічним перебігом, поєднанням специфічного характеру болю (нейропатичний біль з механічною та динамічною алодинією, коли будь-яке подразнення – дотик, температурне – сприймається як больове і стійко продовжується незважаючи на припинення подразнення, розпливається за локалізацією, вкрай негативно емоційно забарвлене) з місцевими трофічними розладами у тканинах – набряк, почервоніння чи синюшність шкіри, атрофії та остеопороз у кістках та суглобах). Аналгетики зазвичай не допомагають, хоча певне полегшення болю можна досягти застосуванням протиепілептичних засобів (топірамат, габапентін) чи антидепресантів (амітриптілін).
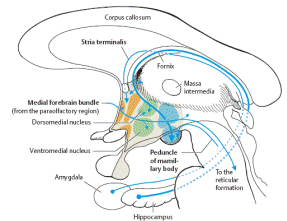
14. Центральні відділи ВНС, або надсегментарні структури, на відміну від сегментарних (тих, що ми називаємо симпатичним та парасимпатичним відділами), вже не мають такого чіткого поділу анатомічно. Вони представлені у стовбурі мозку (ретикулярна формація, сірі ядра навколо Сільвієвого водогону, блакитна пляма), гіпоталамічній або діенцефальній ділянці та в корі головного мозку (так звана лімбічна система) (Рис.4). Особливістю центральних вегетативних структур є їхня дифузність, білатеральність проекцій, начебто без чіткої латералізації і відповідності соматотопічним принципам інервації (як це спостерігається у соматичній нервовій системі). Насправді ж, як вважають, надсегментарні вегетативні структури мають ще більшу соматотопічну організацію, ніж соматична нервова система. Це проявляється в клініці розладів, коли поряд з загальними симптомами можна вочевидь побачити вузьколокалізовані, в тому числі органні прояви.
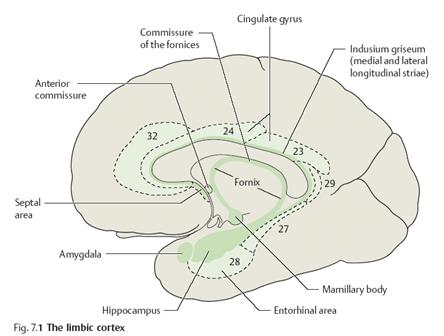
Рис.4. Ділянки кори, що відносяться до вищих кіркових вегетативних центрів.
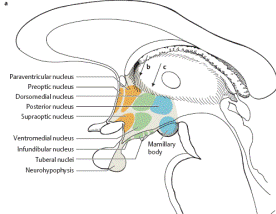
15. Важливою частиною надсегментарних вегетативних структур є гіпоталамус. Ядра цієї частки розташовані під зоровим горбом і є вищим підкірковим центром регуляції вегетативних функцій. Тут розташовані центри регуляції температури тіла, артеріального тиску, обміну води в організмі, центри гомеостатичних функцій та багато іншого. Більше того, гіпоталамус прямо впливає на активність ендокринної системи організму і є з’єднувальною ланкою між нервовою та ендокринною системами та, більше того – і між цими системами та системою імунітету.
16. В середині гіпоталамуса виділяють специфічний та неспецифічний відділи. Ядра першого проектуються в гіпофіз, а нейрони мають нейрокринну здатність – вони продукують або самі тропні гормони (антидіуретичний гормон), або фактори, що стимулюють чи тормозять секрецію тропних гормонів гіпофізу. При їх ураженні виникають чіткі та характерні нейроендокринні синдроми. Тут також розташовані клітини, що визначають вміст окремих речовин у крові (хеморецептори, осморецептори, глікорецептори). Інша частина гіпоталамусу, неспецифічна, є продовженням ретикулярної формації і її подразнення призводить до комплексу психо-фізіологічних порушень, тому що вона є об’єднувальною ланкою між вегетативними, ендокринними та емоційними компонентами діяльності організму.
17. В нюховому мозку розташовані такі частини, як мигдалеподібне тіло, гіпокамп та медіобазальна вискова кора, що включаються в поняття «лімбічна система» і грають виключно важливу роль в емоційно-вегетативній інтеграції, забезпечуючи цілісні форми поведінки. В цілому, цей лімбіко-ретикулярний комплекс відповідає за адаптивну цілеспрямовану поведінку та діяльність. Його ще прийнято називати «розпізнаючим та дозволяючим» апаратом, бо через нього проходять всі аферентні потоки організму – інформація про стан внутрішнього середовища та події у оточуючому середовищі, тут формуються потреби та мотивації, що запускають ті чи інші дії організму, різні форми поведінки, адекватні з точки зору біологічної доцільності (істи чи спати, розважатись та відпочивати чи вступати у двобій, захищаючи власне життя, боронитись чи, навпаки, тікати, бо загроза є непереборною та т.ін.).
18. В будь-якому випадку, патологія надсегментарних вегетативних структур проявляється в комплексі вегетативних порушень, ендокринних відхилень та в змінах у емоційно-психічній сфері. У вітчизняній клінічній практиці подібні порушення прийнято об’єднувати терміном «синдром вегетативної дистонії» (СВД), з огляду на традиційне уявлення про баланс симпатичного та парасимпатичного тонусу, порушення якого в один чи в інший бік і означає дистонію. В функціях надсегментарних вегетативних структур важко виділити чисто симпатичні чи парасимпатичні впливи (як це можна зробити для сегментарних структур), скоріше їх ефекти можна поділити на ерготропні (ті, що сприяють виділенню, реалізації енергії і дещо подібні до симпатичних впливів) та трофотропні (процеси, що спрямовані на накопичення енергії, спрямовані на відпочинок, подібні до парасимпатичних ефектів). У світовій медичній практиці поняття СВД не є прийнятим і наявні порушення відносять скоріше до психо-вегетативних, а частіше – до психо-соматичних розладів, позначаючи ведучу роль у їх виникненні порушень в психо-емоційній сфері, а вегетативні та соматичні симптоми вже розглядаються як наслідок, супровід, оркестровка дисбалансу в нервовій системі. Слід пам’ятати, що синдром вегетативної дистонії чи психо-вегетативний синдром майже завжди є вторинним, синдромом, який супроводжує щось чи є наслідком чогось.
19. Окремими факторами, що провокують виникнення психо-вегетативних порушень пароксизмального чи перманентного характеру є такі, як конституційні особливості (стигматизація), психо-фізіологічний стан, гормональна перебудова організму, органічні захворювання соматичної та нервової систем, професійні шкідливості, невротичні розлади та т.ін. Наприклад, є люди, які з дитинства мають нестійкість вегетативної регуляції, що проявляється в частій зміні кольору шкіри, зміні пітливості, синкопальних, обморочних станах, схильності до тахікардії чи брадикардії, до субфебрилитету, до болів в животі та дискінезій шлункового тракту, метеотропності. Така вегетативна конституційна дисфункція може бути спадковою. В ситуаціях стресу навіть здорові люди реагують цілою низкою вегетативних реакцій, які можуть стати надмірними та неадекватними, якщо стрес виснажливий. У періоді пубертату та клімаксу, гормональні перебудови в організмі можуть супроводжуватись надмірними, неадекватними вегетативними реакціями. Такими саме чинниками стійких вегетативних розладів можуть стати хронічні соматичні захворювання (гіпертонічна хвороба, бронхіальна астма, цукровий діабет, виразкова хвороба, коліти, нефропатії тощо) та ураження нервової системи (судинні, інфекційні, травматичні, токсичні), не говорячи вже про неврози, вегетативний супровід яких є найбільш яскравим клінічним проявом.
20. Яскравим прикладом психо-вегетативного розладу, який проявляється як в пароксизмальній формі, так і в перманентних порушеннях є синдром нейрогенної гіпервентиляції. В основі його лежить формування стійкого патологічного патерну дихання – гіпервентиляції, збільшення газообміну, що веде до низки біохімічних змін в організмі, які проявляються вже клінічними симптомами у різноманітних сферах: вегетативними порушеннями, змінами та порушенням свідомості, м’язово-тонічними, моторними, алогічними та сензорними порушеннями, психічними розладами. Під час гіпервентиляційного кризу, разом з відчуттям тривоги та неспокою, переляку, хворий відчуває утруднення дихання, відчуття, що не хватає повітря, стиснення грудної клітини та «ком» в горлі (насправді ж він дихає більше, ніж це потрібно, гіпервентилює легені). Дихання глибоке, аритмічне, почащене. Разом з тим, виникають вкрай неприємні відчуття з боку серцево-судинної системи – тахікардія, перебої в роботі серця, болі в серці та грудній клітині; як правило, підвищується тиск. Виникає головний біль, шум у вухах, головокружіння. В ділянці живота можуть бути болі, здуття, посилена перистальтика, нудота та блювота. Виникає відчуття втрати свідомості («ось-ось»), «туману в голові», обмороки, хитання при ході, погіршення зору та слуху. Яскраві відчуття оніміння кінцівок та, часто, обличчя та язика з порушенням здатності до чіткої мови, часом – тонічні судоми в кистях та стопах (карпо-педальні спазми), ознобоподібне тремтіння всього тіла. Можуть спостерігатись феномени Рейно. В слабшій формі окремі прояви з перерахованих можуть зустрічатись протягом тривалого часу, перманентно, як відображення скритої гіпервентиляції, що робить життя хворих дуже некомфортним, супроводжується постійною тривогою, очікуванням погіршення тощо. Такі розлади потребують спеціального аналізу для діагностики та тривалого лікування.
21. Нейроендокринні розлади можуть бути різних чинників – травматичне, судинне, інфекційне чи токсичне пошкодження гіпоталамо-гіпофізарної ділянки, що призводить до стійкого порушення функцій вегетативного та ендокринного забезпечення організму. Серед таких – синдром Іщенко-Кушинга (гіперадренокортицизм: ожиріння лиця, тулуба при тонких кінцівках, багрові розтяжки на шкірі, вугрі, сухість шкіри, остеопороз, гірсутизм, порушення статевої функції, головні болі, гіпертонія, поліурія, слабкість); адипозо-генітальна дистрофія Бабінського-Фреліха, синдром Моргань-Стюарта-Мореля; кахексія Сіммондса; нецукровий діабет (поліурія, полідипсія); гіпергідропесичний синдром ідіоматичних набряків Пархона; синдром персистуючої галактореї-аменореї та інші. Ендокринні та вегетативні порушення часто супроводжуються емоційними – тривога, депресія, тому в лікуванні застосовують антидепресанти і інші психотропні засоби.
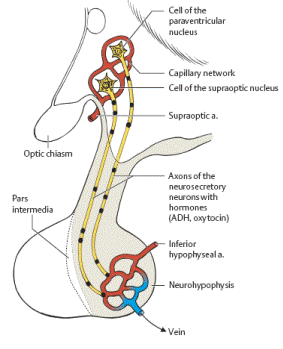
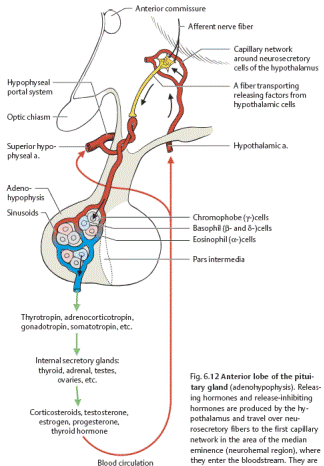
Рис. 7. Схематичне зображення нейро- та аденогіпофізу.
Теоретичні положення, що розкривають зміст теми № 15:
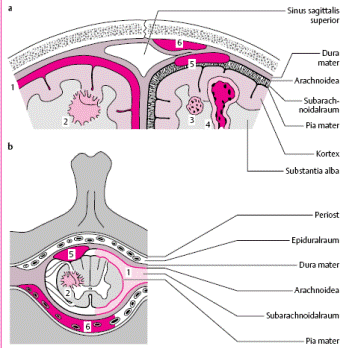
1. Головний та спинний мозок вкриті трьома оболонками: твердою, павутинною та м’якою. Тверда оболонка є міцним сполучнотканинним утворенням, у якому виділяють зовнішню та внутрішню поверхні. Її зовнішня поверхня добре васкуляризована і безпосередньо з'єднана з кістками черепа, виконуючи роль їх внутрішнього окістя. Тверда оболонка має відростки, серед яких вирізняють великий серпоподібний (falx major) - розділяє великі півкулі мозку, та малий серпоподібний (falx minor) – розділяє півкулі мозочка. Намет мозочка (tentorium cеrebеlli), натягнутий над задньою черепною ямкою, відділяє потиличні долі великого мозку від мозочка; діафрагма турецького сідла (diaphragma sellae turcicae) - цей відросток натягнутий над турецьким сідлом, він відтворює його стелю (operculum sellae); ще одна порожнина, утворена твердою оболонкою (cavum trigeminale), містить у собі вузол трійчастою нерва та його гілки.
2. Між листками твердої мозкової оболонки та її відростків містяться пазухи (синуси, по яким відтікає венозна кров): верхній сагітальний синус, sinus sagitalis superior у верхньому краї великого серпа (вливається у поперечний синус, sinus transversus), нижній сагітальний синус, sinus sagitalis inferior у нижньому краї серпа (вливається у прямий синус, sinus rectus). Особливе клінічне значення має кавернозний синус, sinus cavernosus обабіч турецького сідла: в середині його проходить внутрішня сонна артерія, а в зовнішній стінці проходять окоруховий, блоковий нерви та перша гілка трійчастого нерву на шляху до верхньої очної щілини. У тому місці, де з'єднуються sinus transversus, sagittalis superior, rectus та occipitalis, утворюється венозне розширення (confluens sinuum).
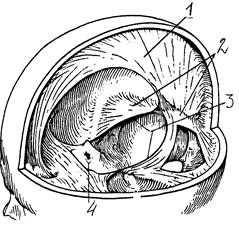
Серп мозга и палатка
(намет) мозжечка:
1 - серп большого мозга,
2 - намет мозжечка,
3 - вырезка намета,
4 - диафрагма седла
3. Тверда оболонка спинного мозку утворює широкий, довгастий мішок циліндричної форми (saccus durae matris). Оскільки спинний мозок коротший і закінчується на рівні верхнього краю другого поперекового хребця, нижче утворюється кінцева цистерна, де вільно звисають корінці спинного мозку від L2 до S5 та Co1 – 2. Корінці, вузли та нерви, що відходять від спинного мозку, тверда оболонка вкриває у вигляді піхв, які поширюються у напрямі до міжхребцевих отворів.
4. М’яка мозкова оболонка щільно охоплює мозок з усіма його борознами та звивинами, багато васкуляризована і її судини безпосередньо живлять кору. Павутинна оболонка більш вільно розташована, подібна за ходом до твердої і в місцях глибоких борозн мозку утворює цистерни. Важливе значення має задня цистерна (під мозочком і над довгастим мозком), міжніжкова цистерна, цистерна в ділянці перехресту зорових нервів. Цистерни містять спино-мозкову рідину (ліквор). Павутинна оболонка досить рихла і переважно нагадує губку завдяки численним перетинкам, між якими сочиться ліквор. Але прийнято вважати, що під павутинною і над м’якою оболонками утворюється субарахноїдальний (під павутинний) простір.
5. До порожнин мозку відноситься шлуночкові система. Вона складається з двох бокових шлуночків (правий та лівий) в півкулях мозку, третього шлуночка між двома зоровими горбами та четвертого шлуночка, дном якого слугують міст та довгастий мозок (верхня поверхня, ромбовидна ямка), а стелею – мозочок з трьома парами ніжок. III та IV шлуночки з’єднуються Сільвієвим водогоном у ділянці ніжок мозку (середній мозок).
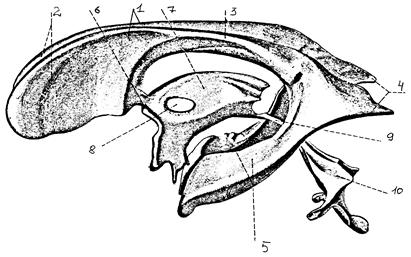
Желудочки мозга:
1 - боковые желудочки, 2 - передний рог, 3 - центральная часть, 4 - задний
рог, 5 - нижний рог, 6 - межжелудочковое отверстие, 7 - III желудочек,
межталамическое сращение, 9 - водопровод, 10 - IY желудочек
Бокові шлуночки мають передні роги (в лобовій частці), задні роги (в потиличній) і нижні роги (у висковій частці), З’єднуються між собою за допомогою отвору Монро. З IV шлуночка є три отвори: два бокових Люшка та одне заднє серединне Мажанді, за допомогою яких шлуночкові система сполучується з субарахноїдальним простором на поверхні головного та спинного мозку.
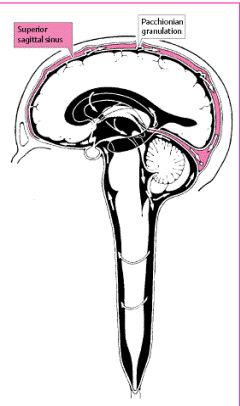 6. Шлуночки мозку (як і під павутинний простір) містять спино-мозкову рідину (ліквор), яка виробляється переважно венозними судинними сплетеннями в бокових шлуночках. Звідти ліквор проходить у III шлуночок, Сільвієв водогін і IV шлуночок і, далі – в субарахноїдальний простір. Всмоктується спино-мозкова рідина переважно Пахіоновими грануляціями – ворсинкоподібними виростами м’якої мозкової оболонки вздовж сагітального синусу. Частина ліквору розсмоктується периневрально, по ходу черепних та спинальних нервів.
6. Шлуночки мозку (як і під павутинний простір) містять спино-мозкову рідину (ліквор), яка виробляється переважно венозними судинними сплетеннями в бокових шлуночках. Звідти ліквор проходить у III шлуночок, Сільвієв водогін і IV шлуночок і, далі – в субарахноїдальний простір. Всмоктується спино-мозкова рідина переважно Пахіоновими грануляціями – ворсинкоподібними виростами м’якої мозкової оболонки вздовж сагітального синусу. Частина ліквору розсмоктується периневрально, по ходу черепних та спинальних нервів.
7. Спино-мозкової рідини у людини небагато – 150 – 170 мл, але за добу її синтезується понад 700 мл, тобто обмін дуже інтенсивний, що вказує на важливе біологічне значення ліквору. Це не тільки внутрішнє середовище нервової системи, в якому вона «плаває», що захищає її від механічних поштовхів. Це середовище, в якому відбувається інтенсивний обмін речовин, медіаторів тощо, відбуваються поки не збагненні імунні реакції (як відомо, мозок відокремлений від загальної імунної системи організму, для чого слугує спеціальний гемато-енцефалічний бар’єр, частками якого є судинні стінка, периваскулярна глія, судинні сплетення та безпосередньо ліквор).
8. Нормальний склад та властивості ліквору показані в таблиці.
| Колір | Безколірна |
| Прозорість | Прозора |
| Тиск | 110 – 140 мм водного стовпа |
| Клітини | 3 – 5 в 1 мм3 , лімфоцити |
| Білок | 0,2 – 0,3 г/л |
| Хлориди | 115 – 125 ммоль/л |
| Глюкоза | 2,2 – 3,6 ммоль/л * |
| Реакції Панді, Нонне-Апельта | негативні |
· - вміст глюкози в лікворі дорівнює приблизно ½ вмісту її в крові, це важливо враховувати у хворих з цукровим діабетом тощо.
9. Найдоступнішим засобом отримання для дослідження спинномозкової рідини є люмбальна пункція. Вона також надає можливість введення в субарахноїдальний простір лікарських препаратів та контрастних речовин. У певних ситуаціях роблять субокципітальні пункції, проте ця маніпуляція потребує умов нейрохірургічного стаціонару.
Протипоказанням до проведення люмбальної пункції є підозра на об'ємний процес задньої черепної ямки або скроневої частки. У такому разі взяття спинномозкової рідини може посилити дислокаційні порушення і стати причиною защемлення мозкового стовбура у великому потиличному отворі або у вирізці намету мозочка. Люмбальна пункція у таких хворих має проводитися лише в умовах нейрохірургічного стаціонару. Пункція також є протипоказаною при наявності запальних уражень шкіри та кісткового апарату в поперековій ділянці.
Пункцію найчастіше виконують у положенні хворого лежачи на боці. З метою зменшення поперекового лордозу і розширення міжхребцевих проміжків ноги хворого треба зігнути таким чином, щоб стегна були приведені до тулуба. Згинання хребта посилюються нахилом голови вперед. У разі сильного поперекового сколіозу пункцію проводять у положенні хворою сидячи. Шкіру поперекової ділянки дезінфікують йодом. Шкіру і підшкірну жирову клітковину у ділянці пункції інфільтрують 0,5 % розчином новокаїну. Пункцію роблять спеціальною голкою з мандреном.
Спинний мозок закінчується біля верхнього краю другого поперекового хребця (L2), але у хворих низького зросту та дітей конус pозташований нижче. Голку звичайно вколюють між L3— L4, або між L4 — L5. Орієнтиром є лінія, що з'єднує найвищі точки клубових кісток і перехрещує хребет на рівні L4.
Голку разом з мандреном вколюють сагітально у положенні трохи догори. На глибині 5 см відчувається опір жовтої зв'язки, після проходження якої голка проколює тверду мозкову оболонку, що іноді супроводжується характерним хрустінням. Заглиблюючись ще на 2-3 мм, голка опиняється у субарахноїдальному просторі. Мандрен вилучають і кладуть на стерильну серветку. Якщо пункція пройшла вдало, з голки починає капати спинномозкова рідина (50-60 крапель на хвилину.
Ненадходження спинномозкової рідини («суха» пункція) найчастіше зумовлено технічними помилками: голка або пішла в бік, або її було введено недостатньо глибоко, або, навпаки, занадто глибоко і вона уперлася в тіло хребця чи в хребцевий диск. В останньому випадку перфорація переднього листка оболонки може стати причиною кровотечі з епідуральної вени з потраплянням крові у спинномозкову рідину. Якщо корекція положення голки є безрезультатною, пункцію повторюють в іншому міжхребцевому проміжку. Справжня «суха» пункція спостерігається у разі пухлин кінського хвоста, що заповнюють поперекову цистерну, або низько розташованих пухлин спинного мозку, коли блоковано субарахноїдальний простір і тиск спинномозкової рідини у поперековій цистерні різко знижений.
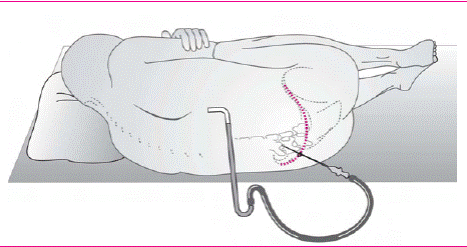
Першим етапом дослідження спинномозкової рідини є вимірювання її тиску, який у горизонтальному положенні у здорової людини дорівнює 110- 140 мм водного стовпа, у положенні сидячи 200 - 250 мм H2O, а у дітей - 45-90 мм вод.ст. Перед вимірюванням тиску хворий повинен розігнути ноги, шию і розслабитися. За наявності спинальних процесів обов'язковою вимогою є проведення проби Квекенштедта, яка має можливість оцінити прохідність субарахноїдального простору спинного мозку. Проба здійснюється шляхом досить енергійного стискання яремних вен протягом 10 с. Погіршення венозного кровообігу по яремних венах зумовлює підвищення внутрішньочерепного тиску, а за ним і тиску в поперековій цистерні. За відсутності блоку тиск швидко підвищується і сягає рівня, на 100- 300 мм вищого, ніж нормальний. Після закінчення компресії він швидко знижується до норми. Підтверджує вільне сполучення субарахноїдального простору і манометра проба Стукея: енергійне натискання на живіт зумовлює швидке підвищення тиску спинномозкової рідини. Ознаки підвищення внутрішньочерепного тиску є протипоказанням до проведення проби Квекенштедта.
З метою проведення хімічного та бактеріологічною дослідження у дві стерильні пробірки набирають 5-10 мл рідини. Після нього вилучають голку і ділянку проколу вкривають стерильною серветкою.
10. Для клінічного аналізу досліджують насамперед вміст в лікворі клітин та білку, проводять якісні, глобулінові проби – Панді та Нонне-Апельта. Вони засновані на тому, що зміни вмісту білку та його складу (поява глобулінів) призводять до появи осадку при додаванні спеціальних реактивів, помутніння в лікворі (розчин азотнокислих солів). Ступінь помутніння визначають за шкалою 1+ - 4+.
Клітини в лікворі підраховують в спеціальній камері Фукс-Розенталя, яка на відміну від відомої камери Горяєва (для підрахунку клітин крові) має значно більший вміст (3,2 мм3). Для кінцевої оцінки вміст клітин у всій камері ділиться на 3. Звичайно, в лікворі містяться лімфоцити, а в патології можуть з’явитись і нейтрофільні, сегментоядерні клітини (при бактеріальних, гнійних інфекціях). Тому особливе значення має співвідношення лімфоцитів та сегментоядерних форм (%).
11. Клінічне значення має встановлення двох типів змін ліквору при патологічних станах: клітинно-білкова дисоціація та білково-клітинна дисоціація. Мається на увазі різноспрямоване підвищення одного з збалансованих компонентів – або підвищення кількості клітин в більше число раз, ніж збільшення білку (перший випадок), або навпаки (другий).
Клітинни-білкова дисоціація характеризує переважно запальні процеси (менінгіти, арахноїдити, енцефаліти, мієліти), а білково-клітинна – застійні явища (блокада ліквороциркуляції), пухлини нервової системи та аутоімунні процеси (демієлінізуючі запальні), нейродегенеративні процеси.
Зниження вмісту глюкози характерне для запальних процесів (збільшена кількість клітин у лікворі та бактерії поглинають глюкозу), особливо для таких, як туберкульозний менінгіт (при ньому в лікворі клітин небагато, а білок значно підвищується і може скластися враження білково-клітинної дисоціаціі, але зниження цукру вказує на його поглинання паличкою). Зниження глюкози може бути характерним для злоякісних гліом та карциноматозу оболонок мозку.
12. Симптомокомплекс подразнення мозкових оболонок. Подразнення мозкових оболонок може бути зумовлене їх запаленням, інтоксикацією та крововиливом у субарахноїдальний простір. Виникає менінгеальний синдром: упертий, стійкий головний біль, часто з явищами нудоти і фонтаноподібного блювання, гіперестезія шкіри, підвищення чутливості до зорових та слухових подразників (загальномозкові симптоми).
Досить типовою є поза хворого у ліжку, відома як поза «лягавої собаки»: хворий лежить із закинутою головою та підтягнутими до живота ногами.
Менінгеальний синдром характеризується наявністю менінгеальних симптомів: ригідністю потиличних м'язів, симптомами Менлеля, Керніга, Брудзінського, Бехтерева.
Ригідність потилиці викликана різким підвищенням тонусу м'язів, що розгинають голову. Спроби пасивно зігнути голову хворого закінчуються невдало: разом з головою піднімається верхня частина тулуба.
Симптом Менделя — різкий біль під час натискування на передню стінку зовнішнього слухового ходу. Хвороблива гримаса виникає і тоді, коли хворий знаходиться у непритомному стані.
Симптом Керніга - хворий неспроможний розігнути ногу в колінному суглобі, якщо вона перед тим була зігнута під прямим кутом у кульшовому та колінному суглобах. М'язи, що згинають гомілку, у цей час напружені.
Верхній симптом Брудзинського мимовільне згинання ніг у кульшових і колінних суглобах та підтягування їх до живота під час спроби пасивного згинання голови.
Середній симптом Брудзинського ті ж самі дії, що й у попередньому, у відповідь на натискування на лобок.
Нижній симптом Брудзинського, або контралатеральний, полягає в тому, що під час перевірки симптому Керніга, інша нога згинається у кульшовому та колінному суглобах і підтягується до живота.
Симптом Бехтерева - перкусія виличної дуги викликає головний біль та хворобливу гримасу.









