Особенности патогенеза хронического алкогольного (кальцифицирующего) панкреатита.
Хронический кальцифицирующий панкреатит (ХПК) составляет от 50 до 95% всех форм панкреатитов. Наиболее часто ХПК встречается в высокоразвитых странах запада и ассоциируется с употреблением алкоголя. Патогенез ХПК связан с нарушением формирования растворимых белково-кальциевых ассоциатов. Они представляют собой нерастворимый фибриллярный белок в сочетании с отложениями кальция карбонатов. Этот белок выделен и назван литостатином.
Литостатин присутствует в панкреатическом соке здоровых людей. Его роль заключается в поддержании кальция в растворимом состоянии, ингибировании нуклеации, агрегации и образования кристаллов солей кальция. Предполагается, что при ХПК уменьшаются возможности синтеза общего пула литостатина в условиях повышенной потребности в нем. Такие состояния возникают при усилении гидролиза белковых компонентов, увеличении секреции кальциевых солей. Установлено, что перекисное окисление липидов инициирует спонтанный гидролиз панкреатических белков, в том числе и литостатина, с образованием нерастворимых протеиново-кальциевых ассоциатов.
Кроме того изучено прямое токсическое действие этанола и его деривата ацетальдегида на клетки поджелудочной железы, которое проявляется нарушением синтеза фосфолипидов клеточных мембран, угнетением биоэнергетических процессов в клетках, снижением их резистентности. Этанол способствует фиброзу мелких сосудов с нарушением микроциркуляции, образованию белковых преципитатов в ацинусах и мелких протоках поджелудочной железы, которые в дальнейшем кальцифицируются.
Схема патогенеза хронического панкреатита
| |||||||
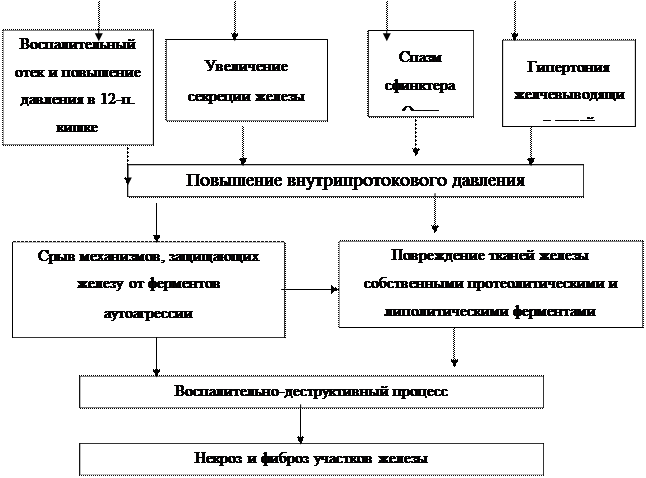 | |||||||
 |  | ||||||
Классификация хронического панкреатита
Марсельско-римская классификация (1988) предусматривает выделение следующих форм хронического панкреатита:
1. Кальцифицирующий панкреатит.
2. Обструктивный панкреатит.
3. Воспалительный (паренхиматозный)
4. Фиброзно-индуративный.
Хронические кисты и псевдокисты поджелудочной железы (рассматриваются как осложнения панкреатита).
· Хронический кальцифицирующий панкреатит – наиболее частая форма, на ее долю приходится от 49 до 95% всех панкреатитов. В этиологии этой формы чаще всего злоупотребление алкоголем, низкое содержание белка в диете, могут быть наследственные формы заболевания, лекарственное поражение железы (сульфаниламиды, цитостатики, тиазиды и др.)
· Хронический обструктивный панкреатит – вторая по частоте форма хронического панкреатита. Чаще развивается у женщин с патологией желчевыводящих путей, сопровождающейся их обструкцией (камни, стриктуры, опухоли). При этом белковые преципитаты присутствуют в меньшем количестве, кальцинаты единичные, но развивается атрофия и фиброз железы ниже уровня обструкции, с дальнейшим диффузным прогрессированием
· Хронический воспалительный (паренхиматозный) панкреатит – возникает редко. Характеризуется воспалительными изменениями железы, инфильтрацией клеток мононуклеарами, с дальнейшей атрофией и фиброзом.
Предложено также несколько вариантов клинических классификаций ХП – по А.С. Логинову (1980г.): рецидивирующий панкреатит, с постоянным болевым синдромом, латентный или безболевой, псевдотуморозный; по А.В. Калинину (2002г.): интерстициальный (подострый), паренхиматозный (рецидивирующий), фиброзно-склеротический, кистозный и гиперпластический (псевдотуморозный), но эти классификации не являются общепринятыми.
В МКБ –10 выделяются:
1.ХП алкогольной этиологии. Шифр К86.0
2. Другие ХП. Шифр. К86.1
Последняя классификация является статистической и не подменяет клинико-морфологическую.








