5. Подкладной резиновый круг, помещенный в чехол.
6. Ватно-марлевые круги - 5 шт.
7. Раствор камфорного спирта 10 % или 0,5 % раствор нашатырного спирта, или 1%-2 % спиртовой раствор танина.
8. Подушки, наполненные поролоном или губкой.
9. Полотенце.
Возможные проблемы пациента: Невозможность самоухода.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
1. Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
2. Выполните гигиеническую обработку рук.
3. Наденьте перчатки и фартук.
4. Осмотрите кожу пациента в местах возможного образования пролежней.
5. Обмойте эти участки кожи теплой водой утром и вечером и по мере необходимости.
6. Протирайте их ватным тампоном, смоченным 10 % раствором камфорного спирта или 0,5 % раствором нашатырного спирта или 1%-2% спиртовым раствором танина. Протирая кожу, этим же тампоном делайте легкий массаж.
7. Следите, чтобы на простыне не было крошек, складок.
8. Меняйте немедленно мокрое или загрязненное белье.
9. Используйте подушки наполненные поролоном или губкой для уменьшения давления на кожу в местах соприкосновения пациента с кроватью (или под крестец и копчик подкладывайте резиновый круг, помещенный в чехол, а под пятки, локти, затылок - ватно-марлевые круги) или используйте противопролежневый матрац.
10. Снимите перчатки и фартук, обработайте их в соответствии с требованиями санэпидрежима.
11. Вымойте руки.
Оценка достигнутых результатов: У пациента нет пролежней.
32. Набор в шприц лекарственного раствора из ампулы и флакона.
НАБОР ЛЕКАРСТВЕННЫХ СРЕДСТВ ИЗ ФЛАКОНА
Цель: лечебная.
Оснащение:
- флаконы с антибиотиками;
- ампулы или флаконы с водой для разведения;
- пинцет в стерильной ёмкости;
- стерильный лоток;
- лоток для сброса отходов класса Б
- стерильные одноразовые шприцы;
- иглы для набора лекарств;
- стерильные ватные шарики/салфетки, этиловый спирт 70 % или антисептический раствор;
- лоток для использованного материала.
ПОСЛЕДОВАТЕЛЬНОСТЬ ВЫПОЛНЕНИЯ:
- Выполните гигиеническую обработку рук, наденьте перчатки
- Проверить срок годности, наименование, дозировку, процентную концентрацию, способ введения лекарственных средств (соответственно листу врачебного назначения)
- Пинцетом или ножницами снять металлический диск с флакона, положить в лоток для использованного материала.
- Взять стерильным пинцетом ватные шарики/салфетки из стерильной упаковки, выложить на стерильный лоток, смачиваем 70 % этиловым спиртом или антисептическим раствором.
- Обработать влажным шариком/салфеткой резиновую пробку флакона и оставить его на пробке.
- Обработать влажным шариком/салфеткой ампулу с растворителем, подпилить, обработать влажным шариком/салфеткой ампулу с растворителем и вскрыть.
- Набрать в шприц из расчета 0,5 мл растворителя на 100 000 ЕД а/б (стандартное разведение).
- Проколоть резиновую пробку флакона с а/б иглой со шприцем и ввести растворитель.
- Отсоединить цилиндр шприца от иглы (игла остается во флаконе), осторожно встряхнуть флакон до полного растворения порошка а/б.
- Вновь присоединяем шприц и набираем необходимую дозу а/б, отсоединяем шприц и надеваем иглу для введения лекарственного средства, вытесняем пузырьки воздуха, надеваем колпачок.
- Кладем шприц в стерильный лоток, влажные шарики/салфетки кладем возле цилиндра.
НАБОР ЛЕКАРСТВЕННЫХ СРЕДСТВ ИЗ АМПУЛЫ
Цель: лечебная и диагностическая.
Показания: По назначению врача.
Оснащение:
- ампулы с лекарственными средствами;
- шприцы, иглы;
- стерильные ватные шарики/салфетки;
- этиловый спирт 70 % или антисептический раствор;
- стерильный лоток
- лоток для сброса отходов класса Б.
ПОСЛЕДОВАТЕЛЬНОСТЬ ВЫПОЛНЕНИЯ:
- Выполните гигиеническую обработку рук, наденьте перчатки
- Проверить срок годности, наименование, дозировку, процентную концентрацию, способ введения лекарственных средств (соответственно листу врачебного назначения)
- Вынимаем ампулу и уточняем, нет ли помутнения, сверяем наименование лекарства, дозировку с листом назначения.
- Встряхиваем ампулу так, чтобы раствор оказался в широкой её части, ставим на стол.
- Проводим сборку шприца.
- Берём стерильным пинцетом ватные шарики/салфетки из стерильной упаковки на стерильный лоток, смачиваем их 70 % этиловым спиртом или антисептическим раствором, а затем обрабатывает узкую часть ампулы в направлении от широкой части к узкой.
- Пилочкой надпиливаем узкую часть ампулы, тем же шариком/салфеткой обрабатывает ампулу и отламываем (кладем в лоток для использованного материала). Если на ампуле имеется специальное обозначение для отламывания кончика ампулы надпиливание не требуется.
- Вскрытую ампулу ставим на стол.
- Заранее приготовленный шприц берём в правую руку, придерживая муфту иглы указательным пальцем, а цилиндр - большим и мизинцем. Ампулу берём в левую руку между 2 и 3 пальцами, переворачивая вверх дном, поднимая на уровень глаз.
- Не касаясь краёв ампулы, ввести иглу в ампулу на 0,5 мм.
- В левую руку перехватываем цилиндр шприца:
- большим пальцем и мизинцем обхватываем цилиндр;
- безымянным пальцем фиксируем муфту иглы.
- Правой рукой оттягиваем поршень на себя, набираем необходимую дозу, выпускаем воздух из шприца в ампулу.
- Меняем иглу. Пинцетом надевает другую иглу для инъекции, фиксирует её, проверяет проходимость иглы, не снимая с неё колпачок.
- Готовый шприц кладем в стерильный лоток, шарики рядом с цилиндром.
33. Разведение антибиотиков
Цель: Развести антибиотики.
Показания: По назначению врача.
Противопоказания: Индивидуальная непереносимость.
Оснащение:
- Шприцы стерильные.
- Иглы стерильные для в/м инъекций и для набора лекарственных веществ.
- Стерильный раствор хлорида натрия 0,9%.
- Стерильные ватные шарики/салфетки
- Спирт 70% или антисептический раствор.
- Флаконы с антибиотиками.
- Стерильный лоток.
- Лоток для сброса отходов класса Б
- Пилочки.
- Пинцет не стерильный (или ножницы).
- Пинцет стерильный.
- Полотенце.
Последовательность действий с обеспечением безопасности окружающей среды:
- Выполните гигиеническую обработку рук, наденьте перчатки
- Возьмите флакон с антибиотиком.
- Прочтите надпись на флаконе (название, доза, срок годности).
- Вскройте алюминиевую крышку в центре не стерильным пинцетом.
- Обработайте влажным шариком/салфеткой резиновую пробку.
- Возьмите ампулу с растворителем 0,9 % раствор хлорида натрия, прочтите еще раз название.
- Обработайте ампулу влажным шариком/салфеткой.
- Надпилите, обработайте влажным шариком/салфеткой и вскройте ампулу с растворителем.
- Наберите в шприц нужное количество растворителя из расчета 1 мл (0,5 мл) растворителя на каждые 100 000 ЕД. антибиотика.
- Возьмите флакон и введите в него набранный растворитель.
- Отсоедините шприц, иглу оставьте во флаконе.
- Встряхните флакон с иглой до полного растворения антибиотика.
- Наденьте иглу с флаконом на подыгольный конус шприца.
- Поднимите флакон вверх дном и наберите содержимое флакона или его часть в шприц.
- Снимите флакон вместе с иглой с подыгольного конуса шприца.
- Наденьте и закрепите на подыгольном конусе шприца иглу для в/м инъекций.
- Проверьте проходимость этой иглы, пропустив немного раствора через иглу.
Оценка достигнутых результатов: Антибиотики разведены согласно назначению врача.
34. Внутрикожная инъекция.
Цель: Ввести внутрикожно лекарственное вещество.
Показания: По назначению врача.
Противопоказания: Выявляются в процессе обследования.
Оснащение:
- Шприц стерильный 1 мл (туберкулиновый).
- Иглы стерильные для в/к инъекции и для набора лекарственных веществ.
- Лекарственные вещества для введения (сыворотки, аллергены, анатоксины, антибиотики и др.).
- Спирт 70 % или антисептический раствор.
- Стерильные ватные шарики/салфетки.
- Пинцет стерильный.
- Пилочки.
- Перчатки резиновые.
- Стерильный лоток.
- Лоток для сброса отходов класса Б
- Полотенце.
Возможные проблемы пациента:
- Непереносимость лекарственного вещества.
- Страх инъекции.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Информируйте пациента о вводимом лекарственном веществе.
- Помогите пациенту занять нужное положение.
- Выполните гигиеническую обработку рук, наденьте перчатки
- Соберите шприц и наберите в него нужное количество лекарственного вещества.
- Обработайте инъекционное поле последовательно, двукратно, стерильным шариком/салфеткой, смоченным кожным антисептиком. Время обеззараживания должно соответствовать рекомендациям, изложенным в методических указаниях/инструкции по применению конкретного средства
- Обхватите левой рукой предплечье пациента снаружи и натяните кожу в месте инъекции.
- Возьмите шприц с иглой в правую руку.
- Введите в кожу конец иглы, держа ее срезом вверх почти параллельно коже.
- Перенесите на поршень левую руку и введите назначенную дозу лекарственного вещества.
- Извлеките быстрым движением иглу и приложите сухой стерильный шарик/салфетку.
- Обработайте шприц, иглы, использованные шарики в соответствии с требованиями санэпидрежима.
- Объясните пациенту, что на место инъекции не должна попадать вода в течение определенного времени (если инъекция выполнялась с диагностической целью).
Оценка достигнутых результатов: Лекарственное вещество введено внутрикожно.
Примечания. Внутрикожная инъекция делается в среднюю треть внутренней поверхности предплечья. Пробу читает врач или специально обученная медицинская сестра.
35. Подкожная инъекция.
Цель: Ввести лекарственное вещество подкожно.
Показание: По назначению врача.
Противопоказание: Индивидуальная непереносимость вводимого лекарственного вещества.
Оснащение:
- Шприц стерильный 1-2 мл.
- Ампулы с лекарственным веществом.
- Лоток стерильный.
- Лоток для сброса отходов класса Б
- Иглы стерильные для подкожного введения и набора лекарственного вещества.
- Стерильные ватные шарики/салфетки.
- Спирт 70% или антисептический раствор.
- Пилочки.
- Перчатки резиновые.
- Емкости с дез. растворами.
- Полотенце.
Возможные проблемы пациента:
- Страх перед инъекцией.
- Индивидуальная непереносимость вводимого лекарственного вещества.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Сообщите пациенту необходимую информацию о лекарственном препарате.
- Помогите пациенту занять нужное положение.
- Обнажите у пациента место инъекции.
- Выполните гигиеническую обработку рук, наденьте перчатки.
- Наберите в шприц назначенное лекарственное вещество.
- Определите место инъекции.
- Обработайте инъекционное поле последовательно, двукратно, стерильным шариком/салфеткой, смоченным кожным антисептиком. Время обеззараживания должно соответствовать рекомендациям, изложенным в методических указаниях/инструкции по применению конкретного средства
- Выпустите воздух из шприца.
- Возьмите шприц в правую руку, вторым пальцем придерживайте муфту иглы, пятым пальцем поршень, а остальными цилиндр.
- Возьмите кожу в месте инъекции в складку первым и вторым пальцами левой руки.
- Введите иглу под кожу в основание кожной складки под углом 30-45 градусов к поверхности кожи срезом вверх на 2/3 длины иглы.
- Перенесите левую руку на поршень.
- Оттяните слегка поршень на себя, убедитесь, что игла не попала в сосуд (отсутствие крови в шприце).
- Введите медленно лекарственное вещество.
- Прижмите сухим стерильным шариком/салфеткой место инъекции и быстрым движением извлеките иглу.
- Спросите пациента о самочувствии.
- Снимите перчатки.
- Обработайте шприц, иглу, шарики/салфетки, перчатки в соответствии с требованиями санэпидрежима.
- Вымойте руки.
Оценка достигнутых результатов: Лекарственное вещество введено подкожно.
Примечания. Места для подкожных инъекций:
Верхняя наружная поверхность плеча.
Верхняя наружная поверхность бедра.
Подлопаточная область.
Передняя брюшная стенка.
36. Внутримышечная инъекция.
Цель: Ввести лекарственный препарат внутримышечно.
Показания: По назначению врача, в соответствии с листом назначений.
Противопоказания. Выявляются в процессе обследования: непереносимость лекарственных веществ.
Оснащение:
- Стерильный лоток.
- Лоток для использованных шприцов.
- Стерильный шприц со стерильными иглами.
- Лекарственное вещество.
- Стерильные ватные шариками/салфетки в упаковке.
- Спирт 70% или антисептический раствор.
Возможные проблемы пациента:
- Пациент негативно настроен к вмешательству.
- Инфильтрат или другое поражение кожи на месте предстоящей инъекции.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируете пациента о вводимом лекарственном препарате;
- Спросите пациента, не нужно ли его отгородить ширмой (если он в палате не один).
- Помогите пациенту принять нужное положение.
- Помогите пациенту освободить от одежды область инъекции.
- Выполните гигиеническую обработку рук.
- Наденьте перчатки.
- Определите место инъекции.
- Обработайте инъекционное поле последовательно, двукратно, стерильным шариком/салфеткой, смоченным кожным антисептиком. Время обеззараживания должно соответствовать рекомендациям, изложенным в методических указаниях/инструкции по применению конкретного средства
- Выпустите воздух из шприца.
- Возьмите шприц в правую руку, расположите его перпендикулярно к поверхности тела пациента, 2-м пальцем придержите поршень, 5-й расположите на канюле иглы, остальные пальцы на цилиндре.
- Фиксируйте кожу на месте прокола.
- Введите иглу в мышцу под углом 90 градусов на 2/3 длины иглы.
- Оттяните левой рукой поршень на себя, убедитесь в отсутствии крови в шприце (обязательно при введении масляных растворов).
- Введите лекарственное вещество.
- Прижмите сухим стерильным шариком/салфеткой место инъекции.
- Извлеките быстрым движением шприц с иглой.
- Положите шприц в лоток для использованных инструментов.
- Помогите пациенту занять удобное для него положение.
- Обработайте шприц, иглы, шарики, перчатки в соответствии с требованиями санэпидрежима.
- Вымойте руки.
Оценка результатов: Назначенный лекарственный препарат введен в/м.
Примечания:
- Внутримышечную инъекцию производят в верхний наружный квадрант ягодицы и среднюю треть наружной поверхности бедра (латеральная широкая мышца бедра).
- Зону, пригодную для инъекции, можно установить по костным ориентирам. Для этого мысленно проведите линию от остистого отростка пятого поясничного позвонка к большому вертелу бедренной кости. Седалищный нерв расположен ниже этой линии, и инъекцию можно делать выше нее.
- При выполнении инъекции у маленьких детей и истощенных взрослых следует взять кожу и мышцу в складку, чтобы быть уверенным, что лекарственный препарат попал именно в мышцу.
- Масляные растворы перед введением необходимо подогреть на водяной бане до температуры 38° С.
- Бициллин (антибиотик пролонгированного действия) разводить физиологическим раствором (меньше пенится), вводить сразу же, так как суспензия быстро кристаллизируется.
- После введения масляных растворов и бициллина к месту инъекции приложить грелку.
37. Внутривенное вливание.
Цель: быстрейшее достижение лечебного эффекта, диагностическая, ведение лекарственных средств с питательной целью.
Показания: По назначению врача, в соответствии с листом назначений.
Противопоказания. Выявляются в процессе обследования: непереносимость лекарственных веществ.
Оснащение:
· шприц 10-20 мл;
· игла для инъекции (0840);
· игла для набора растворителя (0840);
· резиновый жгут;
· клеёнчатая подушечка;
· салфетки;
· маска;
· стерильный лоток;
· стерильные ватные шарики;
· спирт этиловый 70 % или антисептический раствор;
· очки или пластиковый экран;
· перчатки;
· лекарственное средство;
· ёмкость с дезинфицирующим раствором.
Места инъекции:
· вены локтевого сгиба (классическое место);
· предплечья;
· кисти рук;
· вены свода черепа (у детей).
ПОСЛЕДОВАТЕЛЬНОСТЬ ВЫПОЛНЕНИЯ:
· Выполните гигиеническую обработку рук.
· Уточнить у пациента аллергоанамнез, сверить лекарственное средство с листом врачебного назначения, дать необходимую информацию о манипуляции.
· Подготовить лекарственное средство и растворитель к работе.
· Собрать шприц, присоединив иглу для набора лекарственного средства, набрать назначенную дозу и добрать до 10-20 мл растворителя (по назначению).
· Сменить иглу для инъекции, удалить воздух (не снимая колпачок).
· На стерильный лоток поместить готовый шприц и несколько стерильных спиртовых шариков. Накрыть стерильной салфеткой.
· Надеть маску, очки.
· Обработать руки антисептическим раствором, надеть перчатки.
· Предложить пациенту сесть или лечь так, чтобы пунктируемая вена была хорошо доступна.
· Под локтевой сгиб, пациента подложить клеёнчатую подушечку.
· Выше места инъекции, поверх одежды или салфетки, наложить резиновый жгут так, чтобы пульс на периферических артериях сохранился, кожа ниже жгута стала слегка цианотична. Концы жгута направить вверх, а петлю - вниз, поверхность ладони кверху.
· Попросить пациента несколько раз сжать и разжать кулак, затем зажать. Определить наиболее наполненную вену и место пункции.
- Обработайте инъекционное поле последовательно, двукратно, стерильным шариком/салфеткой, смоченным кожным антисептиком. Время обеззараживания должно соответствовать рекомендациям, изложенным в методических указаниях/инструкции по применению конкретного средства. К месту пункции положить стерильную салфетку (для выведения на неё иглы из вены).
· Взять шприц в правую руку (указательный палец на канюле иглы, остальные на цилиндре, срез иглы направить вверх). Проследите, чтобы в шприце не было воздуха.
· Большим пальцем левой руки натянуть кожу вниз, ниже места пункции на 2-3 см, зафиксировать вену.
· Проколоть кожу, держа шприц под углом 30 , осторожно ввести иглу на 1/3 длины, параллельно вене до ощущения попадания в «пустоту».
· Левой рукой потянуть поршень «на себя», если в цилиндре появилась кровь, то игла в вене.
· Левой рукой развязать жгут за один из свободных концов, попросить пациента разжать кулак.
· Медленно ввести лекарственное средство, оставив в шприце 1-2 мл раствора. Наблюдать за состоянием пациента.
· Левой рукой слегка прижать к месту инъекции 3 ватный шарик, смоченный спиртом, быстрым движением извлечь иглу вместе с салфеткой.
· Попросить пациента прижать шарик, согнув руку в локтевом суставе, подержать 3-5 минут (можно зафиксировать шарик бинтом). Поинтересоваться самочувствием пациента.
· После остановки кровотечения из места пункции, забрать у пациента шарик для дезинфекции.
· Провести этап дезинфекции использованного материала, шприцев, игл.
· Снять перчатки, погрузить в дезинфекционный раствор.
· Вымыть руки.
Оценка достигнутых результатов: Лекарственное вещество введено внутривенно.
38. Заполнение системы для внутривенного капельного введения лекарственных веществ, проведение внутривенного капельного вливания.
Цель: введение лекарственных средств с лечебной или питательной целью.
Показания: По назначению врача, в соответствии с листом назначений.
Оснащение:
- всё необходимое для инъекции;
- система однократного применения;
- лекарственное средство во флаконах, ампулах;
- шприцы;
- иглы разных размеров;
- штатив для инфузии;
- резиновый жгут;
- стерильные салфетки;
- лейкопластырь;
- стерильная маска;
- очки или пластиковый экран;
- стерильные перчатки;
- этиловый спирт 70 % или антисептический раствор;
- стерильный лоток.
Места инъекции:
- вены локтевого сгиба;
- предплечья;
- кисти;
- стопы; подключичная вена.
ПОСЛЕДОВАТЕЛЬНОСТЬ ВЫПОЛНЕНИЯ:
- Выполните гигиеническую обработку рук.
- Уточнить у пациента аллергоанамнез. Сверить лекарственное средство с листом врачебного назначения, дать необходимую информацию о манипуляции.
- Подготовить к работе флакон и ампулы с лекарственным средством - проверить срок годности, поставить дату вскрытия стерильного флакона.
- Набрать в шприц лекарственное средство и ввести его во флакон через резиновую пробку (по стандарту).
- Проверить капельную систему (герметичность, срок годности).
- Вскрыть пакет и извлечь рукой систему из упаковки на стерильный лоток (салфетку).
- Снять колпачок с иглы воздуховода и ввести её во флакон до упора, зафиксировать трубку воздуховода вдоль флакона так, чтобы её конец был на уровне дна.
- Снять колпачок с иглы для флакона капельной системы и ввести в пробку до упора.
- Закрыть зажим системы.
- Перевернуть флакон вверх дном и закрепить на стойке-штативе, держать иглу для пациента в правой (левой) руке.
- Снять инъекционную иглу с колпачком, положить в стерильный лоток.
- Открыть зажим (не полностью) и заполнить капельницу до половины объема, держа её горизонтально.
- Закрыть зажим. Возвратить капельницу в исходное (вертикальное) положение.
- Открыть зажим и заполнить систему по всей длине жидкостью до полного вытеснения воздуха (над лотком).
- Закрыть зажим, зафиксировать систему на штативе и присоединить инъекционную иглу с колпачком.
- На стойке-штативе фиксируют 2-3 полоски лейкопластыря.
- Надеть маску, очки.
- Обработать руки антисептическим раствором, надеть стерильные перчатки.
- Под локтевой сгиб пациента подложить клеёнчатую подушечку.
- Выше локтевого сгиба, поверх одежды или салфетки, наложить резиновый жгут с сохранением пульса. Обработайте место пункции вены двумя шариками, смоченными спиртом, движением снизу вверх
- Правой рукой снять со штатива систему, снять колпачок с иглы, приоткрыть зажим системы (чтобы их просвета иглы появилась капля вводимого раствора). Большим пальцем левой руки натяните кожу вниз, ниже места пункции, зафиксируйте вену и проведите пункцию (в системе должна показаться кровь).
- Снимите жгут, попросите пациента разжать кулак.
- Понаблюдайте за введением, чтобы жидкость не поступала под кожу и установить скорость введения лекарственного средства (по назначению врача, т.е. количество капель в минуту).
- Фиксируйте канюлю иглы лейкопластырем.
- В течение вливания следить за самочувствием пациента, несколько раз заходить в палату.
- После завершения инфузии закрыть зажим, убрать лейкопластырь, к месту пункции слегка прижать ватный спиртовой шарик, и извлечь иглу.
- Левой рукой помочь согнуть пациенту руку в локтевом сгибе.
- Через 3-5 минут убрать у пациента окровавленный шарик и замочить в емкости с дезинфицирующим раствором.
- Провести этап дезинфекции использованного материала, системы (её разрезать ножницами в дезинфицирующем растворе на кусочки по 10 см).
- Снять перчатки, замочить в дезинфицирующем растворе.
- Вымыть руки.
39. Проведение промывания желудка толстым зондом.
Цель: удалить из желудка его содержимое.
Показания:
- отравление недоброкачественной пищей, лекарствами, алкоголем.
Противопоказания:
- кровотечения из ЖКТ;
- воспалительные заболевания с изъязвлениями в полости рта и глотки.
Оснащение:
- стерильная система для промывания желудка (2 толстых стерильных желудочных зонда, соединенных стеклянной трубкой, слепой конец у одного зонда срезан);
- стеклянная воронка 0,5-1 л;
- таз для промывных вод;
- фартук клеенчатый – 2 шт.;
- полотенце;
- салфетки;
- стерильная емкость для промывных вод;
- вода комнатной температуры – 10 л;
- кружка;
- стерильные перчатки;
- лоток для оснащения;
- емкость с дезинфицирующим раствором;
- стерильный глицерин;
- шприц Жанэ;
- фонендоскоп.
ПОСЛЕДОВАТЕЛЬНОСТЬ ВЫПОЛНЕНИЯ:
- Объяснить пациенту ход и цели предстоящей процедуры (если он в сознании).
- Подготовить необходимое оснащение.
- Выполните гигиеническую обработку рук, наденте перчатки
- Надеть фартук на себя и пациента.
- Усадить пациента на стул, голову немного наклонить вперед.
- Приставить таз к ногам пациента – слева от него, справа – ведро с водой.
- Измерить зондом расстояние до желудка (от мечевидного отростка до кончика носа через ухо), поставить метку.
- Смочить слепой конец зонда стерильным глицерином и предложить пациенту открыть рот.
- Взять зонд в правую руку на расстояние 10 см от закругленного конца, встать справа от пациента, положить конец зонда на корень языка.
- Предложить пациенту делать глотательные движения, глубоко дышать носом. Зонд ввести до метки медленно и равномерно.
- Убедиться в правильном местонахождении зонда в желудке: вести в желудок около 20 мл воздуха с помощью шприца Жанэ, выслушивая при этом эпигастральную область.
- Соединить зонд со стеклянной трубкой и присоединить воронку.
- Опустить воронку ниже уровня желудка, слегка наклонив ее, налить воду кружкой.
- Медленно поднять воронку вверх на 1 метр от пола или на 30 см выше рта пациента. Как только вода достигнет устья воронки, опустить ее до уровня колен пациента и слить содержимое в таз (или в стерильную емкость на исследование).
- Повторить промывание до получения чистых промывных вод.
- Отсоединить воронку и извлечь зонд из желудка, обернув его салфеткой.
- Погрузить загрязненные предметы в емкость с дезинфицирующим раствором, в том числе и фартук.
- Дать пациенту прополоскать рот, обтереть вокруг рта салфеткой.
- Отправить в лабораторию 200 мл промывных вод на исследование.
- Снять перчатки, погрузить в дезинфицирующий раствор.
- Вымыть руки.
40. Введение газоотводной трубки.
Цель: Вывести газы из кишечника.
Показания:
- Метеоризм.
- Атония кишечника после операции на ЖКТ.
Противопоказания. Кровотечение.
Оснащение:
- Стерильная газоотводная трубка.
- Перчатки.
- Судно.
- Клеенка.
- Стерильный вазелин.
- Стерильный шпатель
- Салфетка.
- Полотенце, мыло.
- Емкости для дезинфекции.
- Ширма.
Возможные проблемы пациента:
- Негативное отношение пациента.
- Психологический дискомфорт при проведении процедуры и др.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Отгородите пациента ширмой.
- Выполните гигиеническую обработку рук, наденте перчатки
- Смажьте узкий конец трубки вазелином.
- Подстелите клеенку.
- Уложите пациента на левый бок с приведенными к животу ногами.
- Разведите левой рукой ягодицы пациента и осторожно вращательными движениями введите газоотводную трубку на глубину 20 - 30 см. Первые 3 - 4 см по направлению к пупку, а остальные параллельно позвоночнику.
- Опустите наружный конец газоотводной трубки в подкладное судно или мочеприемник, заполненные на 1/3 водой, что обеспечит наблюдение за выделениями из кишечника.
- Накройте пациента простыней или одеялом.
- Извлеките газоотводную трубку по достижении эффекта.
- Оботрите заднепроходное отверстие салфеткой.
- Обработайте газоотводную трубку, перчатки, лоток, судно, клеенку в соответствии с требованиями санэпидрежима
- Вымойте руки.
Оценка достигнутых результатов. Из кишечника отошли газы, улучшилось самочувствие пациента.
Примечания.
- Положение пациента должно быть индивидуальным, удобным.
- При длительном применении газоотводной трубки делается перерыв на 20-30 минут и вводится чистая газоотводная трубка.
41. Постановка очистительной клизмы.
Цель: Очистить нижний отдел толстого кишечника от каловых масс и газов.
Показания:
- Задержка стула.
- Отравления.
- Подготовка к рентгенологическому и эндоскопическому исследованиям желудка, кишечника, почек.
- Перед операциями, родами, абортами.
- Перед введением лекарственной клизмы.
Противопоказания:
- Воспалительные заболевания в области заднего прохода.
- Кровоточащий геморрой.
- Выпадение прямой кишки.
- Опухоли прямой кишки.
- Желудочное и кишечное кровотечение.
- Острый аппендицит, перитонит.
Оснащение:
- Стерильная система, состоящая из: кружки Эсмарха, соединительной трубки длиной 1,5 м с вентилем или зажимом, стерильного ректального наконечника.
- Вода комнатной температуры 1-1,5 л.
- Клеенка.
- Перчатки.
- Халат.
- Фартук.
- Полотенце.
- Штатив.
- Таз.
- Стерильные вазелин и шпатель.
- Емкости для дезинфекции.
Возможные проблемы пациента:
- Психологический дискомфорт при проведении процедуры.
- Негативное отношение к данному вмешательству.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Выполните гигиеническую обработку рук
- Наденьте перчатки, халат, фартук.
- Налейте в кружку Эсмарха 1-1,5 литра воды комнатной температуры.
- Заполните систему водой.
- Подвесьте кружку Эсмарха на штатив на высоту 75-100 см.
- Уложите пациента на левый бок на кушетку, покрытую клеенкой, свисающей в таз.
- Попросите пациента согнуть ноги в коленях и подтянуть к животу.
- Выпустите воздух из системы.
- Смажьте наконечник вазелином.
- Встаньте слева от пациента.
- Разведите левой рукой ягодицы пациента.
- Введите правой рукой легкими вращательными движениями наконечник в прямую кишку, первые 3-4 см наконечника по направлению к пупку, а затем на 5-8 см параллельно позвоночнику.
- Откройте вентиль (или зажим) и отрегулируйте поступление жидкости в кишечник.
- Попросите пациента в этот момент расслабиться и медленно подышать животом.
- Закройте вентиль или наложите зажим на резиновую трубку, оставив на дне кружки Эсмарха небольшое количество воды.
- Извлеките наконечник.
- Попросите пациента удерживать воду в кишечнике в течение 5-10 минут.
- Сопроводите пациента в туалетную комнату.
- Разберите систему и погрузите ее в дезинфицирующий раствор.
- Снимите перчатки, фартук и халат.
- Обработайте разобранную систему, перчатки, фартук и наконечник в соответствии с требованиями санэпидрежима.
- Вымойте руки.
Примечание. При необходимости подмойте пациента.
Оценка достигнутых результатов: Получены каловые массы.
Примечание: при жалобе пациента на боль спастического характера прекратить введение раствора пока боль не утихнет. Предложить глубоко дышать.
42. Постановка сифонной клизмы.
Цель. Промыть кишечник.
Показания. Необходимость промывания кишечника:
- При отравлениях;
- По назначению врача;
- Подготовка к операции на кишечнике.
Противопоказания:
- Кишечное кровотечение.
- Другие выявляются в процессе обследования врачом и медицинской сестрой.
Оснащение. Система, состоящая из:
- Стерильные резиновые кишечные трубки - 2, соединенные смотровым стеклом.
- Воронка, вместительностью 1 л.
- Вода 37 градусов Цельсия - 10 л (другие растворы по назначению врача).
- Ведро или таз для сбора промывных вод.
- Клеенка, фартук.
- Перчатки.
- Стерильные вазелин и шпатель.
- Емкости для дезинфекции.
Возможные проблемы пациента:
- Психологический дискомфорт перед и при проведении процедуры (страх, стыдливость и т.д.), агрессивное состояние, эпилептический статус.
- Негативное отношение к данному вмешательству.
- Боли внизу живота.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Выполните гигиеническую обработку рук.
- Наденьте перчатки, халат, фартук.
- Соберите систему.
- Смажьте вазелином слепой конец трубки.
- Уложите пациента на левый бок с согнутыми в коленях ногами, приведенными к животу.
- Разведите ягодицы пациента и вращательными движениями введите слепой конец трубки в кишечник в начале по направлению к пупку на глубину 4 см, а затем на глубину 20 - 40 см.
- Опустите воронку ниже уровня тела пациента.
- Наклоните ее и медленно наполните водой.
- Поднимите медленно воронку вверх на 1 м выше тела пациента.
- Опустите воронку ниже тела пациента, как только уровень убывающей воды достигнет сужения воронки.
- Слейте содержимое воронки в таз.
- Наполните вновь воронку водой.
- Повторите процедуру несколько раз до появления чистых промывных вод.
- Отсоедините воронку, и конец трубки опустите на 20 минут в таз для дальнейшего отхождения газов и воды.
- Обработайте систему в разобранном виде, перчатки, фартук в соответствии с требованиями санэпидрежима.
Оценка достигнутых результатов. Кишечник промыт, получены "чистые" воды.
43. Постановка масляной и гипертонической клизмы.
ПОСТАНОВКА МАСЛЯНОЙ КЛИЗМЫ
Цель: Ввести 100-200 мл растительного масла 37-38º градусов Цельсия, через 8-12 часов - наличие стула.
Показания: Запор.
Противопоказания: Выявляются в процессе обследования врачом и медицинской сестрой.
Оснащение:
- Грушевидный баллон.
- Стерильные вазелин и шпатель.
- Стерильное растительное масло t =37-38º градусов Цельсия, 100-200 мл.
- Стерильная газоотводная трубка.
- Водяной термометр.
- Перчатки.
- Фартук.
- Халат.
- Клеенка.
- Марлевые салфетки.
- Емкости для дезинфекции.
- Ширма.
Возможные проблемы пациента:
- Психологический дискомфорт при проведении процедуры;
- Метеоризм.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Выполните гигиеническую обработку рук.
- Отгородите пациента ширмой.
- Наденьте халат, фартук, перчатки.
- Постелите на кушетку клеенку.
- Уложите пациента на левый бок с согнутыми в коленях ногами и слегка приведенными к животу.
- Введите в прямую кишку газоотводную трубку, смазанную вазелином на глубину 3-4 см по направлению к пупку и на 10-15 см параллельно позвоночнику.
- Наберите масло в баллончик.
- Выпустите воздух из резинового баллончика.
- Присоедините его к газоотводной трубке.
- Введите медленно подогретое растительное масло 100-200 мл.
- Извлеките одномоментно, не разжимая резинового баллончика, газоотводную трубку с баллончиком.
- Положите марлевую салфетку между ягодицами пациента.
- Обработайте газоотводную трубку, резиновый баллончик, перчатки, фартук в соответствии с требованиями санэпидрежима.
Оценка достигнутых результатов:
- Масло введено.
- Наличие стула у пациента через 8-12 часов.
Примечание: Строго контролируйте температуру масла.
ПОСТАНОВКА ГИПЕРТОНИЕСКОЙ КЛИЗМЫ
Цель: Поставить гипертоническую клизму и очистить кишечник от каловых масс.
Показания:
- Запоры, связанные с атонией кишечника.
- Запоры при общих отеках.
- Неэффективность очистительной клизмы.
Противопоказания:
- Воспаление в прямой кишке.
- Трещины заднего прохода.
Оснащение:
- Стерильный грушевидный баллон.
- Раствор магния сульфата 25% 100-200 мл, температура 37º градусов Цельсия.
- Стерильные вазелин и шпатель.
- Стерильная газоотводная трубка.
- Перчатки.
- Фартук,
- Халат.
- Клеенка.
- Водяной термометр.
- Емкости для дезинфекции.
- Полотенце.
Возможные проблемы пациента.
- Психологический дискомфорт при проведении процедуры.
- Возможны боли при введении солевого раствора внизу живота.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Выполните гигиеническую обработку рук.
- Наденьте халат, фартук, перчатки.
- Постелите на кушетку клеенку.
- Уложите пациента на левый бок с согнутыми в коленях ногами и слегка приведенными к животу.
- Наберите в баллончик раствор магния сульфата 25% 100-200 мл, предварительно подогретый до 37º градусов Цельсия.
- Введите в прямую кишку газоотводную трубку, смазанную вазелином на глубину 3-4 см по направлению к пупку, а затем на 10 - 15 см параллельно позвоночнику.
- Выпустите воздух из резинового баллончика и присоедините его к газоотводной трубке.
- Введите медленно солевой раствор.
- Извлеките одномоментно, не разжимая резинового баллончика, газоотводную трубку с баллончиком.
- Попросите пациента полежать 10-30 минут.
- Сопроводите пациента в туалетную комнату или подайте судно.
- Обработайте газоотводную трубку, баллончик, перчатки, клеенку, фартук в соответствии с требованиями санэпидрежима.
- Вымойте руки.
Оценка достигнутых результатов. Поставлена гипертоническая клизма и получены жидкие каловые массы.
44. Постановка лекарственной клизмы.
Цель: Введение в прямую кишку жидких лекарственных средств.
Показания. По назначению врача.
Противопоказания. Выявляются в процессе обследования врачом и медицинской сестрой.
Оснащение.
- Упаковка суппозитория.
- Ширма.
- Перчатки.
- Емкость для дезинфекции.
- Полотенце.
- Клеенки.
Возможные проблемы пациента:
- Психологические.
- Невозможность самоухода.
Последовательность действий с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Достаньте из холодильника упаковку суппозитория,
- Прочтите название и срок годности.
- Отгородите пациента ширмой (если в палате он не один).
- Подложите под пациента клеенку.
- Уложите пациента на левый бок с согнутыми в коленях ногами,
- Наденьте перчатки.
- Вскройте оболочку, в которую упакован суппозиторий, не извлекая суппозитория из оболочки.
- Попросите пациента расслабиться, разведите ягодицы одной рукой, а другой введите суппозиторий в анальное отверстие (оболочка останется у вас в руке).
- Предложите пациенту принять удобное положение для него.
- Снимите перчатки.
- Обработайте их в соответствии с требованиями санэпидрежима.
- Уберите ширму.
- Вымойте руки.
Оценка достигнутых результатов: Суппозитории введены в прямую кишку.
45. Проведение реанимационных мероприятий (непрямой массаж сердца, искусственное дыхание)
Данный алгоритм основан на Европейских рекомендациях по сердечно-легочной реанимации (Deakin C.D., Nolan J.P., Sund K., Koster R.W. European Resuscitation Council Guidelines for Resuscitation 2010. Section 3. Electrical therapies: Automated external defibrillators, defibrillation, cardioversion and pacing // Resuscitation. — 2010. — V. 81. — P. 1293-1304.)
Три главных задачи при сердечно-легочной реанимации (ABC):
A (airway) — восстановление проходимости дыхательных путей;
В (breath ing ) — проведение искусственной вентиляции легких;
С (circulation) — поддержание кровообращения посредством проведения непрямого массажа сердца
1. Убедиться в безопасности для себя, пострадавшего и окружающих; устранить возможные риски.
2. Проверить реакцию пострадавшего: аккуратно встряхнуть его за плечи и громко спросить “Что с Вами?”. Проверить наличие пульса на сонной артерии. Проверить наличие дыхания.
Признаки клинической смерти:
1. Остановка кровообращения (отсутствие пульсации на магистральных артериях);
2. Отсутствие самостоятельного дыхания (нет экскурсий грудной клетки);
3. Отсутствие сознания;
4. Широкие зрачки;
5. Арефлексия (нет корнеального рефлекса и реакции зрачков на свет);
6. Кожные покровы (бледность, акроцианоз).
1. Принять решение:
Ø если пострадавший реагирует – оставить его в том же положении, попытаться выяснить причины происходящего и позвать на помощь, регулярно оценивать состояние пострадавшего;
Ø если пострадавший не реагирует – громко позвать на помощь, вызвать реанимационную бригаду, повернуть на спину и открыть дыхательные пути путем запрокидывания головы и подтягивания подбородка – рукой нужно надавить на лоб, а другой рукой подтянуть подбородок. Альтернативный способ – запрокидывание головы путем подведения одной руки под шею больного, а другой – на лоб пострадавшего.
Ø поддерживая дыхательные пути открытыми необходимо увидеть, услышать и почувствовать дыхание, наблюдая за движениями грудной клетки, прислушиваясь к шуму дыхания и ощущая движение воздуха на своей щеке. Исследование продолжать не более 10 сек.
2. Принять решение:
· дыхание нормальное,
· ненормальное или отсутствует.
Необходимо помнить о том, что у 40% пострадавших в первые минуты после остановки кровообращения может развиваться агональное дыхание (редкие, короткие, глубокие судорожные дыхательные движения) или другие патологические типы дыхания. Агональное дыхание может возникнуть во время проведения компрессий грудной клетки как признак улучшения перфузии головного мозга, но не признак восстановления спонтанного кровообращения. Если возникают сомнения в характере дыхания – вести себя так, как будто дыхание патологическое. Таким образом, отсутствие сознания и дыхания (или патологическое дыхание) – признаки остановки кровообращения и показания к началу сердечно-легочной реанимации (СЛР).
3. Принять решение:
а) если пострадавший дышит нормально – поместить его в боковое стабильное положение, вызвать скорую помощь, регулярно оценивать состояние и наличие нормального дыхания;
б) если у пострадавшего патологический тип дыхания или оно отсутствует – попросить окружающих вызвать помощь и принести автоматический наружный дефибриллятор (или сделать это самостоятельно по мобильному телефону). Вы можете покинуть пострадавшего для доставки автоматического наружного дефибриллятора только в том случае, если он в шаговой доступности.
Начать компрессии грудной клетки:
• положить пациента на твердую поверхность;
• встать на колени сбоку от пострадавшего;
• расположить основание одной ладони на грудной клетке пострадавшего (на нижнюю треть грудины по срединной линии);
• расположить основание другой ладони поверх первой ладони;
• сомкнуть пальцы рук в замок и удостовериться, что вы не оказываете давление на ребра; выгнуть руки в локтевых суставах; не оказывать давление на верхнюю часть живота;
• расположить корпус тела вертикально над грудной клеткой пострадавшего и надавить на глубину как минимум на 5 см, но не более 6 см;
• обеспечивать полную декомпрессию грудной клетки без потери контакта рук с грудиной после каждой компрессии;
• продолжать компрессии грудной клетки с частотой около 100 в мин (критерием эффективности закрытого массажа сердца считают появление пульсовых толчков на сонных артериях, изменение цвета кожных покровов);
• компрессии и декомпрессии грудной клетки должны занимать равное время;
• компрессии грудной клетки следует проводить только на жесткой поверхности.
• при выполнении СЛР в ограниченных по площади пространствах, компрессии возможно выполнять через голову пострадавшего или, при наличии двух спасателей, стоя над пострадавшим с расставленными ногами.
•Компрессии грудной клетки необходимо сочетать с искусственными вдохами (“изо рта в рот”, “изо рта в нос”, “изо рта в трахеостому”):
Начать искусственную вентиляцию легких:
• после 30 компрессий открыть дыхательные пути, как было описано выше;
• зажать крылья носа большим и указательным пальцами руки, расположенной на лбу;
• открыть рот, подтягивая подбородок;
• сделать глубокий вдох и плотно охватить своими губами рот пострадавшего и произвести равномерный выдох в течение 1 сек, наблюдая при этом за подъемом грудной клетки, что соответствует дыхательному объему около 500-600 мл (признак эффективного вдоха); избегать форсированных вдохов;
• поддерживая дыхательные пути открытыми, приподнять свою голову и наблюдать за тем, как грудная клетка опускается на выдохе;
4. Принять решение: если первый искусственный вдох оказался неэффективным, перед следующим вдохом необходимо удалить инородные тела изо рта пострадавшего, проверить адекватность открывания дыхательных путей;
• сделать еще один искусственный вдох. Всего необходимо сделать 2 искусственных вдоха, которые должны занять не более 5 сек..
• После этого сделать 30 компрессий грудной клетки и далее продолжать СЛР в соотношении компрессии: вентиляции 30:2. Компрессии грудной клетки должны выполняться с минимальными перерывами.
СЛР двумя реаниматорами: один - выполняет компрессии грудной клетки, другой – искусственную вентиляцию легких. Реаниматор, выполняющий компрессии грудной клетки, громко считает количество компрессий и отдает команду второму реаниматору на выполнение 2-х вдохов. Реаниматоры меняются местами каждые 2 мин, соотношение компрессии: вентиляции 30:2.
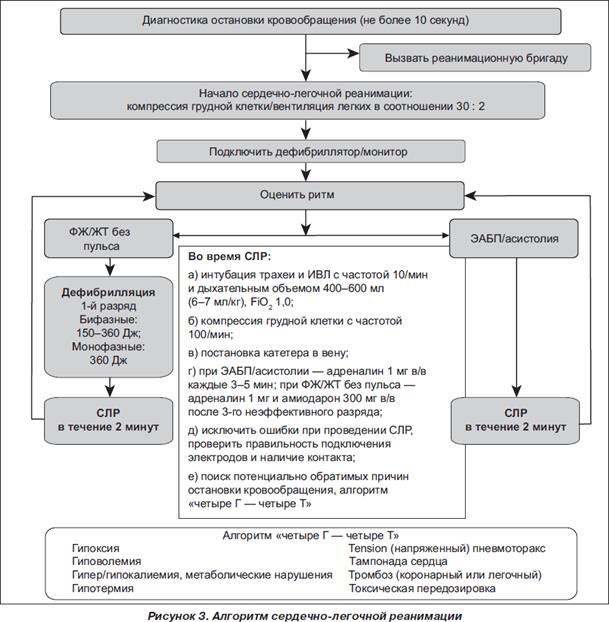
Продолжайте проведение сердечно-легочной реанимации до появления признаков жизни (спонтанное дыхание, пульс, рефлексы, движение) или до прибытия бригады скорой помощи.
5. Реанимационные мероприятия прекращают при неэффективности реанимационных
мероприятий, направленных на восстановление жизненно важных функций в течение 30 мин.
СЛР более 30 минут проводят в случаях гипотермии, утопления в ледяной воде и передозировке лекарственных препаратов.








