23.Первый период родов. Клиника, ведение.
_________________________________________________________________
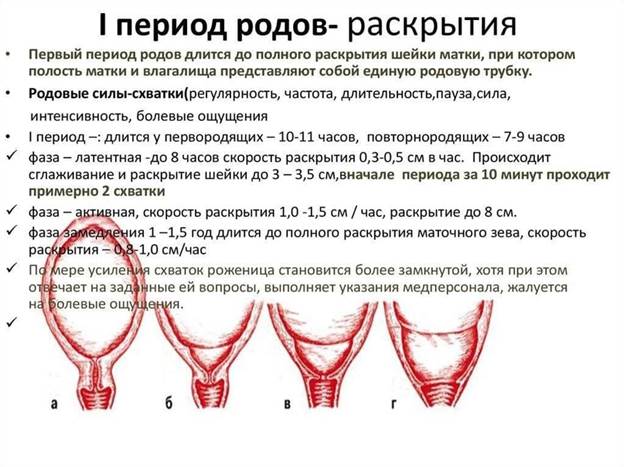
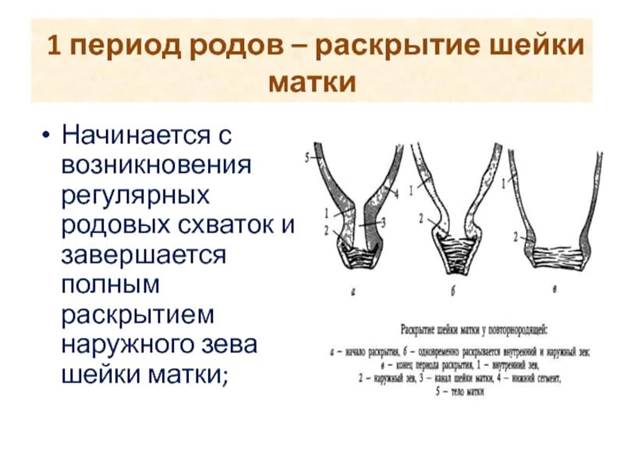
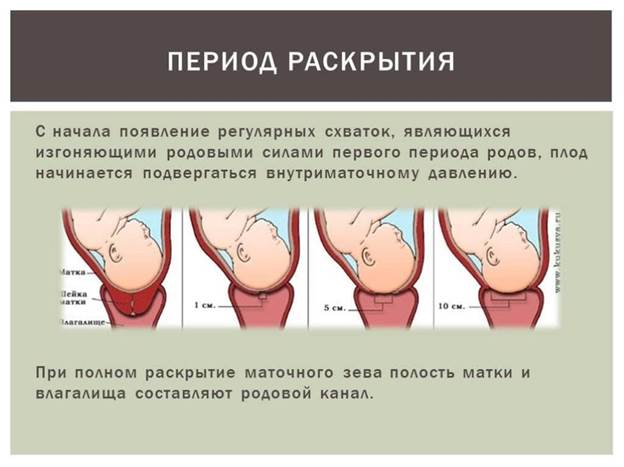
I период родов
Контроль за состоянием роженицы: общее состояние, жалобы, степень болевых ощущений, наличие головокружения, головной боли, нарушений зрения и др.
• Исследование пульса и артериального давления на периферических артериях не реже 1 раза в час
• Измерение температуры тела не реже 1 раза в 4 часа
• Оценка мочевыделительной функции и состояния мочевого пузыря (мочеиспускание не реже 1 раза в 4 часа, при отсутствии самостоятельного мочеиспускания – выведение мочи катетером, количество, цвет мочи, примесь крови)
• Оценка сократительной активности матки: тонус, частота, продолжительность, сила, болезненность не реже 1 раза в 2 часа
• Определение высоты стояния предлежащей части плода не реже 1 раза в 2 часа
• Кардиотокография плода при поступлении в течение 40 мин-1 часа, далее в прерывистом режиме по 20-30 минут, после излития околоплодных вод, после проведения обезболивания родов и при открытии маточного зева более 8см.
• При отсутствии кардиотокографии сердцебиение плода выслушивается при помощи стетоскопа в течение 30 сек-1 минуты каждые 15 – 30 минут, а также после излития вод, появлении кровяных выделений, ухудшении состоянии роженицы.
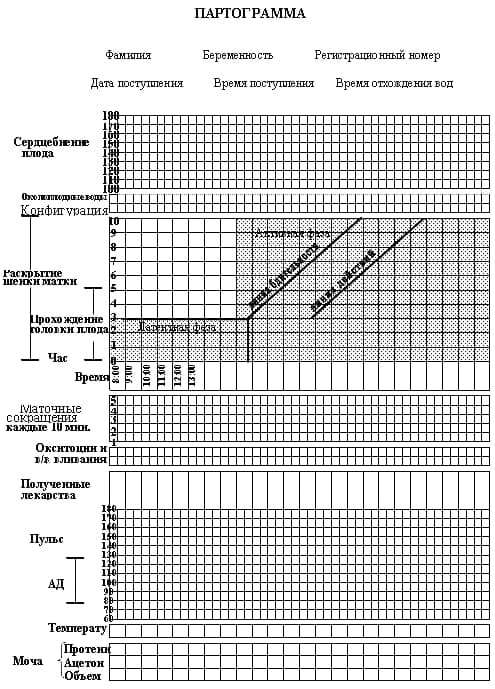
• Ведение партограммы
• Запись дневников в истории родов проводится не реже чем каждые 2- 3 часа.
• Влагалищное исследование: при излитии околоплодных вод, перед обезболиванием, каждые 4 часа в течение родов; при изменении акушерской ситуации (ухудшение состояния роженицы, нарушение сердцебиения плода, появление кровяных выделений из половых путей, ослабление или чрезмерное усиление родовой деятельности и пр.)
• Амниотомия (раскрытие шейки матки более 6 см, плоский плодный пузырь)
• Для исключения повторных венопункций и обеспечения срочной инфузии при возникновении экстренной необходимости в периферическую вену устанавливается постоянный внутривенный катетер
• Внутривенное введение лекарственных средств (спазмолитики, обезболивающие препараты )
• Внутримышечное введение лекарственных средств (спазмолитики, обезболивающие препараты)
• Ректальное введение лекарственных средств (спазмолитики)
• Осмотр врачом-анестезиологом (перед обезболиванием и в процессе обезболивания – по протоколу обезболивания)
• Обезболивание родов (эпидуральная аналгезия или наркотические анальгетики - по протоколу обезболивания) *- введение лекарственных средств не применяется рутинно.
Первый период родов длится от начала первых регулярных схваток (не реже 1 в 10 минут) до полного раскрытия шейки матки и является наиболее продолжительным. У первородящих он составляет от 5-6 до 14 часов, а у повторнородящих от 4-5 до 9 часов.



1 из 9
24. Биомеханизм родов при переднем и заднем видах затылочного вставления
Затылочное предлежание - такое предлежание, когда головка плода находится в согнутом состоянии и наиболее низко расположенной областью ее является затылок. Роды в затылочном предлежании составляют около 96% всех родов. При затылочном предлежании может быть передний и задний вид. Передний вид чаще наблюдают при первой позиции, задний – при второй.
Вступление головки во вход таза совершается таким образом, что стреловидный шов располагается по срединной линии (по оси таза) - на одинаковом расстоянии от лонного сочленения и мыса - синклитическое (осевое) вставление. Иногда наблюдается асинклитическое вставление головки. Асинклитизм может быть передним, когда головка вставляется передней теменной костью глубже, чем задней (стреловидный шов располагается ближе к мысу), и задним, когда головка вставляется задней теменной костью глубже, чем передней (стреловидный шов ближе к лонному сочленению). В дальнейшем, при физиологическом течении родов, когда схватки усиливаются, направление давления на плод меняется и, в связи с этим, асинклитизм устраняется.
После того, как головка опустилась до узкой части полости малого таза, встретившееся здесь препятствие вызывает усиление родовой деятельности, а вместе с этим усиление и различных движений плода.








