Тема: Сестринский процесс при пиелонефрите у детей и хронической болезни почек.
Лекция №22
Тема: Сестринский процесс при пиелонефрите у детей и хронической болезни почек.
Знать:
- Определение пиелонефрита причины, клинические проявления, методы диагностики,
- Проблемы пациента, организацию и методы оказания
сестринской помощи при заболеваниях почек и мочевыводящих путей;
Уметь:
- Осуществлять сестринский процесс при пиелонефрите у детей.
План.
1.Пиелонефрит: определение, этиология, классификация, клиника,
д иагностика.
2.Основные принципы лечения.
3. Осуществление сестринского процесса при пиелонефрите у детей.
1.Пиелонефрит: определение, этиология, классификация, клиника,
д иагностика.
Пиелонефрит–это неспецифическое заболевание почек, при котором поражается чашечно-лоханочная система и интерстициальная ткань с последующим поражением почек и почечных лоханок. 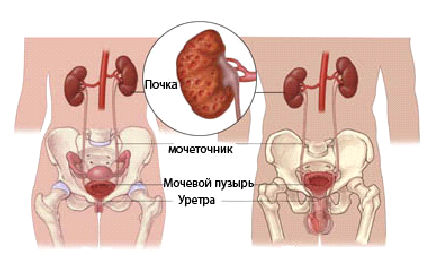
Пиелонефритом болеют дети в любом возрасте. Девочки болеют в 2 раза чаще, чем мальчики, однако на первом году жизни частота среди мальчиков и девочек одинакова.
Основными причинами пиелонефрита являются:
1. Бактериальные и вирусные инфекции острого и хронического характера
2. Нарушение реактивности организма
3. Повреждение интерстициальной ткани почки врожденного или приобретенного характер
Заболевание развивается при проникновении патогенной микрофлоры
(Enterobakter – 80,2%, E. coli - 40-60%, Klebsiella – 7-20%, Proteus – 9-15%,
Staphylococcus – 14%, Streptococcus – 10%, бактериально-вирусные ассоциациии др.) в лоханку и паренхиму почек. Наиболее тяжелые формы пиелонефрита выявляются при высеве из мочи Klebsiella pneumoniae, E. coli Proteus rettgeri, Ent. cloacae. В таких случаях пиелонефрит характеризуется рецидивирующим течением с периодами неполной ремиссии, рецидивы протекают с высокой лихорадкой, массивным длительным сохранением возбудителя в моче, несмотря на антибактериальную терапию. Может быть и вирусная природа пиелонефрита: аденовирус, вирус гриппа, вирус Коксаки, цитомегаловирус и др. (большинство нефрологов
рассматривают вирусы как фактор, способствующий бактериальной инфекции).
Заболевание может вызываться урогенитальным хламидиозом, уреаплазмозом, микоплазмозом, особенно у детей с вульвитом, вульвовагинитом, уретритом, баланопоститом. Грибковое
поражение мочевыводящих путей, как правило, встречается у детей с иммунодефицитными состояниями (недоношенных, внутриутробным инфицированием, пороками развития, длительное время получавших иммуносупрессивную терапию).
Классификация пиелонефрита у детей
По форме
Первичный (не обструктивный)
Вторичный (обструктивный)
По течению: острый и
хронический
а) рецидивирующий
б) латентный
1. Активная стадия
2.Частичная клинико- лабораторная ремиссия
3. Полная клинико- лабораторная ремиссия
1. Сохранные функции почек
2. Парциальное нарушение функции почек
3. Хроническая почечная недостаточность
Клиника
В клинической картине доминирует синдром общей интоксикации, который имеет следующие проявления:
- температура тела достигает 38 - 40 ° С,
- слабость, вялость, беспокойство,
- нарушение сна,
- головная боль,
Начало: острое или постепенное, со скрытым течением
- предшествующие за 7-21 день инфекция или переохлаждение, стресс
- у новорожденных - плохой прирост веса, мраморность кожи, анорексия, диспепсические явления, раздражительность, длительная желтуха, судороги
- признаки дегидратации (снижение тургора кожи, ее сухость, тахикардия, жажда)
- для девушек - рецидивирующий вульвит, вульвовагинит, энтеробиоз
Иногда над синдромом общей интоксикации в клинической картине преобладает желудочно - кишечный синдром, характеризующийся:
- тошнотой и рвотой,
- болью в животе,
- диареей,
- с развитием кишечного токсикоза и эксикоза.
Может проявляться урологический синдром (болевой), для которого характерна боль в пояснице или нижней части живота. Для выявления этого синдрома в случае стертой клинической картины можно применить выявления симптома Пастернацкого - усиление боли при перкуссии в области проекции почек.
Также наблюдается дизурический синдром:
- болезненные мочеиспускания,
- мочеиспускания частые, малыми порциями.
Для диагностики пиелонефрита важное значение имеет мочевой синдром, при котором появляются:
- мутная моча с хлопьями и осадком,
- нейтрофильная лейкоцитурия,
- бактериурия (более 100 тыс. микробных тел в 1 мл мочи),
- протеинурия (до 1%),
- эритроцитурия не характерна, но в поле зрения могут быть эритроциты (до 10).
Таким образом, для клинической картины острого пиелонефрита характерны синдромы:
- общей интоксикации,
- желудочно - кишечный,
- урологический (болевой),
- дизурическими,
- мочевой.
Диагностика
• ОАК: нейтрофильный лейкоцитоз со сдвигом влево, увеличение СОЭ
• ОАМ
• Анализ мочи по Нечипоренко: повышение количества лейкоцитов
• Посев мочи на флору и чувствительность к а/б
• УЗИ почек
• Рентгенологические исследования: в/в урография, цистоуретрография
• Цистоскопия
• Консультация уролога, девочкам - гинеколога
2.Основные принципы лечения.
В активной стадии заболевания и в начале обратного развития лечение осуществляется в условиях стационара (в нефрологическом отделении) и включает режим, диету, назначение этиотропных, патогенетических, симптоматических средств, нормализацию уродинамики, повышение защитных сил организма.
В активную стадию - постельный режим до уменьшения симптомов интоксикации, затем - полупостельнй режим, постепенное включение лечебной физкультуры.
В период ремиссии - общий режим по возрасту, с ограничением длительного ортостатической нагрузки, исключением переохлаждения.
Диетотерапия
Лечебное питание: стол №5, при нарушении функции почек - стол №7а, 7.
Ограничение соли - при наличии нарушения функции почек и / или артериальной гипертензии.
Ограничение мяса - при нарушении функции почек.
Употребление жидкости
Рекомендована водная нагрузка из расчета 25-50 мл / кг / сут (достаточность питьевого режима оценивается по величине диуреза - 1,5-2 л) под контролем своевременного опорожнения мочевого пузыря (не реже 1 раза в 2-3 часа).
Прием жидкости ограничивается при нарушении функции почек, гипертензии, обструктивной уропатии.
Питьевой режим включает чай, щелочную минеральную воду, чистую воду, компоты (из сухофруктов), молочные продукты, фитотерапию. При щелочной реакции мочи показаны - морсы, напитки из клюквы, брусники и др.
Антибактериальная терапия
Основная терапия.
Стартовая терапия длится 10-14 суток. При отсутствии результатов посева мочи и антибиотикограммы следует помнить, что препарат эмпирической терапии должен
- действовать на возбудителя, который чаще всего встречается.
- не являться нефротоксическим,
- иметь преимущественно бактерицидным эффектом,
- создавать терапевтические концентрации в почечной паренхиме и мочи.
Препаратами первого ряда являются
- «защищенные пенициллины" (амоксициллин / клавунат, ампициллин / сульбактам),
- цефалоспорины II-III поколения (цефуроксим, цефаклор, цефтриаксон, цефотаксим, цефтазидим, цефоперазон),
- фторхинолоны * 2-4 поколения (левофлоксацин, офлоксацин, ципрофлоксацин, моксифлоксацин),
- триметоприм / сульфаметаксозол или триметоприм / Сульфаметрол.
* Не рекомендуется назначение у детей до 12 лет в связи с возможным влиянием на формирование костно-хрящевой системы.
При сохранении интоксикации, гипертермии, патологического мочевого синдрома более 3 суток проводят замену препарата (желательно с учетом чувствительности). К альтернативным препаратам относят
- цефалоспорины IV поколения (цефпиром, цефепим),
- комбинированные препараты - цефоперазон / сульбактам,
- аминогликозиды (нетромицин, амикацин, гентамицин, тобрамицин).
Кроме того, выделяют антибактериальные препараты резерва - карбапенемы (имипенем, меропенем), уреидопенициллины (тикарцилин / клавунат, пиперациллин / тазобактам), гликопептиды (ванкомицин, Таргоцид), фосфомицин. При сопутствующей урогенитальной инфекции используются соответствующие препараты - орнидазол (тиберал), нитроимидазола, макролиды (рокситромицин, мидекамицин, азу
Сестринская деятельность при работе с детьми с пиелонефритом:
1. Оценка состояния и наблюдение за ребенком в динамике
2. Наблюдение за физическими свойствами мочи (цвет, прозрачность, количество)
3. Контроль за соблюдением режима физической активности пациента (строгий постельный режим в остром периоде, щадящий с ограничениями физической нагрузки на весь период болезни)
4. Контроль за соблюдением диеты и водного режима (стол № 5)
5. Уход за кожей и слизистыми
6.Выполнение назначений врача (антибактериальные препараты, дезинтоксикационные препараты, препараты нитрофуранового ряда, витамины, десенсибилизирующие препараты, симптоматические средства, фитотерапия.

1. Обследование пациента.
Субъективное обследование.
· Жалобы при поступлении
· Анамнез заболевания
· Анамнез жизни
Объективное обследование.
· Сознание: ясное, спутанное, потеря сознания.
· Положение в постели: активное, пассивное.
· Состояние кожных покровов и слизистых: обычной окраски, бледные, гиперемированные, влажные, сухие.
· Дыхание: без изменения.
· Пульс: тахикардия.
· АД: в норме, гипертензия.
· Органы пищеварения: нарушение аппетита.
· Осмотр полости рта: слизистые суховаты, язык обложен белым налетом.
· Живот: боли в поясничной области, боли в животе
· Характер стула: оформленный.
· Нервная система: головная боль, слабость.
· Сон: нарушен, сонливость.
· Диурез: Полиурия, олигурия.
· Признаки обезвоживания: отсутствуют, умеренно выражены.
2. Выявление проблем пациента.
Действительные проблемы:
· Боли в поясничной области, животе
· Полиурия, Олигурия
· Энурез
· Чувство озноба из за высокой температуры
· Чувство жара из за высокой температуры
· Слабость, вялость, сонливость из за симптомов интоксикации
· Снижение аппетита
· Нарушение сна из-за головной боли
· Дискомфорт из-за ночного недержания мочи
· Дефицит самоухода при осуществлении личной гигиены из за слабости
· Снижение двигательной активности из-за симптомов интоксикации
· Страх перед предстоящим диагностическим исследованием
· Дефицит знания о заболевании
Потенциальные проблемы:
· Риск развития осложнений
· Риск травматизма
· Риск развития пролежней
3.Планирование сестринских вмешательств.
4.Реализация плана сестринских вмешательств.
Зависимые действия медсестры:
· По назначению врача медсестра отбирает материал для лабораторного исследования:
1. Моча для различных исследований (общий анализ, проба по Зимницкому, по Нечипоренко, бактериологическое исследование, определение суточного диуреза)
2. Кровь на биохимическое исследование
· По назначению врача медсестра обеспечивает прием
( пероральный, внутримышечный, внутривенный) лекарственных препаратов пациентом и диету.
· Осуществляет постоянный контроль за самочувствием пациента, температурой, соблюдением пастельного режима, кратностью мочеиспускания, характером стула.
Независимые действия медсестры:
· Уход при различных состояниях пациента
· Наблюдение за реакцией пациента на лечение и адаптация его к условиям стационара
· Оказание доврачебной помощи
· Осуществление мероприятий по личной гигиене пациента
· Профилактика осложнений
· Профилактика внутрибольничной инфекции
Взаимозависимые действия медсестры:
Подготовка и участие в инструментальных обследованиях пациента
4. Оценка достигнутого результата.
· Сравнение достигнутого результата запланированного целью.









