Задание 3. Исследование вестибулярных и вегетативных реакций у человека при вращательной пробе в кресле Барами
Необходимое оборудование на 1 рабочее место:
1. Кресло Барани.
2. Сфигмотонометр (для измерения артериального давления).
3. Фонендоскоп.
Ход исследования:
Исследования проводят у человека. Испытуемый садится в кресло Барани, где у него измеряют артериальное давление, подсчитывают пульс, проверяют отсутствие нистагма, проводят пальце-носовую пробу (испытуемый с закрытыми глазами указательным пальцем должен дотронуться до кончика носа). Результаты измерений и исследований заносят в таблицу 2.
Таблица 2
| Тесты | До вращения | После вращений | |
| тотчас | через 2 мин. | ||
| Пульс Артериальное давление Пальце-носовая проба Нистагм Отклонения туловища в сторону Субъективные ощущения | |||

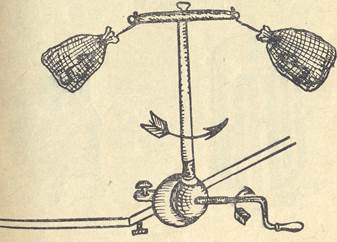
Затем испытуемый наклоняет голову вперед (под углом 90°), закрывает глаза, кресло вращают слева на право со скоростью 1 оборот за 2 сек, (рис. 20). Производят 10-15 оборотов. В тот момент когда кресло останавливают, испытуемый должен поднять голову, провести пальце-носовую пробу и, открыв глаза, фиксировать взгляд на какой-нибудь точке. При этом может появиться горизонтальный нистагм. Затем измеряют артериальное давление и подсчитывают пульс 2 раза с интервалом между измерениями в 2 мин. Результаты наблюдений заносят в таблицу.
Наблюдаемые реакции подвергают анализу с точки зрения их патогенеза.
Задание 4. Исследование влияния радиального ускорения на поведение и состояние мышей.
Необходимые животные и оборудование на 1 рабочее место:
1. Мыши – 2 гол.
2. Ручная центрифуга
3. Марлевые мешки для мышей.
Ход исследования:
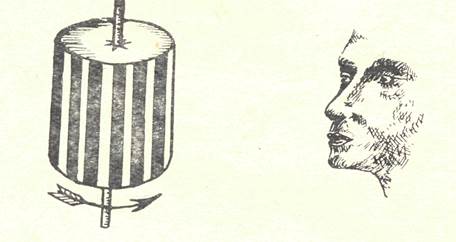
Мышей помещают в мешки, которые укрепляют на центрифуге. Вращают мышей в течение 10 сек. со скоростью 2-3 оборота в сек. После этого мышей быстро извлекают из мешков и помещают на демонстрационный стол. Наблюдают их «манежное» поведение, т.е. движение по кругу.
Выясняют патогенез этого явления.
Задание 5. Наблюдение оптокинетического нистагма у человека.
Необходимое оборудование на 1 рабочее место:
1. Барабан от кимографа.
2. Лента из чередующихся черных и белых полос шириной в 3 см, наклеенная на барабан.
Ход исследования:
Исследование проводят у человека. Испытуемого усаживают на расстоянии 50 см от барабана, на котором наклеена лента, состоящая из чередующихся черных и белых полос. Вращают барабан со скоростью 10 оборотов за 20 сек. У испытуемого возникает нистагм, противоположный вращению барабана.
Анализируют патогенез возникновения этого вида нистагма и рассматривают его рефлекторный путь.
Контрольные вопросы:
1. Современное представление о роли причин и условий в развитии болезни.
2. Классификация этиологических факторов
3. Понятие о патогенезе и саногенезе. Понятие о ведущем звене патогенеза. Изменение основного звена патогенеза в динамике заболеваний. Причинно-следственные отношения в патогенезе, понятие о “порочном круге”.
4. Влияние на организм пониженного и повышенного атмосферного давления.
5. Горная болезнь, механизм развития, отличия от высотной болезни.
6. Кессонная болезнь, механизм развития.
7. Понятие о кинетозах, виды кинетозов. Особенности действия различных видов ускорений на организм.
ЛИТЕРАТУРА
1. Патологическая физиология. Учебник. (Под. А.Д.Адо, В.И.Пыцкого, Г.В.Порядина, Ю.А.Владимирова)//М.:Триада -Х, 2001, С. 30-37.
2. Патофизиология. Учебник для мед.вузов /Под ред.В.В.Новицкого и Е.Д.Гольдберга.-Томск: Изд-во Том.ун-та, 2001. -С.31-37.
3. Литвицкий П.Ф. Патофизиология: Учебник: В 2 т.- М.: ГЭОТАР-МЕД, 2002. – Т. 1.- С 37-49.
4. Адо А.Д., Новицкий В. (ред). - Патологическая физиология (учебник) //Томск, 1994. - С. 18-50.
5. Зайчик А.Ш., Чурилов Л.П. - Основы общей патологии //С-Пб., 1999. - С. 26-46.
6. Экспериментальные модели в патологии: курс лекций/В.А. Черешнев, Е.И. Самоделкин, Т.В. Гаврилова, Ю.И. Шилов, М.В. Черешнева; Перм ун-т. – Пермь, 2006.- 190с.
7. Горизонтов П.Д., Сиротинин Н.Н. (ред) - Патологическая физиология экстремальных состояний (монография) //М., 1973. - С. 36-70.
8. Ефремов А.В., Порядин Г.В. - Основные понятия общей патофизиологии (методическое пособие) //М., 2000. - С. 8-10.
9. Коваленко Е.А., Лосев Н.И. - О проблеме болезни невесомости //Патофизиология и экспериментальная терапия. - 2000. - №2. - С. 9-12.
10. Вопросы тестового контроля и ситуационные задачи по патофизиологии (для студентов лечебного и педиатрического факультетов) //Оренбург, 2000. - С. 3-5.
11. Патофизиология в вопросах и ответах:- Учебное пособие. Под ред. проф.О.В. Молоткова.- Смоленск: САУ.-1999.- С. 47-64.
1.2. ОБЩАЯ ЭТИОЛОГИЯ
Термин «этиология» (от греч. aitia - причина, logos - учение) был введен древнегреческим философом-материалистом Демокритом. В древности это слово обозначало учение о болезнях вообще (Гален). В современном понимании этиология - учение о причинах и условиях возникновения и развития болезней.
1.2.1. Причины болезней
Несмотря на то что с глубокой древности и до наших дней вопрос о том, почему заболел человек, был в медицине одним из главных, к сожалению, и в настоящее время этиология остается, по выражению И.П. Павлова, «самым слабым отделом медицины».
Между тем очевидно, что без выявления причины болезни невозможно определить правильный путь ее профилактики и лечения.
Серьезная научная разработка проблем этиологии началась лишь в конце XIX в. благодаря бурному развитию биологии и медицины вообще и микробиологии в частности. Основным стимулом к этому послужила «Целлюлярная патология» Р. Вирхова, обосновавшая материальную природу возникающих при болезнях функциональных нарушений и побудившая исследователей к поиску конкретных материальных причин этих нарушений.
Революционный прорыв в микробиологии был связан с открытием целого ряда микроорганизмов - возбудителей инфекционных болезней человека (П. Эрлих, Р. Кох, Л. Пастер и др.). По идеалистическим представлениям о причинах и сущности болезней был нанесен удар, утвердились материалистические принципы детерминизма. В дальнейшем стали выявляться все новые и новые причины болезней. При этом долгое время считалось, что наличие причины (болезнетворного фактора) равнозначно наличию болезни, в то время как организму отводилась роль пассивного объекта при действии этого фактора. Этот период в развитии учения об этиологии обозначен как период механического детерминизма. Вскоре, однако, стало очевидным, что далеко не всегда наличие патогенного фактора приводит к возникновению болезни. Было доказано, что не менее важную роль в этом играют состояние организма (реактивность, пол, возраст, конституция, индивидуальные анатомо-физиологические особенности, наследственность), различного рода социально обусловленные (антисанитарные условия жизни, неполноценное питание, тяжелые условия труда, вредные привычки и пр.) и многие другие факторы, которые либо способствуют, либо, напротив, препятствуют возникновению болезни.
Так возникли два диаметрально противоположных взгляда в трактовке проблем этиологии: монокаузализм и кондиционализм. Представители монокаузализма утверждали, что определяющее значение в возникновении болезни имеет только ее основная (т.е. одна) причина (от monos - один, causa - причина), а все остальные факторы существенной роли не играют.
Сторонники кондиционализма (от conditio - условие) полагали, что болезнь вызывается комплексом условий, все они равны (эквипотенциальны) и выделить какую-то одну (главную) причину болезни не представляется возможным. Родоначальником кондиционализма был немецкий физиолог и философ Макс Ферворн (1863-1921),
утверждавший, что «понятие причины есть мистическое понятие», подлежащее изгнанию из точных наук. Концепции кондиционализма в той или иной степени придерживались крупнейшие отечественные патологи В.А. Оппель, С.С. Халатов, Н.Н. Аничков, И.В. Давыдовский и др.
С современных позиций обе точки зрения не могут рассматриваться как правильные: монокаузализм, совершенно справедливо выделяя главную причину болезни, полностью отрицает роль условий, в которых она возникает; кондиционализм же, напротив, отрицает ведущую роль основной (главной) причины болезни, полностью приравнивая ее к прочим условиям, делая тем самым невозможным изучение специфических факторов болезней и проведение этиотропной терапии.
Современные представления о причинности в патологии имеют три основных положения:
все явления в природе имеют свою причину; беспричинных явлений нет; причина материальна, она существует вне и независимо от нас.
Причина взаимодействует с организмом и, изменяя его, изменяется сама.
Причина сообщает процессу новое качество, т.е. среди множества факторов, влияющих на организм, именно она придает патологическому процессу новое качество.
Болезнь вызывается комплексом неравноценных факторов.
Следует выделять главный этиологический фактор (производящий, специфический) - это тот фактор, при отсутствии которого данное заболевание развиться не может ни при каких условиях. Например, крупозное воспаление легких возникает не только под влиянием заражения человека пневмококком. Заболеванию способствуют также простуда, утомление, отрицательные эмоции, недостаточное питание и др. Легко понять, однако, что без заражения пневмококком все указанные причины не смогут вызвать крупозное воспаление легких. Поэтому главным этиологическим фактором данного заболевания следует считать пневмококк.
Однако иногда выявить причину болезни трудно (некоторые опухоли, психические болезни). Считалось, например, что язва желудка развивается из-за нерегулярного и неправильного питания, в связи с неврозом, нарушениями функций вегетативной нервной системы, эндокринными расстройствами. Эти и многие другие наблюдения послужили поводом для представлений о по-
лиэтиологичности болезни. Положение это неверно. Оно возникло в результате недостаточности наших знаний о причинах некоторых болезней и их вариантов. Так, сравнительно недавно было доказано, что главным этиологическим фактором язвенной болезни является бактерия Helicobacter pylori.
Как указывалось, каждая болезнь имеет свою, только ей свойственную причину. По мере накопления знаний о причинах всех видов и подвидов болезней будут улучшаться их предупреждение и лечение. Многие болезни по мере выяснения их подлинных причин распадаются на новые подвиды, каждый из которых имеет свою отдельную причину.
Например, раньше существовала болезнь «кровоточивость» (геморрагический диатез). По мере установления причин, вызывающих отдельные проявления этого заболевания, выявились новые, совершенно самостоятельные формы болезни, характеризующиеся кровоточивостью (цинга, гемофилия, геморрагическая пурпура и др.). Подобным образом распался на самостоятельные заболевания со своими причинами нервно-артрический диатез (подагра, ревматизм, неинфекционный полиартрит и др.).
Причины (главные этиологические факторы) болезней делятся на внешние и внутренние. К внешним причинам относят механические, физические, химические, биологические и социальные факторы, к внутренним - нарушение в генотипе. Болезнь может быть обусловлена также дефицитом в окружающей среде или в организме веществ (факторов), необходимых для обеспечения нормальной жизнедеятельности (авитаминозы, голодание, иммунодефицитные состояния и др.).
На организм главный этиологический фактор может воздействовать опосредованно:
• через нервную систему - рефлекторно, изменяя функциональное состояние нервной системы, а также через возникновение парабиотического состояния или патологической доминанты. Парабиоз при длительном действии патогенного агента протекает в несколько стадий: а) уравнительная - когда на сильный и слабый раздражитель реакция одинакова; б) парадоксальная - когда на слабый раздражитель ответная реакция выше, чем на сильный; в) тормозная - отсутствие реакции на раздражитель;
• через эндокринную и гуморальную системы. Посредниками этого действия служат продукты распада поврежденной тка-
ни, медиаторы воспаления, различные биологически активные вещества и гормоны, выбрасываемые в кровь. В других случаях болезнетворный фактор оказывает прямое повреждающее действие, выполняя роль пускового механизма и затем исчезая (механическая травма, радиация); либо он продолжает оставаться в организме и детерминировать патогенез болезни на отдельных ее этапах или на всем ее протяжении, что наблюдается при инфекциях, отравлениях, глистных инвазиях. Следует отметить, что наличие главного этиологического фактора и даже воздействие его на организм далеко не всегда приводят к возникновению болезни. Этому способствует или, напротив, препятствует целый комплекс условий.
1.2.2. Условия возникновения и развития болезней
Факторы, влияющие на возникновение и развитие болезней, называются условиями возникновения болезни. В отличие от причинного фактора условия не являются обязательными для развития заболевания. При наличии причинного фактора болезнь может развиваться и без участия некоторых условий ее возникновения. Например, крупозная пневмония, вызываемая пневмококком сильной вирулентности, может развиться и без простуды, без ухудшения питания и др. условий. Различают условия, предрасполагающие к болезни или способствующие ее развитию и препятствующие возникновению болезни и ее развитию. Все они могут быть внутренними и внешними.
К внутренним или предрасполагающим условиям относят наследственное предрасположение к заболеванию, патологическую конституцию (диатез), ранний детский, пубертатный или старческий возраст.
К внешним условиям, способствующим развитию болезней, относят нарушения питания, переутомление, невротические состояния, ранее перенесенные болезни, плохой уход за больным.
К внутренним условиям, препятствующим развитию болезней, относят наследственные, расовые и конституциональные факторы, например видовой иммунитет человека к некоторым инфекционным заболеваниям животных. Человек не болеет чумой собак и кошек, пневмонией рогатого скота и многими другими инфекционными болезнями животных. Люди, страдающие серповидноклеточной анемией, не болеют малярией.
К внешним условиям, препятствующим развитию болезней, относят хорошее и рациональное питание, правильную организацию режима рабочего дня, физкультуру, а в случае заболевания - хороший уход за больным.
Установление главного (производящего, специфического) этиологического фактора, выделение условий, предрасполагающих к болезни или способствующих ее развитию, и условий, препятствующих возникновению болезни и ее развитию, абсолютно необходимо для разработки эффективных мер профилактики заболеваний, снижения заболеваемости и оздоровления населения.
1.3. ОБЩИЙ ПАТОГЕНЕЗ
1.3.1. Определение понятия «патогенез»
Общее учение о патогенезе (от греч. pathos - страдание, genesis - происхождение) - раздел патологической физиологии, изучающий общие закономерности возникновения, развития, течения и исхода заболеваний или механизмы развития болезней. Оно основывается на обобщенных данных изучения отдельных видов болезней и их групп (частная патология и клинические дисциплины), а также на результатах экспериментального воспроизведения (моделирование) болезней или отдельных их признаков у человека и животных. При этом устанавливается последовательность изменений в организме для каждого заболевания, выявляются причинно-следственные отношения между различными структурными, метаболическими и функциональными изменениями.
Иными словами, так называемые патогенетические факторы болезни - это те изменения в организме, которые возникают в ответ на действие главного этиологического фактора и в дальнейшем (даже при исчезновении болезнетворного агента) детерминируют развитие болезни.
Таким образом, если изучение этиологии дает возможность ответа на вопрос: «Почему возникла болезнь?», то конечным итогом изучения патогенеза должен быть ответ на вопрос: «Как она развивается?»
Главный (специфический) этиологический фактор действует как пусковой механизм развития болезни. Патогенез заболевания начинается с какого-либо первичного повреждения (Р. Вирхов)
или «разрушительного процесса» (И.М. Сеченов), «полома» (И.П. Павлов) клеток в той или иной части тела (патогенетический фактор первого порядка). В одних случаях начальное повреждение может быть грубым, хорошо различимым невооруженным глазом (травмы, ожоги, раны и пр.). В других случаях повреждения незаметны без применения специальных методов их обнаружения (повреждения на молекулярном уровне). Между этими крайними случаями имеются всевозможные переходы.
Изменения, возникшие первыми, сразу после воздействия болезнетворного агента, являются патогенетическими факторами первого порядка. В дальнейшем продукты повреждения тканей становятся источниками новых нарушений в процессе развития болезни, таким образом возникают патогенетические факторы второго, третьего, четвертого ... порядка и между ними формируются причинно-следственные связи.
Определение последовательной цепи причинно-следственных отношений при болезни крайне важно для проведения рациональной симптоматической и патогенетической терапии.
По своей природе патогенетические факторы делятся на гуморальные (например, такие медиаторы повреждения, как гистамин, серотонин, протеолитические ферменты), физико-химические изменения (сдвиг рН крови в сторону ацидоза или алкалоза, снижение онкотического давления, гиперили гипоосмия), нарушения нейроэндокринной регуляции функций организма (патологические рефлексы, развитие неврозов, гормональный дисбаланс) и др.
1.3.2. Основное звено и «порочный круг» в патогенезе болезней
При изучении механизма развития болезни чрезвычайно важно определить основное, главное звено в цепи возникающих нарушений - то изменение в организме (один из патогенетических факторов), которое определяет развитие остальных этапов патологического процесса. Для проведения рациональной патогенетической терапии необходимо оценить значение каждого из патогенетических факторов, выявить среди них как главные, так и второстепенные изменения. Патогенетическая терапия - это комплекс мер, направленных на прерывание цепи причинно-следственных отношений между различными структурными, метаболическими и функциональными нарушениями, возникающими в организме вследствие воздействия главного этиологического фактора, путем устранения
основного звена патогенеза. Устранение главного нарушения приводит к выздоровлению организма.
Так, стеноз левого атриовентрикулярного отверстия является основным звеном в цепи многих последующих нарушений: расширения левого предсердия, застоя крови в малом круге, нарушения функции правого желудочка, а затем застоя в большом круге кровообращения, кислородного голодания циркуляторного типа, одышки и др. Устранение этого звена путем митральной комиссуротомии ликвидирует все указанные нарушения.
Возникшее в ходе развития болезни нарушение функции органа или системы нередко само становится фактором (причиной), поддерживающим это нарушение, иными словами, причинно-следственные отношения меняются местами. Это положение в медицине называют «порочным кругом».
Например, резкое ухудшение транспорта кислорода при кровопотере приводит к недостаточности сердца, что еще больше ухудшает транспорт кислорода. Возникает «порочный круг» (рис. 1-2).
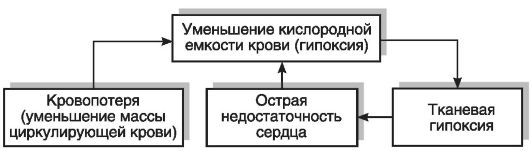 Рис. 1-2. «Порочный круг» при кровопотере
Рис. 1-2. «Порочный круг» при кровопотере
В нормальных условиях регуляция любого процесса основывается на том, что отклонение какого-либо управляемого параметра является стимулом возвращения его к норме. При патологии появившееся отклонение уровня функционирования органа или системы может, напротив, само поддерживать и усиливать себя.
1.3.3. Местные и общие, специфические и неспецифические реакции в патогенезе
В сложной цепи причинно-следственных отношений в развитии болезни выделяют местные и общие изменения. В то же время следует подчеркнуть, что абсолютно местных (локальных) процес-
сов в целостном организме не бывает. Практически при любой, казалось бы, локальной патологии (фурункул, пульпит, панариций и пр.) в патологический процесс, болезнь вовлекается весь организм. Тем не менее роль местных и общих явлений в патогенезе весьма различна.
Выделяют 4 варианта взаимосвязи местных и общих процессов в патогенезе:
1. В ответ на местное повреждение органа или ткани в результате общих реакций организма мобилизуются тканевые адаптивные механизмы, направленные на отграничение очага повреждения (например, грануляционный вал при воспалении, барьерная функция лимфоузлов). Вследствие этого основные параметры гомеостаза (температура тела, количество лейкоцитов и лейкоцитарная формула, скорость оседания эритроцитов (СОЭ), обмен веществ) могут не изменяться.
2. Местный процесс через рецепторный аппарат и поступление в кровь и лимфу биологически активных веществ вызывает развитие генерализованной реакции и определенные изменения основных параметров гомеостаза. В этом случае включаются приспособительные реакции, направленные на предупреждение развития общих патологических изменений в организме.
3. Генерализация местного процесса в тяжелых случаях может привести к срыву адаптивных и защитных реакций и в конечном счете - к общей интоксикации организма, сепсису, вплоть до летального исхода.
4. Локальные патологические изменения в органах и тканях могут развиться вторично на основе первичного генерализованного процесса (например, фурункул у больного сахарным диабетом, лейкемиды в коже при некоторых видах лейкозов и др.).
При развитии практически любой болезни можно выделить специфические и неспецифические механизмы ее формирования.
К неспецифическим механизмам относятся такие типовые патологические процессы, как воспаление, расстройство лимфоциркуляции, лихорадка, тромбоз и др., а также генерация активных форм кислорода, повышение проницаемости мембран и пр.
К специфическим механизмам относят активацию систем клеточного и гуморального иммунитета, обеспечивающую специфическую защиту в борьбе с попавшим в организм чужеродным объектом.
2.3. ДЕЙСТВИЕ БАРОМЕТРИЧЕСКОГО ДАВЛЕНИЯ
2.3.1. Действие пониженного барометрического давления. Горная (высотная) болезнь
Термин «высотная болезнь» описывает в основном церебральные и легочные синдромы, которые могут развиться у неакклима- ■визировавшихся людей вскоре после подъема на большую высоту. Человек испытывает действие пониженного барометрического давления (гипобарии) при восхождении на горы, при подъеме на высоту в негерметических летательных аппаратах, в специальных барокамерах. Возникающие при этом патологические изменения обусловлены двумя основными факторами - снижением атмосферного давления (декомпрессией) и уменьшением парциального давления кислорода во вдыхаемом воздухе. Характер же возникающих при гипобарии нарушений и степень их выраженности зависят от величины падения барометрического давления (табл. 2-2).
Таблица 2-2. Общее состояние организма при горной болезни в зависимости от атмосферного и парциального давления кислорода во вдыхаемом воздухе (рО2)
| Высота, м | Атмосферное давление, мм рт. ст. | рО2, мм рт. ст. | Состояние организма |
| 0-2500 | 760-560 | 159-117 | Хорошее |
| 2500-4000 | 560-462 | 117-97 | Без изменений |
| 4000-5000 | 462-405 | 97-85 | Первые симптомы высотной болезни |
| 5000-6000 | 405-354 | 85-74 | Значительно выраженная высотная болезнь |
| 6000-8000 | 354-267 | 74-56 | Резко выраженная высотная болезнь |
| Свыше 8000 | Меньше 250 | Меньше 52 | Без кислородных приборов пребывание несовместимо с жизнью |
При падении барометрического давления до 530-460 мм рт.ст., что соответствует подъему на высоту 3000-4000 м, происходит расширение газов и относительное увеличение их давления в замкнутых и полузамкнутых полостях тела (придаточные полости носа, лобные пазухи, полость среднего уха, плевральная полость, желудочно-кишечный тракт). Раздражая рецепторы этих полостей, давление газов вызывает болевые ощущения, которые особенно резко выражены в барабанной полости и внутреннем ухе.
На высоте 9000 м (225,6 мм рт.ст.) и более в 10-15% случаев полетов в негерметических кабинах (но с кислородными приборами) возникают симптомы декомпрессии, что связано с переходом в газообразное состояние растворенного в тканях азота и образованием пузырьков свободного газа. Пузырьки азота поступают в кровоток и разносятся кровью в различные участки организма, вызывая эмболию сосудов и ишемию тканей. Особенно опасна эмболия коронарных сосудов и сосудов головного мозга. Физическая нагрузка, переохлаждение, ожирение, расстройства местного кровообращения снижают сопротивляемость организма действию гипобарии.
На высоте 19 000 м (47 мм рт.ст.) и выше происходит «закипание» жидких сред организма при температуре тела, возникает так называемая высотная тканевая эмфизема.
Горная (высотная) болезнь вызывается снижением парциального давления кислорода во вдыхаемом воздухе при подъеме на большие высоты. Факторами риска горной болезни являются: большая скорость подъема, постоянное проживание на высоте ниже 900 м, физическое напряжение, наличие сопутствующих сердечно-легочных заболеваний, возраст старше 50 лет, генетически опосредованная индивидуальная чувствительность (большей чувствительностью отличаются люди носители антигенов HLA-DR6 и HLA-DQ4). Спектр нарушений колеблется от легких расстройств до отека легких и мозга, которые чаще всего и являются причиной смерти. Частота болезни у детей такая же, как у взрослых; женщины менее чувствительны к развитию высотного отека легких, чем мужчины. Холодная температура является дополнительным фактором риска, так как холод повышает давление в легочной артерии и стимулирует симпатическую нервную систему, поэтому высотный отек легких встречается чаще в зимнее время. У альпинистов и лыжников, уже имеющих подобные эпизоды, на большой высоте может возникнуть внезапный рецидив. При этом высотный отек легких
быстро обратим (достаточно спуститься на меньшую высоту), что отличает его от острого респираторного дистресс-синдрома.
По патогенезу высотный отек легких не является кардиогенным, т.е. не связан с сердечной слабостью, он развивается вследствие повышения давления в системе легочной артерии. Гипоксия повышает возбудимость симпатической нервной системы, что вызывает констрикцию легочных вен и повышение капиллярного давления. Проницаемость капилляров возрастает под влиянием медиаторов воспаления, сосудисто-эндотелиального фактора роста, интерлейкина (IL-1) и фактора некроза опухолей (TNF), высвобождающихся из стромальных легочных клеток, альвеолярных макрофагов и нейтрофилов. Гипоксия может нарушить удаление воды и натрия из альвеолярного пространства, поскольку она снижает экспрессию генов, кодирующих субъединицы натриевых каналов и ?+/ К+-аденозинтрифосфатазы (Nа+/K+-АТФазы). Чувствительность к развитию отека легких может быть генетически обусловлена (повышенное выделение эндотелина-1 и сниженное образование оксида азота (NO), ухудшение трансэпителиального клиренса воды и натрия в легких). Отек легких может развиться уже на вторую ночь пребывания на высоте.
Горная (высотная) болезнь вызывается снижением парциального давления кислорода во вдыхаемом воздухе при подъеме на большие высоты. Факторами риска горной болезни являются: большая скорость подъема, постоянное проживание на высоте ниже 900 м, физическое напряжение, наличие сопутствующих сердечно-легочных заболеваний, возраст старше 50 лет, генетически опосредованная индивидуальная чувствительность (большей чувствительностью отличаются люди носители антигенов HLA-DR6 и HLA-DQ4). Спектр нарушений колеблется от легких расстройств до отека легких и мозга, которые чаще всего и являются причиной смерти. Частота болезни у детей такая же, как у взрослых; женщины менее чувствительны к развитию высотного отека легких, чем мужчины. Холодная температура является дополнительным фактором риска, так как холод повышает давление в легочной артерии и стимулирует симпатическую нервную систему, поэтому высотный отек легких встречается чаще в зимнее время. У альпинистов и лыжников, уже имеющих подобные эпизоды, на большой высоте может возникнуть внезапный рецидив. При этом высотный отек легких
быстро обратим (достаточно спуститься на меньшую высоту), что отличает его от острого респираторного дистресс-синдрома.
По патогенезу высотный отек легких не является кардиогенным, т.е. не связан с сердечной слабостью, он развивается вследствие повышения давления в системе легочной артерии. Гипоксия повышает возбудимость симпатической нервной системы, что вызывает констрикцию легочных вен и повышение капиллярного давления. Проницаемость капилляров возрастает под влиянием медиаторов воспаления, сосудисто-эндотелиального фактора роста, интерлейкина (IL-1) и фактора некроза опухолей (TNF), высвобождающихся из стромальных легочных клеток, альвеолярных макрофагов и нейтрофилов. Гипоксия может нарушить удаление воды и натрия из альвеолярного пространства, поскольку она снижает экспрессию генов, кодирующих субъединицы натриевых каналов и ?+/ К+-аденозинтрифосфатазы (Nа+/K+-АТФазы). Чувствительность к развитию отека легких может быть генетически обусловлена (повышенное выделение эндотелина-1 и сниженное образование оксида азота (NO), ухудшение трансэпителиального клиренса воды и натрия в легких). Отек легких может развиться уже на вторую ночь пребывания на высоте.
Высотный отек мозга (конечная стадия острой высотной болезни) проявляется нарушением координации движения и нарушением сознания, сонливостью или даже ступором, реже судорогами, может сопровождаться кровоизлиянием в сетчатку глаза, параличами черепно-мозговых нервов вследствие повышенного внутричерепного давления. При подъеме на большую высоту практически у всех людей в той или иной степени происходит набухание мозга.
Как и при высотном отеке легких, гипоксия в мозгу приводит к активации симпатической нервной системы и появлению нейрогуморальных и гемодинамических изменений, способствующих повышению перфузии в микроциркуляторном русле и гидростатического давления в капиллярах, а также повышению их проницаемости.
В результате кислородного голодания изменяется состояние гематоэнцефалического барьера, в эндотелиоцитах образуется больше оксида азота и сосуды мозга расширяются, отсюда и головная боль, вызывающая тошноту и рвоту. Активаторами эндотелия могут служить брадикинин, активированная NO-синтаза, фактор роста эндотелия.
В классических опытах Поля Бера по моделированию горной болезни было установлено, что основным этиологическим фактором ее является не разрежение воздуха как такового, а недостаток кислорода и вызываемые этим гипоксемия (снижение содержания кислорода в крови) и гипоксия (кислородное голодание тканей). В нашей стране изучению горной болезни много внимания уделил Н.Н. Сиротинин. Им и его сотрудниками было установлено, что причиной остановки дыхания при горной болезни являются гипокапния и газовый алкалоз, вызываемые гипервентиляцией легких и удалением СО2 из альвеолярного воздуха. В патогенезе горной болезни выделяют две стадии: стадию приспособления и стадию декомпенсации.
Стадия приспособления. На высоте 1000-4000 м в результате раздражения гипоксемической кровью хеморецепторов сосудов каротидного синуса и дуги аорты (наиболее чувствительных к недостатку кислорода) происходит рефлекторная стимуляция дыхательного и сосудодвигательного центров, других центров вегетативной системы. Возникают одышка, тахикардия, повышается (незначительно) артериальное давление, увеличивается количество эритроцитов в периферической крови [до (6-8)-1012/л] вследствие рефлекторного «выброса» их из селезенки и других органов-депо. На высоте 4000-5000 м наблюдаются признаки растормаживания и возбуждения корковых клеток: люди становятся раздражительными, обнажаются скрытые черты характера (в горах легче узнать друг друга ближе). Нарушение корковых процессов можно обнаружить с помощью «писчей пробы» - меняется почерк, теряются навыки написания. В результате нарастающей гипоксии в почках включается выработка эритропоэтина, что приводит к активации процессов эритропоэза в костном мозгу и увеличению числа ретикулоцитов и эритроцитов в периферической крови.
Стадия декомпенсации (собственно болезнь). Эта стадия развивается, как правило, на высоте 5000 м и более (см. табл. 2-2). В результате гипервентиляции легких и снижения образования СО2 в тканях (вследствие гипоксии тканей окисление углеводов и жиров не завершается образованием углекислоты и воды) развиваются гипокапния и газовый алкалоз, снижающие возбудимость дыхательного и других центров центральной нервной системы.
Эйфория и возбуждение сменяются угнетением, депрессией. Развиваются усталость, сонливость, малоподвижность. Наблюдается торможение дифференцированных рефлексов, потом исчезают
положительные пищевые и другие рефлексы. Дыхание становится более редким и периодическим (типа Чейна-Стокса и Биота). Прогрессирующие гипокапния и алкалоз на высоте свыше 6000- 8000 м могут вызвать смерть от паралича дыхательного центра.
2.3.2. Действие повышенного барометрического давления. Кессонная болезнь
Болезнетворному действию повышенного атмосферного давления (гипербарии) подвергаются при погружении под воду при водолазных и кессонных работах.
При быстром переходе из среды с нормальным атмосферным давлением в среду с повышенным давлением (компрессии) может возникнуть вдавление барабанной перепонки, что при непроходимости евстахиевой трубы становится причиной резкой боли в ушах, сжатие кишечных газов, повышенное кровенаполнение внутренних органов. При очень быстром (резком) погружении на большую глубину может произойти разрыв кровеносных сосудов и легочных альвеол.
Основной же болезнетворный эффект гипербарии в период компрессии связан с повышенным растворением газов в жидких средах организма (сатурацией). Существует прямая зависимость между объемом растворенного газа в крови и тканях организма и его парциальным давлением во вдыхаемом воздухе. При погружении в воду через каждые 10,3 м давление увеличивается на 1 атм, соответственно повышается и количество растворенного азота. Особенно активно насыщаются азотом органы, богатые жирами (жировая ткань растворяет в 5 раз больше азота, чем кровь). В связи с большим содержанием липидов в первую очередь поражается нервная система, легкое возбуждение («глубинный восторг») быстро сменяется наркотическим, а затем и токсическим эффектом - ослаблением концентрации внимания, головными болями, головокружением, нарушением нервно-мышечной координации, возможной потерей сознания. Для предупреждения этих осложнений в водолазных работах целесообразно использовать кислородногелиевые смеси, поскольку гелий хуже (чем азот) растворяется в нервной ткани и является индифферентным для организма.
При переходе из области повышенного барометрического давления в область нормального атмосферного давления (декомпрессия) развиваются основные симптомы кессонной (декомпресси-
онной) болезни, обусловленные снижением растворимости газов (десатурацией). Высвобождающийся в избытке из тканей азот не успевает диффундировать из крови через легкие наружу и образует газовые пузырьки. Если диаметр пузырьков превышает просвет капилляров (свыше 8 мкм), возникает газовая эмболия, обусловливающая основные проявления декомпрессионной болезни - мышечно-суставные и загрудинные боли, нарушение зрения, кожный зуд, вегетососудистые и мозговые нарушения, поражения периферических нервов.
Гипербарическая оксигенация - вдыхание кислорода под повышенным давлением. Использование гипербарической оксигенации в медицинской практике (для повышения кислородной емкости крови) основано на увеличении растворимой фракции кислорода в крови.
Избыток кислорода в тканях (гипероксия) при вдыхании его под давлением 303,9 кПа (3 атм) оказывает благоприятный эффект, активируя процессы тканевого дыхания и дезинтоксикации. Повышение давления вдыхаемого кислорода до 810,4-1013 кПа (8-10 атм) вызывает явления тяжелой интоксикации вследствие активации свободнорадикального окисления, образования свободных радикалов и перекисных соединений (см. раздел 3.2.1).








